16例暴發性1型糖尿病患者臨床特點分析
林樂韋華,全會標,陳道雄,陳開寧,劉海蔚,方團育,莫澤緯
?
·臨床診療提示·
16例暴發性1型糖尿病患者臨床特點分析
林樂韋華,全會標,陳道雄,陳開寧,劉海蔚,方團育,莫澤緯
目的分析16例暴發性1型糖尿病(FT1DM)患者的臨床資料,提高臨床醫師對FT1DM的認識。方法選取2008年1月—2015年5月海南省人民醫院收治住院的FT1DM患者16例。記錄患者發病時臨床癥狀;抽取肘靜脈血,檢測血糖、糖化血紅蛋白(HbA1c)、D-3羥丁酸、總二氧化碳(CO2)、血肌酐(Scr)、肌酸激酶(CK)、血淀粉酶、血常規、胰島相關自身抗體〔谷氨酸脫羧酶抗體(GADAb)、胰島細胞抗體(ICA)、胰島素自身抗體(IAA)〕水平。患者在酮癥或酮癥酸中毒糾正后1~3 d,檢測空腹C肽(FCP)和餐后2 h C肽(PCP)水平。對患者進行長期隨訪。結果2008年1月—2015年5月,16例FT1DM患者占同期所有住院糖尿病患者(22 999例)的0.70‰,占住院1型糖尿病患者(457例)的3.5%。16例患者起病急驟,病程為12 h~6 d。臨床癥狀上,15例患者出現惡心、嘔吐,8例出現腹痛,6例伴上呼吸道感染,6例出現意識障礙,5例出現多飲、多尿,5例伴發熱;血糖水平均明顯升高(17.0~46.1 mmol/L);HbA1c接近正常(5.6%~8.2%);FCP水平降低(<0.003~0.090 nmol/L);PCP水平降低(<0.003~0.160 nmol/L);動脈血pH值降低(6.92~7.30);血清D-3羥丁酸水平升高(5.18~9.69 mmol/L);總CO2降低(1.0~20.0 mmol/L);12例Scr水平升高(94~275 μmol/L);7例CK水平升高(263~5 373 U/L);9例血淀粉酶水平升高(110~436 U/L);14例白細胞計數(WBC)升高〔(13.3~31.9)×109/L〕;胰島β細胞功能幾乎衰竭,迅速發展為糖尿病酮癥酸中毒。入院后患者經積極補液擴容、小劑量胰島素靜脈滴注、糾正電解質紊亂搶救后,病情均好轉。在酮癥酸中毒糾正后繼續胰島素泵或基礎+餐時胰島素強化治療,出院后沿用住院期間胰島素強化治療方案至今。8例患者門診隨訪3~34個月,復查FCP、PCP仍接近于入院時水平。結論FT1DM患者占同期所有住院糖尿病患者的0.70‰,占住院1型糖尿病患者的3.5%。FT1DM起病急驟、代謝紊亂嚴重,常合并多系統損害,部分患者以消化道或上呼吸道癥狀起病。患者胰島β細胞功能呈完全且不可逆損害,預后差,需終身胰島素替代治療,應引起重視。
糖尿病,1型;血糖;血紅蛋白A,糖基化;C肽;糖尿病酮癥酸中毒
林樂韋華,全會標,陳道雄,等.16例暴發性1型糖尿病患者臨床特點分析[J].中國全科醫學,2016,19(21):2567-2571.[www.chinagp.net]
LIN L W H,QUAN H B,CHEN D X,et al.Analysis of clinical characteristics of sixteen cases of fulminant type 1 diabetes mellitus[J].Chinese General Practice,2016,19(21):2567-2571.
暴發性1型糖尿病(fulminant type 1 diabetes,FT1DM)是由日本學者IMAGAWA等[1]在2000年首次提出的1型糖尿病的新亞型。該病起病急驟(1周左右),發病時血糖高而糖化血紅蛋白(HbA1c)多接近正常,以酮癥或酮癥酸中毒首診,胰島β細胞功能幾近喪失且不可逆,常伴胰腺外分泌受損,可并發橫紋肌溶解,但糖尿病相關自身抗體多呈陰性。部分患者以消化道或上呼吸道癥狀就診,易誤診,是內分泌疾病中的急危重癥[2]。目前在中國海南鮮見FT1DM報道,為此,本研究對2008年1月—2015年5月海南省人民醫院收治的16例FT1DM患者的臨床表現、治療方法及轉歸進行分析,旨在提高臨床醫師對FT1DM的認識。
1 對象與方法
1.1研究對象選取2008年1月—2015年5月海南省人民醫院收治住院的FT1DM患者16例。患者均符合2007年日本糖尿病協會制定的FT1DM診斷標準[3]:(1)出現高血糖癥狀1周內發生酮癥或酮癥酸中毒;(2)首診血糖>16.0 mmol/L且HbA1c<8.5%;(3)血清空腹C肽(FCP)<0.100 nmol/L且餐后2 h C肽(PCP)<0.170 nmol/L。排除標準:有糖尿病病史者,有自身免疫性疾病史者,有糖尿病家族史者。
1.2方法
1.2.1臨床資料收集記錄患者入院時病史、一般資料,臨床癥狀及出現時間、發生酮癥或酮癥酸中毒時間、有無誘因等。
1.2.2生化指標檢測患者入院時緊急取肘靜脈血5 ml,在臺式離心機上以2 500 r/min離心10 min(離心半徑10 cm),留取血清,采用全自動生化分析儀檢測血糖、D-3羥丁酸、總二氧化碳(CO2)、血肌酐(Scr)、肌酸激酶(CK)、血淀粉酶、血常規;采用nova biomedical全自動血氣分析儀檢測血氣分析;采用高效液相色譜法檢測HbA1c;采用電化學發光法檢測胰島相關自身抗體〔谷氨酸脫羧酶抗體(GADAb)、胰島細胞抗體(ICA)、胰島素自身抗體(IAA)〕水平。患者在酮癥或酮癥酸中毒糾正后1~3 d,晚餐后禁食8 h以上,按照上述操作抽取血液留取血清,采用電化學發光法檢測FCP、PCP水平。
1.3治療方法患者入院后給予積極補液擴容、小劑量胰島素靜脈滴注、糾正電解質紊亂等搶救,酮癥酸中毒糾正后繼續行胰島素泵或基礎+餐時胰島素強化治療,并根據患者血糖個體化調整胰島素的劑量,出院后沿用住院期間胰島素強化治療方案。
1.4隨訪以電話追蹤及門診復診的方式進行隨訪,血糖控制較好的患者3個月隨訪1次,血糖控制不穩定的患者1個月隨訪1次,鼓勵患者通過互聯網醫療平臺反饋血糖及病情變化,患者至今仍在電話或門診隨訪追蹤。
2 結果
2.1FT1DM患病狀況2008年1月—2015年5月海南省人民醫院收治的FT1DM患者共16例,占同期所有住院糖尿病患者(22 999例)的0.70‰,占住院1型糖尿病患者(457例)的3.5%。16例患者在發病年份、發病月份及發病地點方面均表現為散發。
2.2FT1DM的臨床特征16例患者中男8例,女8例;年齡16~60歲,除4例為16~17歲起病,其他均為成年起病;起病急驟,病程為12 h~6 d;漢族,平素身體健康。臨床癥狀上,15例患者出現惡心、嘔吐,8例出現腹痛,6例伴上呼吸道感染,6例出現意識障礙,5例出現多飲、多尿,5例伴發熱;血糖水平明顯升高,為17.0~46.1 mmol/L(參考范圍:3.9~6.1 mmol/L);HbA1c接近正常,為5.6%~8.2%(參考范圍:4.2%~6.5%);FCP水平降低,為<0.003~0.090 nmol/L(參考范圍:0.250~0.600 nmol/L);PCP水平降低,為<0.003~0.160 nmol/L;動脈血pH值降低,為6.92~7.30(參考范圍:7.35~7.45);血清D-3羥丁酸水平升高,為5.18~9.69 mmol/L(參考范圍:0.03~0.30 mmol/L);總CO2降低,為1.0~20.0 mmol/L(參考范圍:20.0~32.0 mmol/L);12例Scr水平升高,為94~275 μmol/L(參考范圍:45~84 μmol/L);7例CK水平升高,為263~5 373 U/L(參考范圍:26~140 U/L);9例血淀粉酶水平升高,為110~436 U/L(參考范圍:0~100 U/L);14例白細胞計數(WBC)升高,為(13.3~31.9)×109/L(參考范圍:3.5×109/L~9.5×109/L);15例患者胰島相關自身抗體均陰性,僅有1例患者ICA陽性,胰島β細胞功能幾乎衰竭,迅速發展為糖尿病酮癥酸中毒(見表1)。
2.3臨床治療及轉歸入院經積極搶救后,16例患者病情均好轉。CK、血淀粉酶等酶學異常、電解質紊亂和腎衰竭等均在2周內消除。病情穩定后行微血管及大血管并發癥檢查未見異常。16例患者酮癥酸中毒糾正后繼續行胰島素泵或基礎+餐時胰島素強化治療,住院期間血糖波動極大,易發生低血糖。出院后沿用住院期間胰島素強化治療方案至今。其中有8例患者門診隨訪3~34個月,2015年5月復查FCP、PCP仍接近于入院時水平(見表2)。
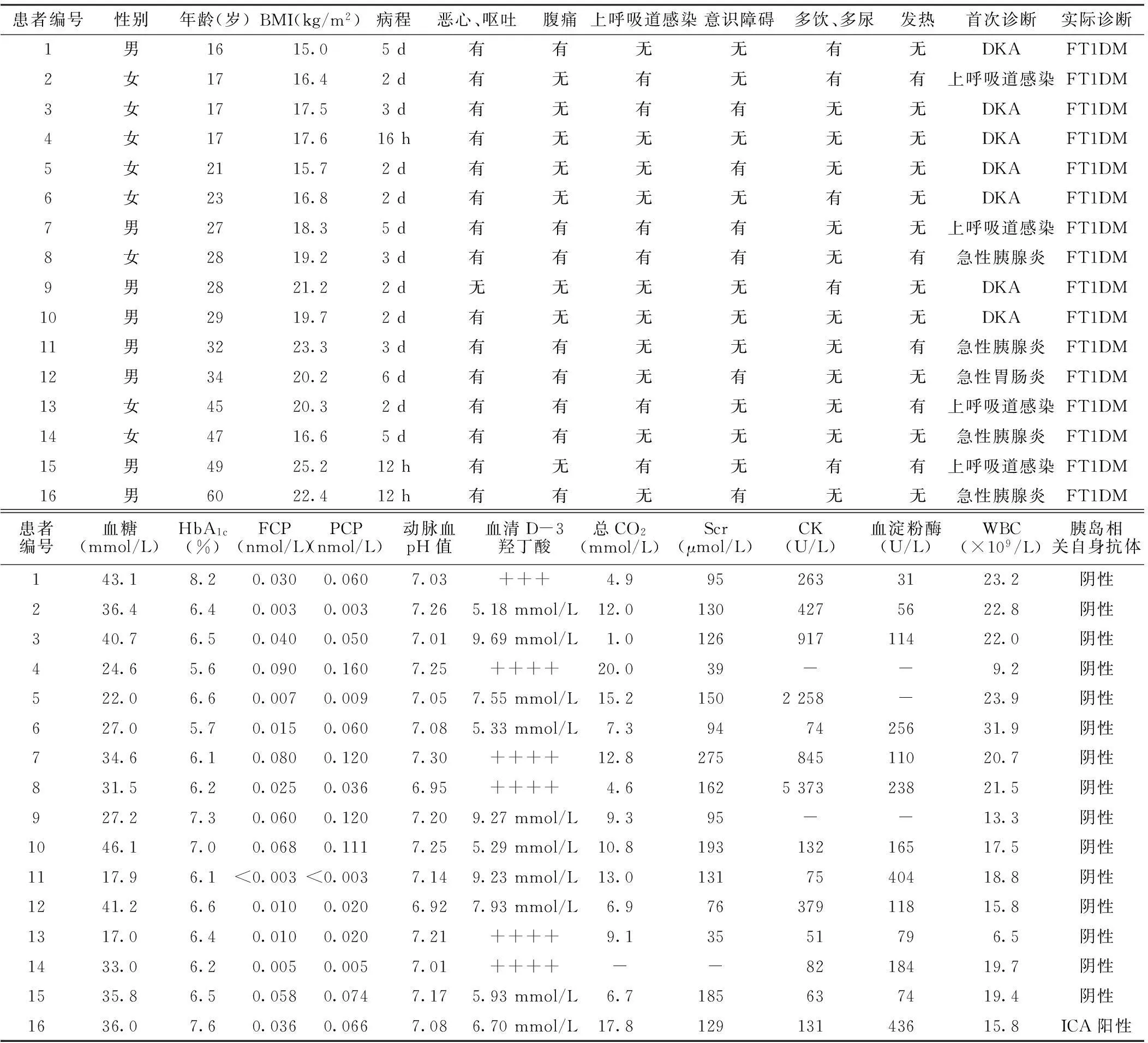
表1 16例FT1DM患者的臨床特征
注:BMI=體質指數,DKA=糖尿病酮癥酸中毒,FT1DM=暴發性1型糖尿病,HbA1c=糖化血紅蛋白,FCP=空腹C肽,PCP=餐后2 h C肽,CO2=二氧化碳,Scr=血肌酐,CK=肌酸激酶,WBC=白細胞計數,ICA=胰島細胞抗體;-為無此數據
表28例FT1DM患者隨訪3~34個月FCP、PCP及胰島相關自身抗體的變化
Table 2The changes of levels of C-peptide and islet-related autoantibodies of eight patients with FT1DM after 3 to 34 months of follow-up
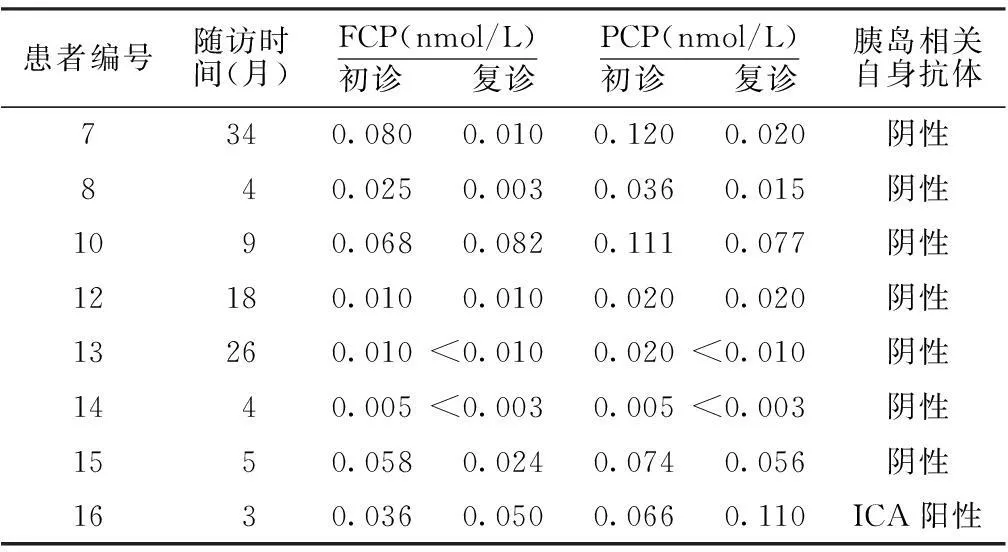
患者編號隨訪時間(月)FCP(nmol/L)初診 復診PCP(nmol/L)初診 復診胰島相關自身抗體7340.0800.0100.1200.020陰性840.0250.0030.0360.015陰性1090.0680.0820.1110.077陰性12180.0100.0100.0200.020陰性13260.010<0.0100.020<0.010陰性1440.005<0.0030.005<0.003陰性1550.0580.0240.0740.056陰性1630.0360.0500.0660.110ICA陽性
3 討論
FT1DM是于2000年提出的1型糖尿病的新亞型[1]。根據目前的相關流行病學報道,FT1DM種族差異明顯,黃種人明顯多于白種人,日本發病率最高,歐美國家較少[4]。日本的一項多中心調查顯示,FT1DM占所有1型糖尿病的8.9%,占住院急性起病1型糖尿病的19.4%[5]。韓國一項回顧性研究則顯示,FT1DM在新發1型糖尿病患者中占7.1%,在>18歲的1型糖尿病患者中占30.4%[6]。在我國,LUO等[7]進行的多中心研究顯示,FT1DM占所有住院糖尿病患者的1.24‰,占所有住院1型糖尿病患者的1.5%。本研究結果顯示,FT1DM占同期所有住院糖尿病患者的0.70‰,占住院1型糖尿病患者的3.5%,與國內的研究結果接近。
FT1DM的病因和發病機制尚不十分清楚,目前認為可能與遺傳〔人類白細胞抗原(HLA)基因型〕、環境(病毒感染)和自身免疫等因素有關。日本學者曾報道HLA易患基因HLA-DQ、DR可能與FT1DM患者的遺傳易患性有關,但是與1型糖尿病有著不同的易患位點[8],進一步研究FT1DM與HLA基因的關系可能有助于更早地辨別FT1DM。由于大多數患者在起病前2周內有前驅感染病史,提示病毒感染可能與發病有關。目前報道的可疑病毒有輪狀病毒、柯薩奇病毒、單純皰疹病毒、流感病毒及腮腺炎病毒等。這些病毒可能通過直接感染易患個體的β細胞,激活固有或適應性免疫應答等途徑破壞胰島β細胞[9]。而關于免疫機制是否參與發病一直存在較大的爭議,絕大多數患者起病時胰島相關自身抗體陰性,可能與其損害過程短暫,來不及暴露胰島細胞自身抗原產生抗體有關,但現在越來越多的證據表明自身免疫反應至少參與了部分FT1DM患者的發病。SUE等[10]研究顯示,FT1DM患者谷氨酸脫羧酶抗體(GADA)滴度存在波動現象;中國的多中心研究顯示,34%的FT1DM患者病程中出現自身抗體陽性,其中谷氨酸脫羧酶(GAD)陽性占24.5%,蛋白酪氨酸磷酸酶抗體(IA-2A)陽性占6.1%,鋅轉運體8自身抗體(ZnT8A)陽性占17.4%[7]。因此定期復查抗體滴度的變化十分重要,可能有助于發現自身免疫是否參與其發病過程。
與1型糖尿病多發生于青少年不同,本研究結果顯示,FT1DM絕大多數以成年人起病,均為漢族人,無性別差異。FT1DM起病時的顯著特點表現為從出現高血糖癥狀到DKA的時間很短(1周以內),血糖水平明顯升高(>16.0 mmol/L),但HbA1c近乎正常而伴胰島功能幾近喪失,日本[5]、韓國[6]及本研究均證實了上述臨床特征。FT1DM起病時較1型糖尿病有更嚴重的代謝紊亂[5],且常合并多系統損害,如腎功能異常、血WBC、胰酶、CK水平升高等[11],胰島相關自身抗體多為陰性。本研究中16例患者均為急性酮癥酸中毒起病,12例出現急性腎衰竭;14例血WBC明顯升高;9例起病時血淀粉酶水平升高;7例CK水平升高;1例起病時同時出現胰酶和CK水平升高,伴嚴重的橫紋肌溶解癥和急性腎衰竭;僅1例出現ICA陽性。在臨床癥狀上,僅有5例患者出現多飲、多尿,有4例血淀粉酶水平升高的患者病初誤診為急性胰腺炎,4例以發熱起病患者病初誤診為急性上呼吸道感染,1例以腹痛、惡心嘔吐起病患者病初誤診為急性胃腸炎。由此可見,FT1DM起病急驟,預后兇險,并且部分患者以消化道或上呼吸道癥狀起病,易被誤診,應引起臨床醫師高度重視。
1型糖尿病患者起病時常尚有少量胰島功能殘留,而本研究中16例FT1DM患者起病時胰島β細胞功能均在短時間幾乎衰竭。其中8例出院后長期隨訪,復查胰島功能未恢復,提示盡管經胰島素強化治療,糖、脂毒性明顯改善,但是胰島β細胞功能并未隨之改善,說明其胰島β細胞功能完全且不可逆地被破壞,與以往日本、韓國、中國等研究結果一致[5-6,12-13]。因FT1DM患者胰島β細胞功能極差,血糖脆性大,嚴重低血糖事件發生頻率更高,糖尿病微血管并發癥發生風險增加,長期預后更差[14]。
綜上所述,FT1DM起病急、進展快,由于其胰島β細胞幾乎完全被破壞,血糖水平波動大,治療難度大,是1型糖尿病的急危重癥。本病一旦明確診斷或懷疑該病,需立即按照酮癥酸中毒治療原則積極搶救,待度過急性期后需終身胰島素替代治療。同時應加強綜合管理,心理治療,教會患者懂得及時防治、處理低血糖等。
作者貢獻:林樂韋華進行試驗設計與實施、資料收集整理、撰寫論文、成文并對文章負責;林樂韋華、全會標、陳道雄、陳開寧、劉海蔚、方團育、莫澤緯進行試驗實施、評估、資料收集;全會標進行質量控制及審校。
本文無利益沖突。
[1]IMAGAWA A,HANAFUSA T,MIYAGAWA J,et al.A novel subtype of type 1 diabetes mellitus characterized by a rapid onset and an absence of diabetes-related antibodies.Osaka IDDM Study Group[J].N Engl J Med,2000,342(5):301-307.
[2]周智廣,鄭超.暴發性1型糖尿病:一種不容忽視的糖尿病急危重癥[J].內科急危重癥雜志,2008,14(4):169-170.
ZHOU Z G,ZHENG C.Fulminant type 1 diabetes mellitus:a king of diabetic emergency should not be neglected[J].Journal of Internal Intensive Medicine,2008,14(4):169-170.
[3]HANAFUSA T,IMAGAWA A.Fulminant type 1 diabetes:a novel clinical entity requiring special attention by all medical practitioners[J].Nat Clin Pract Endocrinol Metab,2007,3(1):36-45,69.
[4]周健,賈偉平.對暴發性1型糖尿病的探索仍在繼續[J].中華糖尿病雜志,2014,6(2):77-80.
[5]IMAGAWA A,HANAFUSA T,UCHIGATA Y,et al.Fulminant type 1 diabetes:a nationwide survey in Japan[J].Diabetes Care,2003,26(8):2345-2352.
[6]CHO Y M,KIM J T,KO K S,et al.Fulminant type 1 diabetes in Korea:high prevalence among patients with adult-onset type 1 diabetes[J].Diabetologia,2007,50(11):2276-2279.
[7]LUO S,ZHANG Z,LI X,et al.Fulminant type 1 diabetes:a collaborative clinical cases investigation in China[J].Acta Diabetol,2013,50(1):53-59.
[8]NAKAMURA T,NAGASAKA S,KUSAKA I,et al.HLA-DR-DQ haplotype in rapid-onset type 1 diabetes in Japanese[J].Diabetes Care,2003,26(5):1640-1641.
[9]TANAKA S,NISHIDA Y,AIDA K,et al.Enterovirus infection,CXC chemokine ligand 10(CXCLl0),and CXCR3 circuit:a mechanism of accelerated beta-cell failure in fulminant type 1 diabetes[J].Diabetes,2009,58(10):2285-2291.
[10]SUE M,YOSHIHARA A,OTANI T,et al.Characteristics of fulminant type 1 diabetes mellitus[J].Med Sci Monit,2008,14(10):CS97-101.
[11]SHIBASAKI S,IMAGAWA A,HANAFUSA T,et al.Fulminant type 1 diabetes mellitus:a new class of type 1 diabetes[J].Adv Exp Med Biol,2012,771:20-23.
[12]SAYAMA K,IMAGAWA A,OKITA K,et al.Pancreatic beta and alpha cells are both decreased in patients with fulminant type 1 diabetes:a morphometrical assessment[J].Diabetologia,2005,48(8):1560-1564.
[13]鄭超.暴發性1型糖尿病的流行特征、臨床表型和病因探討[D].長沙:中南大學,2009.
[14]MURASE Y,IMAGAWA A,HANAFUSA T,et al.Fulminant type 1 diabetes as a high risk group for diabetic microaniopathy-a nationwide 5-year-study in Japan[J].Diabetologia,2007,50(3):531-537.
(本文編輯:賈萌萌)
Analysis of Clinical Characteristics of Sixteen Cases of Fulminant Type 1 Diabetes Mellitus
LINLe-wei-hua,QUANHui-biao,CHENDao-xiong,etal.
DepartmentofEndocrinology,HainanGeneralHospital,Haikou570311,China
ObjectiveTo analyse the clinical features of 16 cases of fulminant type 1 diabetes(FT1DM),to increase awareness of FT1DM among clinicians.Methods16 patients with FT1DM who were admitted to Hainan General Hospital from January 2008 to May 2015,were selected as study subjects.Chinical symptoms of the onset were recorded.Elbow venous blood was collected for whole blood cell analysis,and levels of blood glucose,glycosylated hemoglobin(HbA1c),D-3 hydroxybutyric acid,total carbon dioxide(CO2),serum creatinine(Scr),creatine kinase(CK),serum amylase,blood routine,insulin related auto antibodies〔glutamic acid decarboxylase antibody(GADAb),islet cell antibodies(ICA)and insulin autoantibodies(IAA)〕were detected.1-3 days after correction of patients′ ketosis or ketoacidosis,levels of fasting C peptide(FCP) and 2 h postprandial C peptide(PCP)were detected.Patients were followed up for a long time.ResultsThere were 22 999 hospitalized patients with diabetes during January 2008 to May 2015,among whom FT1DM patients(16 cases)accounted for 0.70‰,and FT1DM patients accounted for 3.5% of hospitalized patients with type 1 diabetes(457 cases).16 patients presented with acute onset,and the duration of the disease was 12 hours to 6 days.In aspect of the clinical symptoms,15 cases had nausea and vomiting,8 cases had abdominal pain,6 cases had upper respiratory tract infection,6 cases had disturbance of consciousness,5 cases had polydipsia and polyuria,5 cases had fever.Blood glucose level increased significantly(17.0-46.1 mmol/L);HbA1cwas close to normal level(5.6%-8.2%);FCP level decreased(<0.003-0.090 nmol/L);PCP level decreased(<0.003-0.160 nmol/L);arterial blood pH decreased(6.92-7.30);serum D-3 hydroxybutyric acid increased(5.18-9.69 mmol/L);total CO2decreased(1.0-20.0 mmol/L);12 patients had elevated Scr level(94-275 μmol/L);7 patients had elevated CK level(263-5 373 U/L);9 cases had elevated blood amylase level(110-436 U/L);increased white blood cell(WBC)count was found among 14 cases〔(13.3-31.9)×109/L〕;islet β cell function showed almost completely failure,cases developed diabetic ketoacidosis rapidly.After admission,cases were treated with active fluid infusion,intravenous infusion of small dose insulin,and correction of electrolyte disorder,all cases were improved.After the correction of ketoacidosis,cases were treated with insulin pump or insulin intensive treatment(basic+meal time),after discharge,cases were treated with intensive insulin therapy which was used during hospitalization.8 cases of outpatient follow-up patients were followed up for 3-34 months,the levels of FCP and PCP were reviewed,the results were still close to levels on admission.ConclusionFT1DM patients account for 0.70‰ of the same period total hospitalized patients with diabetes,and account for 3.5% of hospitalized patients with type 1 diabetes.The onset of FT1DM is acute,metabolic disturbance is serious,FT1DM is often combined with multi system damage,symptoms of some patients are first found in digestive tract or upper respiratory tract.Islet β cell function shows complete and irreversible damage,the prognosis is poor,lifelong insulin replacement therapy is needed,more attention should be paid to.
Diabetes mellitus,type 1;Blood glucose;Hemoglobin A,glycosylated;C-peptide;Diabetic ketoacidosis
570311 海南省海口市,海南省人民醫院內分泌科
全會標,570311 海南省海口市,海南省人民醫院內分泌科;E-mail:quanhuibiao@aliyun.com
R 587.1
B
10.3969/j.issn.1007-9572.2016.21.015
2016-01-26;
2016-05-26)

