92例異位妊娠患者病因分析
馬少華,王 昕,趙艷芳,朱盼東
(蕪湖市婦幼保健院 1.婦產科;2.檢驗科,安徽 蕪湖 241001)
?
92例異位妊娠患者病因分析
馬少華1,王昕2,趙艷芳1,朱盼東2
(蕪湖市婦幼保健院1.婦產科;2.檢驗科,安徽蕪湖241001)
【摘要】目的:分析異位妊娠發病的相關因素,為臨床預防異位妊娠提供決策依據。方法:選取我院2014年1~12月收治的92 例異位妊娠患者作為觀察組,選取同期收治的95 例正常孕婦作為對照組,對兩組孕婦盆腔炎,不孕癥史,宮外孕史,流產史,避孕史,腹部手術史,吸煙史進行現況調查并做回顧分析。同時對其進行宮頸分泌物的沙眼衣原體、解脲支原體、淋球菌、單純皰疹病毒2型檢測。結果:兩組孕婦在流產史,盆腔炎,避孕史,不孕癥史,宮外孕史,腹部手術史,吸煙史上均具有統計學差異(P<0.05)。觀察組宮頸分泌物衣原體、解脲支原體陽性率高于對照組, 經檢驗差異有統計學意義(P< 0.05)。藥物流產和人工流產兩種不同流產方式孕婦的異位妊娠陽性率分別為74.29%和63.16%,但差異無統計學意義(P>0.05)。結論:影響異位妊娠發病的相關因素有流產史,盆腔炎,避孕史,不孕癥史,宮外孕史,腹部手術史,吸煙史。在本研究中流產史為異位妊娠的首發因素,其次為盆腔炎。在預防異位妊娠方面人工流產可能優于藥物流產。因此,控制流產,選擇合適的人工流產方式及盆腔炎的積極處理是預防異位妊娠發病的關鍵。
【關鍵詞】異位妊娠; 發病因素
【DOI】10.3969/j.issn.1002-0217.2016.01.020
異位妊娠是最常見的婦產科急腹癥之一,也是妊娠早期引發死亡的主要因素。為了解我院異位妊娠的發生情況, 探討其發生的主要危險因素,提高診療水平,制定相應的干預措施,本文對我院2014年1~12月間的92 例異位妊娠患者的臨床資料進行回顧性分析。現報道如下。
1資料與方法
1.1調查對象以2014年1~12月在我院確診的92例異位妊娠患者為研究對象,診斷根據患者病史,體征,血及尿人絨毛膜促性腺激素(HCG)陽性、影像學檢查或手術確診為異位妊娠,年齡19~41歲,平均年齡(27.58±6.41)歲。以我院同期收治的95例正常孕婦作為對照組,年齡21~40 歲,平均年齡(26.40±4.34)歲。
1.2研究方法兩組病例進行問卷調查,收集資料包括: 一般資料(年齡、吸煙史);孕產史(不孕癥史、流產史、流產方式); 避孕史(藥物避孕、宮內節育器);既往病史(盆腔炎、腹部手術史,腹部手術史包括剖宮產史、子宮肌瘤行肌瘤剔除術史、既往宮外孕開腹手術史、闌尾炎手術史、腸梗阻手術史等)。同時兩組病例進行宮頸分泌物的沙眼衣原體、解脲支原體、淋球菌、單純皰疹病毒2型的病原體檢測。
2結果
2.1以異位妊娠患者作為觀察組,正常孕婦作為對照組的兩組孕婦在年齡分布上無統計學差異(P>0.05),說明兩組資料具有可比性。觀察組和對照組在流產史,盆腔炎,避孕方式,不孕癥史,宮外孕史,腹部手術史和吸煙史上均具有統計學差異(P<0.05),詳見表1。
表1兩組相關因素情況比較
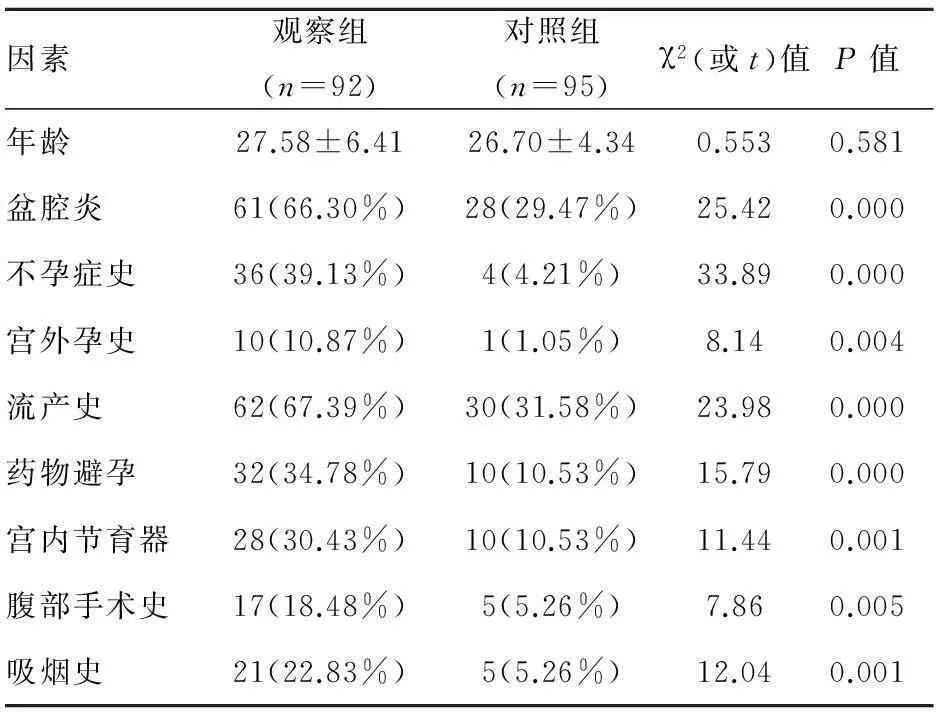
因素觀察組(n=92)對照組(n=95)χ2(或t)值P值年齡27.58±6.4126.70±4.340.5530.581盆腔炎61(66.30%)28(29.47%)25.420.000不孕癥史36(39.13%)4(4.21%)33.890.000宮外孕史10(10.87%)1(1.05%)8.140.004流產史62(67.39%)30(31.58%)23.980.000藥物避孕32(34.78%)10(10.53%)15.790.000宮內節育器28(30.43%)10(10.53%)11.440.001腹部手術史17(18.48%)5(5.26%)7.860.005吸煙史21(22.83%)5(5.26%)12.040.001
2.2在藥物流產和人工流產兩種方式對異位妊娠發病的影響比較中,藥物流產后孕婦發生異位妊娠比例為74.29%,稍高于人工流產后孕婦發生異位妊娠比例63.16%,但兩種流產方式的孕婦異位妊娠陽性率無統計學差異(P>0.05),見表2。
表2不同流產方式對異位妊娠的影響
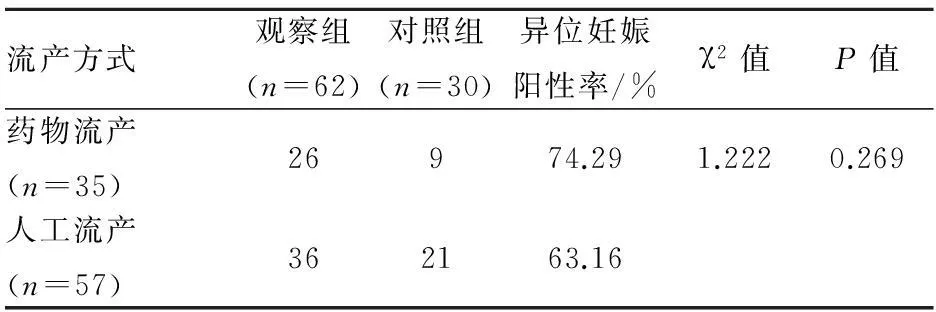
流產方式觀察組(n=62)對照組(n=30)異位妊娠陽性率/%χ2值P值藥物流產(n=35)26974.291.2220.269人工流產(n=57)362163.16
2.3對觀察組和對照組進行的宮頸分泌物病原體檢測中沙眼衣原體、解脲支原體的感染有統計學差異(P<0.05),且觀察組的陽性率高于對照組,而淋球菌、單純皰疹病毒2型的感染情況無統計學差異(P>0.05),見表3。
表3兩組的病原體感染情況比較
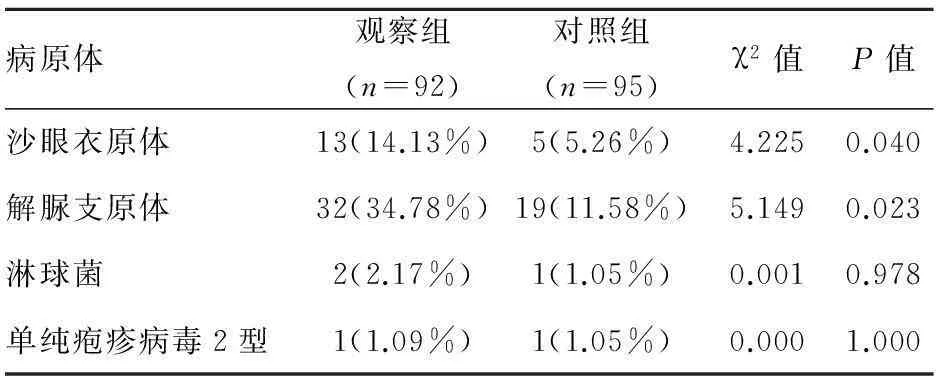
病原體觀察組(n=92)對照組(n=95)χ2值P值沙眼衣原體13(14.13%)5(5.26%)4.2250.040解脲支原體32(34.78%)19(11.58%)5.1490.023淋球菌2(2.17%)1(1.05%)0.0010.978單純皰疹病毒2型1(1.09%)1(1.05%)0.0001.000
3討論
異位妊娠是指受精卵在正常子宮體腔以外的其他部位著床發育,包括輸卵管妊娠、卵巢妊娠、闊韌帶妊娠、宮頸妊娠、殘角子宮妊娠以及腹腔妊娠,以輸卵管妊娠最多見。異位妊娠是引發孕早期死亡的主要原因,其發病率呈現逐漸上升的趨勢。
3.1流產史、流產方式與異位妊娠本研究顯示流產史是異位妊娠首要因素,在92例觀察組中62例患者有流產史,占67.39%。在探究人工流產與藥物流產兩種不同的流產方式對異位妊娠的發病影響方面,以往研究認為人工流產的異位妊娠發病率比藥物流產史者高,雖然有關結論與本研究相符,但本研究中發現藥物流產后異位妊娠發生的幾率較高(達到74.29%),應引起臨床重視。其原因可能為藥物流產后陰道流血時間長和更多的組織殘留易造成子宮內膜的感染,感染擴散發展為輸卵管炎,輸卵管炎的反復發作可使輸卵管腔變窄,纖毛受損,或輸卵管與周圍組織粘連而扭曲,造成蠕動異常,這些都可影響受精卵在管腔內正常運行,從而引起異位妊娠。
3.2盆腔炎因素盆腔炎包括輸卵管炎、輸卵管周圍炎、卵巢炎及宮體炎。盆腔炎癥時輸卵管可發生充血、水腫、炎性滲出,進而發展出現管壁僵硬、與周圍粘連,而使輸卵管管腔狹窄、管壁肌肉蠕動減弱, 嚴重者管腔可完全堵塞;宮體炎也可導致內膜受損, 使孕卵的著床受到影響, 從而導致不孕或異位妊娠發生。本研究中異位妊娠組的盆腔炎發病率為66.30%,是僅次于流產史的第二位發病因素。
3.3避孕方式與異位妊娠放置宮內節育器是否引起異位妊娠一直存在爭議,上世紀90年代初對全國13省市6236例放置宮內節育器的婦女進行前瞻性研究發現,2年后發生輸卵管妊娠僅有6例,宮內節育器并不會引起宮外孕的發生率增加,節育器是否下移也與宮外孕不相關;亦有研究認為宮內節育器因有效減少妊娠從而也減少異位妊娠的發生。近年來關于宮內節育器引起異位妊娠發生的報道不斷增加,我們的研究結果也佐證了這一點。普遍認為宮內節育器會一定程度損傷子宮內膜,增加了病原微生物的侵入而引發輸卵管炎,同時能引起大量分泌類前列腺素物質,使輸卵管蠕動紊亂,造成不良宮內環境, 不適合孕卵著床等而使異位妊娠發生機會增加。也有研究表明,放置宮內節育器本身并不增加宮外孕的發生率, 但若節育器避孕失敗而受孕時, 發生異位妊娠機會增加。口服復合型避孕藥對宮內外妊娠都起到抑制作用,孕激素不足可影響輸卵管的輸送,使受精卵異位植入, 而導致異位妊娠。緊急避孕藥的反復使用可使體內激素水平紊亂,子宮內膜也可發生改變, 導致異位妊娠的發生。本文中異位妊娠組的口服避孕藥使用率也高于對照組,兩組的差異有統計學意義。
3.4異位妊娠的其他高危因素曾有不孕史或首次異位妊娠后,再次異位妊娠的發生率明顯增高[10]。吸煙可影響輸卵管纖毛蠕動而降低輸卵管的活動性,同時也會增加患盆腔炎的危險,導致輸卵管盆腔解剖結構異常成為發生異位妊娠的獨立危險因素[11]。剖宮產等腹部手術均可能干擾機體的自然防御, 或帶入病原微生物引起感染,而導致其在異位妊娠的發病因素中占一定比例。
3.5病原體感染與異位妊娠解脲支原體、沙眼衣原體感染是婦科炎癥的主要病原體,本研究結果也顯示異位妊娠組的解脲支原體、衣原體的陽性率均高于正常孕婦組。以往觀點認為解尿支原體感染是首位因素,但已有學者[12]更傾向于解脲支原體為宮頸正常寄生,因為部分患者積極正規治療數月后復查仍為陽性。沙眼衣原體雖陽性病例數較少,但與流產、早產、死產、死胎、宮外孕密切相關[13]。不良孕產與HSV2密切相關已達成共識[14],本研究因此也對兩組孕婦的宮頸分泌物進行了HSV2檢測,雖然和淋球菌一樣兩組研究對象的陽性率都很低,差異無統計學意義,但都有陽性病例的出現。
綜上所述,本研究發現流產是異位妊娠的首發因素,其次為盆腔炎、避孕史、不孕癥史、宮外孕史、腹部手術史,吸煙史也不容忽視。因此我們應注重廣大婦女生殖健康的性衛生知識宣教,避免非意愿性妊娠、降低人工流產率,減少生殖系統感染的發生率。如需終止妊娠,應到條件好的醫療機構慎重選擇合適的流產方式,一旦發生婦科炎癥,應及早正規治療,以降低異位妊娠的發生率。
【參考文獻】
[1] 劉海濤, 孟軍.異位妊娠期待療法的現狀.醫學綜述,2010, 16(10): 1523-1525.
[2] 錢桂潔,姜欣,楊宏偉.201例異位妊娠的病因分析.齊齊哈爾醫學院學報,2009,30(4): 406-407.
[3] 王偉莎,韓佳佳.異位妊娠臨床危險因素分析.中國現代藥物應用,2014,8(7):91-92.
[4] 鄭懷美.婦產科學[M].3 版.北京: 人民衛生出版社,1992: 100.
[5] 石彩云.異位妊娠174例臨床分析[J].內蒙古醫學雜志,2010,42(6):302-303.
[6] 黃薇.86例異位妊娠的臨床分析[J].當代醫學,2010,16(19):122-123.
[7] 楊荔.異位妊娠發生的相關因素及治療分析[J].中國醫學創新,2011,8(7):48-49.
[8] 樂杰.婦產科學.5版.北京:人民衛生出版社,2004:104.
[9] 曹澤毅.中華婦產科學.北京:人民衛生出版社, 2000 :1314 -1316.
[10] 喬翠峰,李艷. 重復性異位妊娠64 例分析 [J].山西醫藥雜志,2010,39(7):660-661.
[11] 李玉虹,錢飛虹,周建興,等. 異位妊娠144例病因分析[J].西北國防醫學雜志,2010,31(4):298-299.
[12] 賴俏紅,黃惠芳. 106例宮頸與盆腔支原體、衣原體培養結果分析 [J].臨床醫學工程,2011,18(11):1751-1752.
[13] 張藝,江南,郭蕾.沙眼衣原體感染與輸卵管性不孕的臨床研究[J].大家健康,2012,6(9):38-39.
[14] 譚雪蓮,倪永圣,陳展澤,等.1205例孕婦血清單純皰疹病毒感染調查與分析[J].國際檢驗醫學雜志,2014,35(7):846-847.
Incidence of ectopic pregnancy: Analysis of the etiological factors in 92 cases
MA Shaohua,WANG Xin,ZHAO Yanfang,ZHU Pandong
Department of Gynaecology & Obstetrics, Maternal and Child Care Hospital, Wuhu 241001, China
【Abstract】Objective:To investigate the etiologic factors associated with incidence of ectopic pregnancy for clinical evidence to prevent the disorder. Methods:Ninety-two cases of ectopic pregnancy admitted to our hospital between January and December of 2014 were included as study group, and 95 women of normal pregnancy admitted in the corresponding period were recruited as control group. Both groups underwent detection of Chlamydia trachomatis, Ureaplasma urealyticum and Neisseria gonorrhoeae and herpes simplex virus type 2 in the cervical secretion, and were maintained regarding the histories of pelvic inflammatory disease, infertility, ectopic pregnancy, abortion, contraception, abdominal surgery and tobacco smoking. Results:The two groups were significant regarding the histories of abortion, pelvic inflammatory disease, contraception, infertility, ectopic pregnancy, abdominal surgery and tobacco smoking(P<0.05), and the study group had higher positive rate for Chalamydia and Ureaplasma urealyticum than the controls(P<0.05). The incidence of ectopic pregnancy was 74.29% and 63.16%, respectively by medical abortion or surgical intervention, the difference was not significant(P>0.05). Conclusion:Risk factors for ectopic pregnancy are associated with histories of abortion, pelvic inflammatory disease, contraception, infertility, ectopic pregnancy, abdominal surgery and tobacco smoking. History of abortion is the most causative factors for ectopic pregnancy, followed by pelvic inflammatory disease. Surgical abortion may leads to less incidence of ectopic pregnancy than the drug abortion, suggesting that appropriate option for abortion and management of the pelvic inflammatory disease can reduce incidence of this disorder.
【Key words】ectopic pregnancy; etiologic factor
文章編號:·臨床醫學·1002-0217(2016)01-0067-03
收稿日期:2015-08-15
作者簡介:馬少華(1967-),男,副主任醫師,(電話)13605590556,(電子信箱)1147892653@qq.com.
【文獻標識碼】【中圖號】A

