腹腔鏡與小切口膽囊切除術(shù)治療膽囊結(jié)石合并膽囊炎療效預(yù)后及生活質(zhì)量比較研究
崔 磊, 瞿建國(江蘇大學(xué)附屬醫(yī)院普外一科, 江蘇 鎮(zhèn)江 212001)
?
腹腔鏡與小切口膽囊切除術(shù)治療膽囊結(jié)石合并膽囊炎療效預(yù)后及生活質(zhì)量比較研究
崔 磊, 瞿建國
(江蘇大學(xué)附屬醫(yī)院普外一科, 江蘇 鎮(zhèn)江 212001)
【摘 要】目的:比較腹腔鏡(laparoscopic cholecystectomy,LC)與小切口膽囊切除術(shù)(Minilaparotomy cholecystectomy,MC)治療膽囊結(jié)石合并膽囊炎的療效和預(yù)后。方法:選擇江蘇大學(xué)附屬醫(yī)院65例膽囊結(jié)石合并膽囊炎患者分為MC組31例和LC組34例,分別給予MC和LC手術(shù)治療,比較患者手術(shù)、術(shù)后恢復(fù)狀況、并發(fā)癥發(fā)生率、復(fù)發(fā)率及術(shù)后生存質(zhì)量。結(jié)果:MC組與LC組均順利完成膽囊切除手術(shù)。相比于MC組,LC組切口長度顯著縮短,術(shù)中出血量和手術(shù)時(shí)間顯著減少;LC組禁食、抗菌治療、下床及住院時(shí)間均顯著縮短,醫(yī)療費(fèi)用顯著提高;LC組并發(fā)癥發(fā)生率顯著降低,2.9%vs25.8%;LC組患者生存質(zhì)量指數(shù)評(píng)分顯著提高,(118.7±12.1)vs(108.1±13.6)分,差異均具有統(tǒng)計(jì)學(xué)意義(P<0.05)。結(jié)論: LC手術(shù)治療膽囊結(jié)石合并膽囊炎盡管手術(shù)費(fèi)用相對較高,但創(chuàng)傷小、術(shù)后恢復(fù)快、并發(fā)癥發(fā)生率低,并顯著提高患者生存質(zhì)量。
【關(guān)鍵詞】腹腔鏡; 小切口膽囊切除手術(shù); 膽囊結(jié)石; 膽囊炎
膽囊結(jié)石合并膽囊炎是膽管外科中較為常見的膽囊疾病,手術(shù)切除膽囊是膽囊結(jié)石與膽囊炎的一種較為可靠而有效治療方式,開腹手術(shù)較早并廣泛應(yīng)用于臨床,但創(chuàng)傷大、并發(fā)癥多,使患者生活質(zhì)量大為降低。小切口膽囊切除術(shù)(minilaparotomy cholecystectomy,MC)與腹腔鏡膽囊切除術(shù)(laparoscopic cholecystectomy,LC),是創(chuàng)傷較小的手術(shù)方法[1]。然而,到目前為止,關(guān)于MC與LC在膽囊結(jié)石合并膽囊炎治療中的比較研究較少。本文旨在比較MC與LC治療膽囊結(jié)石合并膽囊炎的手術(shù)療效、并發(fā)癥及預(yù)后,為該病治療的手術(shù)選擇提供一定臨床依據(jù)。
1 資料與方法
1.1 一般資料:2012年1月至2014年10月,將江蘇大學(xué)附屬醫(yī)院收治的65例膽囊結(jié)石合并膽囊炎患者按照手術(shù)方式分為MC組與LC組。所有患者均經(jīng)B超、腹部CT等輔助檢查確診,患者膽囊收縮功能不佳,且患者無明確保膽意愿。排除嚴(yán)重心腦、肺、肝腎嚴(yán)重功能障礙的患者。MC組患者男17例,女14例,年齡25~72歲,平均年齡(40.8±13.4)歲,平均病程(2. 3±1.2)年,LC組患者男17例,女17例,年齡28~71歲,平均年齡(39.2±10.6)歲,平均病程(2.1±1.4)年。兩組患者在性別、年齡以及病程的差異無統(tǒng)計(jì)學(xué)意義,P>0.05,具有可比性。所有患者均知情同意,自愿參與研究。
1.2 研究方法
1.2.1 治療方法:所有患者均采用持續(xù)硬膜外與靜脈復(fù)合麻醉。MC:患者取右上腹距肋弓約1cm處,做8cm切口,在文氏孔及膽囊附近置紗布后用拉鉤牽引并暴露出Calot三角區(qū),結(jié)扎膽囊管與膽囊動(dòng)脈,剝離膽囊至膽囊管而后切除膽囊,然后關(guān)閉患者腹腔,采用創(chuàng)可貼粘合切口。LC:在患者臍上緣做一個(gè)小切口并插入氣腹針,按照壓力要求注入CO2以建立氣腹,插入10mm套管針并置入腹腔鏡和其它Trocar,探查Calot三角區(qū),分離膽囊管與膽囊動(dòng)脈并結(jié)扎,剝離并切除膽囊,從臍部切口將膽囊取出,探查腹內(nèi)有無異常,拆除氣腹、退出腹腔鏡并縫合切口。
1.2.2 觀察指標(biāo):由2名助理醫(yī)生與2名護(hù)士組成記錄組人員,術(shù)中記錄MC與LC組手術(shù)效果、切口長度、術(shù)中出血量及手術(shù)時(shí)間。觀察并記錄患者禁食、抗菌治療、下床、住院時(shí)間,治療費(fèi)用、并發(fā)癥發(fā)生及復(fù)發(fā)情況。隨訪12個(gè)月,采用消化病生存質(zhì)量指數(shù)(GLQI)評(píng)價(jià)患者生存質(zhì)量,總分0~144分,健康人群為121~125分,分值越高,健康狀況越好[2]。
1.2.3 統(tǒng)計(jì)分析:采用統(tǒng)計(jì)學(xué)軟件SPSS16.0對數(shù)據(jù)進(jìn)行分析,計(jì)量資料以表示,采用t檢驗(yàn)比較分析,計(jì)數(shù)資料采用χ2檢驗(yàn)比較分析,以P<0.05為差異具有統(tǒng)計(jì)學(xué)意義。
2 結(jié) 果
2.1 兩組患者手術(shù)情況比較:所有患者均順利完成膽囊切除術(shù)。相比于MC組,LC組切口顯著縮短,出血量顯著減少,手術(shù)時(shí)間顯著縮短,差異均具有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。
表1 兩組患者手術(shù)情況比較
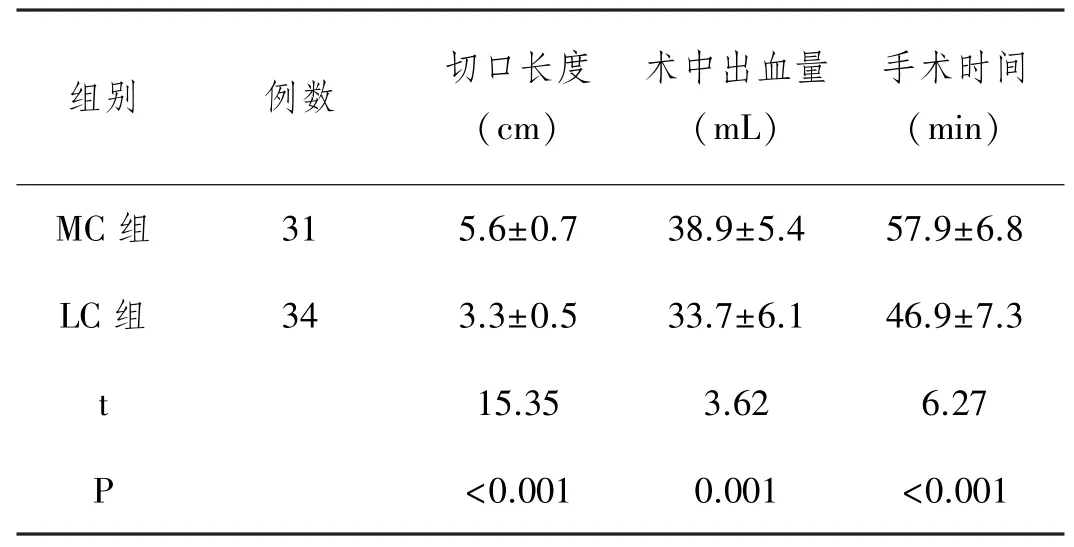
表1 兩組患者手術(shù)情況比較
組別 例數(shù) 切口長度(cm)術(shù)中出血量(mL)手術(shù)時(shí)間(min) MC組 31 5.6±0.7 38.9±5.4 57.9±6.8 LC組 34 3.3±0.5 33.7±6.1 46.9±7.3 t 15.35 3.62 6.27 P <0.001 0.001 <0.001
2.2 兩組患者術(shù)后恢復(fù)狀況比較:相比于MC組,LC組患者禁食時(shí)間、抗菌治療時(shí)間、下床時(shí)間及住院時(shí)間均顯著縮短,費(fèi)用顯著增加,差異具有統(tǒng)計(jì)學(xué)意義(P< 0.05)。見表2。2.3 兩組患者術(shù)后并發(fā)癥比較:MC組膽管損傷1例、膽汁瘺3例、術(shù)后腹瀉2例及切口感染2例,并發(fā)癥發(fā)生率為25.8%;LC組切口感染1例,并發(fā)癥發(fā)生率2. 9%,低于對照組(χ2= 5.32,P = 0.021),差異具有統(tǒng)計(jì)學(xué)意義。兩組患者12個(gè)月內(nèi)均無復(fù)發(fā)病例。
表2 兩組患者術(shù)后恢復(fù)狀況比較千元)

表2 兩組患者術(shù)后恢復(fù)狀況比較千元)
組別 例數(shù) 禁食時(shí)間 抗菌治療時(shí)間 下床時(shí)間 住院時(shí)間 治療費(fèi)用MC組 31 1.9±0.7 2.8±0.8 1.7±0.5 7.4±1.8 3.9±1.4 LC組 34 1.3±0.4 1.9±0.6 1.5±0.6 4.5±0.9 6.4±1.2 t 4.29 5.16 1.45 8.33 7.75 P <0.001 <0.001 0.151 <0.001 <0.001
2.4 兩組患者術(shù)后生存質(zhì)量比較:兩組患者主觀癥狀、心理狀態(tài)、日常生活及社會(huì)活動(dòng)狀態(tài)評(píng)分的差異均有統(tǒng)計(jì)學(xué)意義,生理狀態(tài)評(píng)分差異無統(tǒng)計(jì)學(xué)意義。見表3。
表3 兩組患者術(shù)后生存質(zhì)量指數(shù)比較
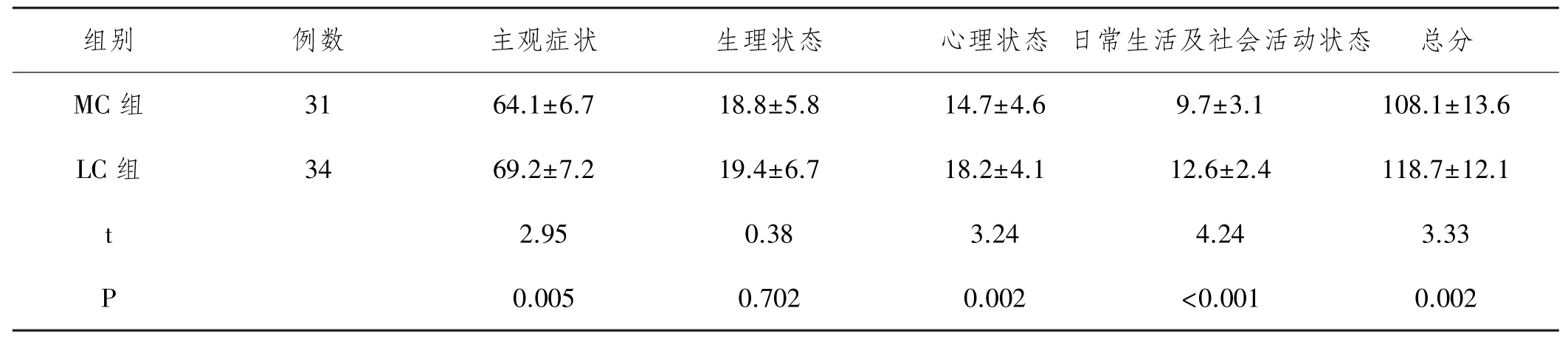
表3 兩組患者術(shù)后生存質(zhì)量指數(shù)比較
組別 例數(shù) 主觀癥狀 生理狀態(tài) 心理狀態(tài)日常生活及社會(huì)活動(dòng)狀態(tài) 總分MC組 31 64.1±6.7 18.8±5.8 14.7±4.6 9.7±3.1 108.1±13.6 LC組 34 69.2±7.2 19.4±6.7 18.2±4.1 12.6±2.4 118.7±12.1 t 2.95 0.38 3.24 4.24 3.33 P 0.005 0.702 0.002 <0.001 0.002
3 討 論
近年來,膽囊結(jié)石合并膽囊炎發(fā)病率逐年升高,膽囊切除術(shù)是該病較為有效的治療手段。開腹切除術(shù)針對性差、創(chuàng)傷較大、患者術(shù)后并發(fā)癥較多、傷口難以快速恢復(fù)并給患者帶來較大痛苦。MC與LC等微創(chuàng)手術(shù)不但創(chuàng)傷小,而且使患者的腹部美觀度大大提高[3]。到目前為止,關(guān)于MC與LC在膽囊結(jié)石合并膽囊炎治療中的比較卻較少。
MC手術(shù)的適應(yīng)癥的范圍比較廣泛,對于不能進(jìn)行全麻、不能建立氣腹、年齡偏大或者合并心肺高位疾病的患者均適用,但其探查范圍較小,對于肥胖患者而言操作難度較大[4]。LC手術(shù)視野較大,可在手術(shù)中同時(shí)探查腹腔全部狀況并且對腹腔的干擾較小,腹部皮膚美觀度更高[3]。因此,關(guān)于LC與MC在臨床中的選擇仍然存在較大爭議。部分學(xué)者認(rèn)為,MC手術(shù)可在直視下操作,出現(xiàn)膽道損傷、膽漏與出血等并發(fā)癥發(fā)生率較低,并且手感較好,手術(shù)難度較低。此外,除切口長度外,LC與MC手術(shù)時(shí)間、術(shù)中出血量等手術(shù)狀況,術(shù)后進(jìn)食時(shí)間、下床活動(dòng)時(shí)間、住院時(shí)間及輸液時(shí)間等也無明顯出別[4]。因此,MC更適合與膽囊性疾病的治療。本研究中,LC切口長度顯著短于MC,與相關(guān)文獻(xiàn)文獻(xiàn)報(bào)道一致。而LC術(shù)中出血量顯著少于MC,手術(shù)時(shí)間顯著短于MC,與文獻(xiàn)報(bào)道差異較大。究其原因,我們認(rèn)為這與臨床醫(yī)生對于手術(shù)的熟練程度不同而導(dǎo)致。此外,本研究中還發(fā)現(xiàn),LC組術(shù)后禁食、抗菌、下床活動(dòng)及住院時(shí)間均顯著縮短,進(jìn)一步表明了LC手術(shù)較MC手術(shù)創(chuàng)傷更小,使患者術(shù)后恢復(fù)較快。這可能是因?yàn)楦骨荤R創(chuàng)傷較小,患者疼痛更小,營養(yǎng)補(bǔ)充更早,心理更趨于積極樂觀等而導(dǎo)致患者恢復(fù)更好更快。關(guān)于術(shù)后并發(fā)癥,部分研究表明,LC與MC患者并無顯著差異。與文獻(xiàn)較為一致,本研究中患者膽管損傷、膽汁瘺、術(shù)后腹瀉等并發(fā)癥發(fā)生率無差異。然而,LC并發(fā)癥總發(fā)生率卻顯著低于MC患者。關(guān)于生活質(zhì)量評(píng)價(jià),LC組GLQI總分顯著高于MC組。我們分析,原因可能是因?yàn)長C手術(shù)創(chuàng)傷相對更小,患者疼痛更少,患者腹部美觀度更高,因此對手術(shù)滿意度較高,主觀感受優(yōu)于MC,因此其生活質(zhì)量也更高。
【參考文獻(xiàn)】
[1] Plsson SH,Sandblom G. Influence of gender and socioeconomic background on the decision to perform gallstone surgery: a population-based register study[J].Scand Gastroenterol,2015,50(2):211~216.
[2] 朱燕輝,陳雪江,陽生光等.膽道鏡聯(lián)合腹腔鏡對保膽取石患者胃腸功能及生存質(zhì)量研究[J].中國普通外科雜志,2013,22(8):1025~1028.
[3] 楊勇,田明國,辛國軍等.改良兩孔法腹腔鏡膽囊切除術(shù)的臨床應(yīng)用[J].肝膽胰外科雜志,2014,26(5):362~364.
[4] 張凱波,陳紅躍.小切口膽囊切除術(shù)治療膽結(jié)石伴膽囊炎60例的臨床研究[J].中國傷殘醫(yī)學(xué),2014,(7):62~64.
[5] 翁文余,崔培元,張培等.腹腔鏡與小切口膽囊切除術(shù)的對照研究[J].中華全科醫(yī)學(xué),2009,7(5):465~466.
Comparison of Clinical Efficacy Prognosis and Quality of Life between LC and MC in Treating Gallstone with Cholecystitis
CUI Lei, QU Jianguo
(The Affiliated Hospital of Jiangsu University,Jiangsu Zhenjiang 212001,China)
【Abstract】Objective: To compare the clinical efficacy and prognosis between laparoscopic cholecystec-book=541,ebook=17tomy(LC) and minilaparotomy cholecystectomy(MC) in the treatment of gallstone with cholecystitis(GCC). Method: 65 cases of GCC in the affiliated hospital of jiangsu university were divided into two groups:LC group (34 cases) and MC group(31cases). The patients of two groups were treated with MC and LC surgery respectively. Then,the observation and comparison were made about surgery,postoperative recovery,incidence of complications,recurrence rate,and gastrointestinal quality of life indexes(GQLI). Result: LC group and MC group successfully received cholecystectomy operation. Compared with MC group,LC group had significantly shorter incision,less amount of bleeding and operation time. Meanwhile,LC group had shorter fasting time,antibacterial treatment,bed time and hospitalization time,but more medical expenses. In addition,LC group had lower incidence of complications (2.9%vs25.8%) and higher GQLI(118.7±12.1)vs(108.1±13.6) point (P<0.05). Conclusion: Although LC surgery is relatively expensive in the treatment of GCC,it has the merits of less injury,rapid recovery,lower complication rate and higher quality of life for the patients. This study provides new evidence for CCGP treatment.
【Key words】Laparoscopic cholecystectomy; Minilaparotomy cholecystectomy; Gallstone; Cholecystitis
通訊作者:Email:qjguo86243@ 163.com
【基金項(xiàng)目】江蘇省博士后科研資助項(xiàng)目,(編號(hào):1302096B)
【文章編號(hào)】1006-6233(2016)04-0540-04
【文獻(xiàn)標(biāo)識(shí)碼】B 【doi】10.3969/ j.issn.1006-6233.2016.04.005

