老年髖部骨折內固定與人工髖關節置換術的臨床療效比較
戴 軍,趙鑒非,佟 剛
?
·短篇論著·
老年髖部骨折內固定與人工髖關節置換術的臨床療效比較
戴軍,趙鑒非,佟剛
【摘要】目的對內固定手術與人工髖關節置換術治療老年髖部骨折的臨床療效進行比較分析。方法筆者回顧分析2010年1月~2013年6月收治的108例老年髖部骨折患者的臨床資料,其中48例采用內固定手術(內固定組),60例采用人工髖關節置換術(置換組),對兩種手術患者手術時間、術中出血量、術中輸血量、術后引流量、負重時間、術后并發癥發生率和肢體功能恢復情況進行比較分析。結果置換組患者術中出血量較內固定組明顯增加,而在負重時間和并發癥的發生率上則明顯少于內固定組。置換組術后6、12個月的功能優良率分別為96.7%、90%,內固定組分別為85.4%、77.1%,置換組均明顯高于內固定組(P<0.05),差異具有統計學意義。結論人工髖關節置換術在治療老年髖部骨折上可有效縮短術后臥床時間,盡早進行負重行走,且其近期療效也明顯優于內固定組,因此人工髖關節置換術可作為老年髖部骨折較理想的手術方法。
【關鍵詞】髖部骨折; 髖關節; 置換; 療效
隨著我國社會人口老齡化結構的不斷加劇,由骨質疏松所導致的老年髖部骨折逐年增多,主要包括股骨頸骨折和粗隆間骨折[1-3]。目前臨床多采用非手術治療和手術治療,非手術治療需要長期臥床,隨之而來的墜積性肺炎、泌尿系感染、肌肉萎縮、關節僵硬等并發癥會給患者預后以及日后的生活質量造成嚴重的影響[4-5]。因此隨著手術水平不斷提高以及內固定、置入物技術的不斷改進,手術治療逐漸將成為首選治療方案。但如何選擇最佳的手術方式成為臨床研究的主要問題,因此筆者通過對內固定術和人工髖關節置換術的臨床療效進行比較分析,旨在為臨床治療提供相應的依據,其研究內容和結果如下。
臨床資料
1一般資料
筆者以2010年1月~2013年6月收治的108例老年髖部骨折患者作為研究對象,對其臨床資料進行回顧性分析,將其中采用內固定術治療的48例患者列為內固定組,男性27例,女性21例;年齡65~83歲,平均(71.38±9.17歲)。其中股骨頸骨折患者23例,根據Garden分型:Ⅰ型4例,Ⅱ型10例,Ⅲ型6例,Ⅳ型3例。粗隆間骨折25例,按Evans分型:Ⅰ型5例,Ⅱ型8例,Ⅲ型9例,Ⅳ型3例。另采用人工髖關節置換術治療的60例患者列為置換組,男性35例,女性25例;年齡67~86歲,平均(73.09±9.42)歲。其中股骨頸骨折患者29例,根據Garden分型:Ⅰ型4例,Ⅱ型13例,Ⅲ型10例,Ⅳ型2例。粗隆間骨折31例,按Evans分型:Ⅰ型8例,Ⅱ型13例,Ⅲ型7例,Ⅳ型3例。所有患者均為髖部骨折,有明確手術指征,排除內固定術禁忌證、人工髖關節置換術禁忌證,經入院后完善相關檢查,完成心、肺功能初步評估,并請相關科室會診,經術前評估后可以接受手術治療。分組后兩組患者在性別、年齡、骨折類型以及分型上均無明顯差異(P<0.05),具有可比性。
2方法
2.1內固定法(1) 動力髖螺釘內固定術(DHS):患者取仰臥位,墊高患側髖粗隆部,采用C型臂機將其復位至滿意的程度后,于股骨近段外側作切口,沿135°導向器插入導針,C型臂機透視至滿意位置,用三聯擴孔器沿導針擴孔,選擇合適的DHS滑動螺釘置入股骨頸骨質中,并選用合適的DHS鋼板與股骨干固定。經C型臂機透視,位置滿意后,沖洗傷口,止血,留管接負壓引流,并逐層縫合傷口。(2) Gammar釘內固定術:患者取仰臥位,于患側大轉子上做一約5cm的縱形切口,于轉子間窩開孔,并插入導針至股骨骨折近端,將骨折復位至滿意程度后,從股骨遠端依次擴髓,選取合適長度和直徑的髓內釘沿導針插入股骨髓腔,并在C型臂和瞄準器引導下將近端釘鎖入股骨頸內,并完成股骨遠端鎖釘。經再次透視證實位置滿意后,沖洗傷口,安置引流,并逐層縫合傷口。
2.2人工髖關節置換術患者取仰臥位,墊高患髖部位,于髖關節后外側做一13~16cm切口,逐層分離肌群后切開髖關節關節囊,保護與骨折塊相連續的筋膜組織,將大小轉子復位后采用鋼絲給予固定,并于小轉子上方約1cm處行股骨頸截骨并取出。全髖關節置換常規處理髖臼,安放臼杯。然后以小粗隆為中心向前傾斜15°后運用髓腔銼進行擴髓,選擇合適的股骨柄假體、股骨頭假體進行安置,完成后復位髖關節,測試關節松緊度及頭臼匹配情況達到標準后,沖洗傷口,放置負壓引流管,逐層縫合傷口。
2.3研究方法術后對兩組手術時間、術中出血量和輸血量、術后引流量、負重時間、術后并發癥的發生情況,以及術后6個月和12個月采用Harris評分法進行評定的結果進行比較分析。Harris評分法通過對患者的疼痛程度(0~44分)、步態(0~11分)、日常活動功能(0~14分)、輔助行走(0~11分)、行走距離(0~11分)、畸形情況(0~4分)以及活動范圍(0~5分)7個方面進行評定,其中活動范圍評分標準為其活動度乘以相應的系數所得,各項評分相加即為總分,滿分為100分,根據其總分分為優、良、中、差4級,其中90~100分為優,80~89分為良,70~79分為中,<70分為差。
3統計學方法
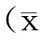
結果
1手術一般情況比較
兩組患者術中和術后一般情況分析結果見表1。結果顯示,兩組患者在術中出血量、負重時間和并發癥發生率均有明顯差異(P<0.05);置換組患者術中出血量較內固定組明顯增加,而負重時間和并發癥發生率則明顯少于內固定組,差異均具有統計學意義(P<0.05)。
2兩組患者術后Harris評分比較
兩組患者分別于術后6個月和12個月進行Harris評分,并對結果進行比較分析(表2)。結果顯示人工髖關節置換組在術后6個月和12個月的功能恢復達優率以及總體優良率均明顯高于內固定組(P<0.05),差異具有統計學意義。
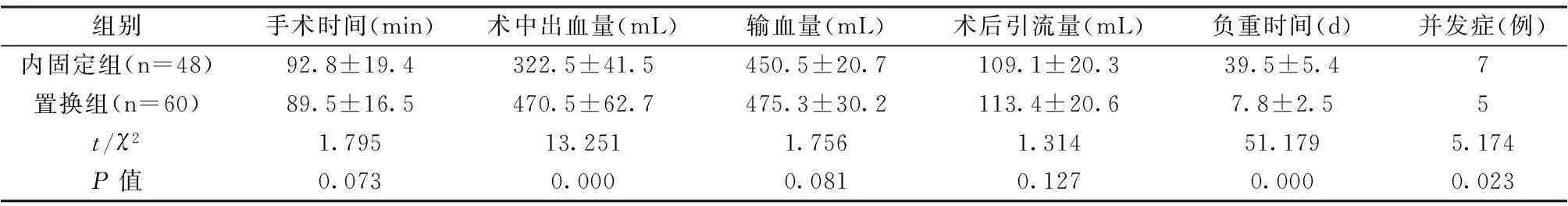
表1 兩組患者手術一般情況比較
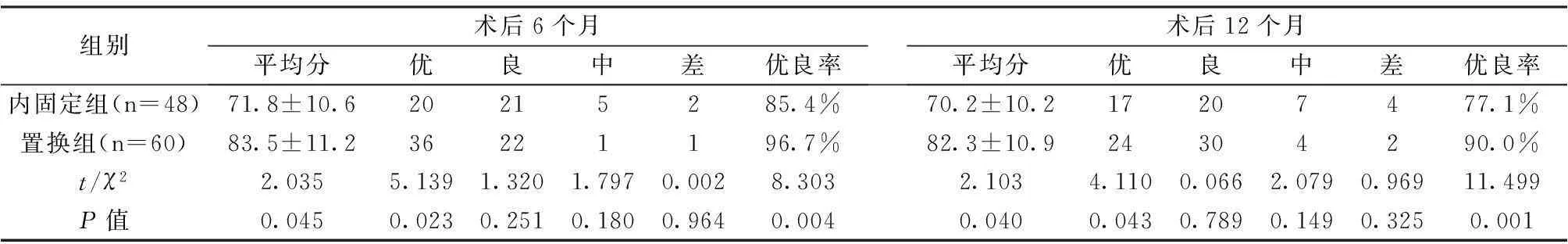
表2 兩組患者術后Harris評分比較
3兩組患者術后并發癥對比
內固定組:包括內固定物松動1例、股骨頭切割1例、折斷1例、骨折不愈合2例,術后感染2例,并發癥發生率為14.58%(7/48)。關節置換組包括假體脫位1例、假體下沉松動1例、術后感染1例、異位骨化1例、雙下肢不等長1例,并發癥發生率為8.33%(5/60),差異有統計學意義(χ2=5.236,P=0.000)。
本研究中的所有患者均順利完成手術,手術過程中未發生相關并發癥(典型病例見圖1~3)。
討論
髖部骨折是近年來伴隨我國老齡化人口逐年增長而較為常見的骨折類型,其發病率占老年人群全身骨折的3%~4%[1-2],早期的非手術治療使本身就生理機能衰退的老年患者發生壓瘡、肺炎、泌尿系統感染的概率大大增加,甚者還會加重心腦血管和肝腎功能的衰竭,導致死亡率的增高[6-7]。目前臨床大多主張盡可能地采取手術治療,相比非手術治療而言,手術治療可以有效縮短患者臥床時間,進而減少并發癥的發生。而近年來伴隨著內固定物和置換技術的不斷發展和完善,內固定術和人工髖關節置換術成為治療老年髖關節骨折的主要手術方式。其中內固定主要分為加壓螺紋釘、動力髖螺釘和Gamma釘三種,本研究中主要以動力髖螺釘和Gamma釘為主。動力髖螺釘主要由粗螺紋釘、套筒鋼板和尾加壓釘組成,其特點是通過軸向壓力和垂直剪力共同作用于股骨頭起到固定的作用,其中軸向壓力壓緊斷面,可以使骨折部位更好的愈合[8]。而Gamma釘是滑動加壓鵝頭釘和髓內固定的良好結合物,能夠更好地使髓內釘和股骨頭頸連接,其具有力臂短、彎矩小的特點,使其在骨折部位的壓應力和張應力相對較小,但局部加壓作用加強[9]。

ab
圖1患者女性,78歲。 股骨頸骨折行人工髖關節置換術。a.術前正位X線片; b.術后正位X線片
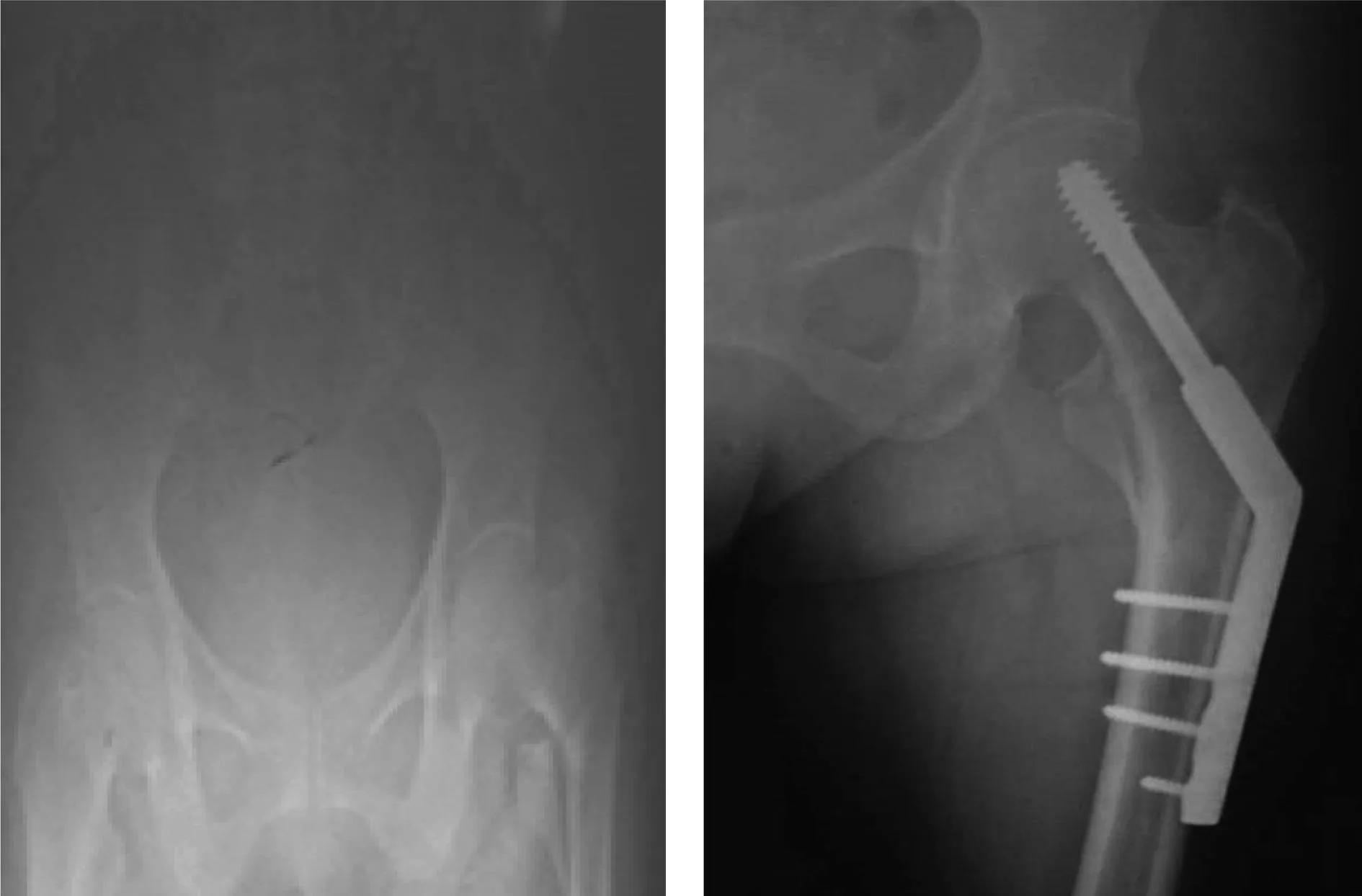
ab
圖2患者女性,81歲。股骨粗隆間骨折行動力髖螺釘內固定術。a.術前正位X線片; b.術后正位X線片
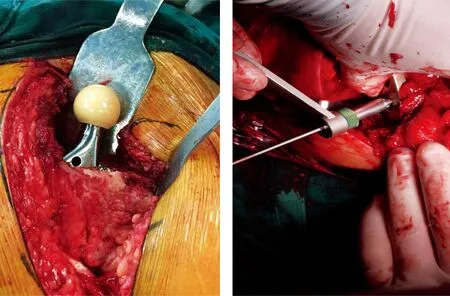
ab
圖3a.患者女性,78歲。人工髖關節置換術中所見; b.患者女性,81歲。動力髖螺釘內固定術中所見
髖部骨折多發生于老年人,通常合并骨質疏松,在臨床上常被稱作骨質疏松骨折。對于骨折粉碎嚴重、不穩定、年齡較大及較為嚴重的骨質疏松患者,在內固定術后,常因小轉子分離或骨折內側皮質對位不良,肢體負重時壓力側失去支撐,致使髖內翻或加壓釘切割股骨頭,其發生率甚至可達16%~21%。研究證明內固定物螺釘的把持力與骨質疏松程度相關[10],老年髖部骨折患者多合并不同程度的骨質疏松,骨質的承載支撐力下降,更易發生固定失效、螺釘退出、股骨頭切割等并發癥。在本組內固定患者中也出現了內固定物松動、股骨頭切割、折斷、骨折不愈合等并發癥。臨床治療過程中,為避免以上并發癥的出現,在內固定術后不得不推遲患肢負重的時間,使患者失去早日下床活動的機會,增加了圍術期肺部感染、深靜脈血栓等并發癥發生概率,而隨著臥床時間的延長,還會出現廢用性骨質疏松,也為骨折愈合帶來不利。
人工髖關節置換術相比內固定,其避免了骨折畸形愈合、延遲愈合或不愈合,甚至股骨頭壞死等情況發生的可能性,對患者的恢復和預后有一定的促進作用[11-13]。本研究結果顯示經人工髖關節置換術后的患者其在負重時間上較內固定患者顯著縮短(P<0.01),表明患者無需等待長時間的骨折愈合過程,人工髖關節置換術提供的初始穩定性和活動良好的關節功能,允許術后盡早下地負重行走,進而減少了患者臥床時間。同時內固定術患者其術后有13例(27.1%)出現并發癥,而經人工髖關節置換術的患者其術后僅有5例(8.3%)出現并發癥,兩者差異明顯,具有統計學意義(P<0.05),表明臥床時間的減少與并發癥的發生有一定的關系。通過對術后近期療效的隨訪調查,筆者發現人工髖關節置換術后患者其功能恢復明顯優于內固定組,并表現出了明顯的差異性,而人工髖關節置換術后更無需二次手術取出內固定物。盡管人工關節置換術治療老年髖部骨折,能迅速恢復患肢功能到損傷前的水平,減少了患者臥床時間,但人工關節置換術也存在下列一些目前尚不能完全避免的并發癥: (1) 假體松動:原因可能有應力遮擋和骨吸收;老年性骨結構本身的衰變;外科操作技術不熟練,準備不充分。(2) 假體脫位:一般由于假體部件位置放置不良所致。(3) 雙下肢不等長:原因多是股骨頸截骨面不準確或是假體過長。(4) 異位骨化:即假體周圍軟組織、關節囊內有異位骨形成,與創傷、炎癥、神經損傷等因素有關。而假體松動、假體脫位、雙下肢不等長、異位骨化等并發癥,臨床醫生通過不斷提高手術技巧,在術中仔細操作,細致測量,選擇正確的假體安放角度,在術后采取正確的保護性體位,使患者避免一些易導致脫位的危險動作,以上并發癥雖難以完全避免,但可以有效降低其發生率。
由此,筆者認為人工髖關節置換術治療老年髖部骨折,可以有效縮短術后臥床時間,盡早進行負重行走,其近期療效明顯優于內固定手術,尤其對于一些合并較為嚴重的骨質疏松的老年患者,人工髖關節置換術是治療髖部骨折的理想解決方案。
參考文獻:
[1] 張志勇,侯曉華,解光越,等.老年髖部骨折與骨質疏松的相關性分析[J].中華流行病學雜志,2012,33(12):1293-1295.
[2] 石濤,張立海,陳華,等.髖部骨折的性別及年齡分布分析[J].解放軍醫學院學報,2013,(1):58-59.
[3] Beloosesky Y,Hershkovitz A,Guz A,et al.Clinical characteristics and long-term mortality of occult hip fracture elderly patients[J].Injury,2010,41(4):343-347.
[4] Simunovic N,Sprague S,Bhandari M.Surgical delay and its effect on mortality in elderly hip fracture patients:a systematic review andmeta-analysis[J].J Bone Joint Surg(Br),2011,93(S3):256-262.
[5] 劉昌平,牛連生,臧傳義.老年股骨頸骨折的微創小切口人工全髖關節置換[J].中國醫藥,2012,7(3):342-343.
[6] 李紹光,孫天勝.老年人髖部骨折引發過高死亡風險的研究進展[J].中華外科雜志,2013,51(4):372-374.
[7] 黃曉.老年髖部骨折病死率的影響因素[J].醫學綜述,2012,18(14):2210-2212.
[8] 孟維春,蔣俊峰,曹駿敏,等.動力髖螺釘內固定術治療老年股骨粗隆間骨折療效觀察[J].山東醫藥,2009,49(6):88-89.
[9] 徐永強,王龍濱,蔣建新.Gamma釘與動力髖螺釘(DHS)治療股骨轉子周圍骨折并發癥原因分析[J].中華創傷骨科雜志,2004,6(4):462-463.
[10] Thiele OC,Eckhardt C,Linke B,et al.Factors affecting the stability of screws in human cortical osteoporotic bone[J].J Bone Joint Surg(Br),2007,89(5):701-705.
[11] 翁繩健,李煒明,詹洋,等.人工髖關節翻修術的臨床分析(附32例報告)[J].中國骨與關節損傷雜志,2013,28(12):1163-1164.
[12] Monzon DG,Iserson KV,Jauregui J,et al.Total hip arthroplasty for hip fractures: 5-year follow-up of functional outcomes in the oldest independent old and very old patients[J].Geriatr Orthop Surg Rehabil,2014,5(1):3-8.
[13] Kauppi M,Stenholm S,Impivaara O,et al.Fall-related risk factors and heel quantitative ultrasound in the assessment of hip fracture risk: a 10-year follow-up of a nationally representative adult population sample[J].Osteoporos Int,2014,25(6):1685-1695.
(本文編輯: 黃小英)
Clinical curative effect comparison of internal fixation and artificial joint replacement in treating hip fracture in elderly patients
DAIJun,ZHAOJian-fei,TONGGang
(Department of Orthopaedics,Capital Medical University Affiliated to Beijing Tongren Hospital,
Beijing100730,China)
【Abstract】ObjectiveTo analyze the treatment effect between the internal fixation and artificial joint replacement therapy for the elderly hip fracture. MethodsThe clinical data of 108 elderly patients with hip fracture who were treated in our hospital from Jan.2010 to Jun.2013 were retrospectively analyzed,including 48 cases treated by internal fixation surgery(the internal fixation group),and 60 cases by artificial hip replacement (the replacement group). The general condition of the surgery and postoperative recovery of two kinds of surgery were compared and analyzed. ResultsThe bleeding amount of patients in the replacement group was significantly increased than that of patients in the internal fixation group,and the load time and the incidence of complications were obviously less than in the internal fixation group. The overall excellent and good rate of functional recovery in the replacement group was significantly higher than that of the internal fixation group at 6 months and 12 months after surgery(P<0.05),the difference was statistically significant. ConclusionThe hip arthroplasty in the treatment of senile hip fracture can effectively shorten the patients’ bed time and result in early load exercise as well as better short-term clinical efficiency than internal fixation. So hip arthroplasty can be used as the preferred treatment for elderly hip fractures.
【Key words】hip fracture; hip joint; replacement; curative effect
(收稿日期:2014-04-21; 修回日期: 2015-11-01)
【中圖分類號】R 683.42
【文獻標識碼】A【DOI】 10.3969/j.issn.1009-4237.2016.02.012
文章編號:1009-4237(2016)02-0105-04
作者單位: 100730 北京,首都醫科大學附屬北京同仁醫院骨科
- 創傷外科雜志的其它文章
- 改良Stoppa入路治療骨盆髖臼骨折進展研究
- VSD技術結合游離股前外側皮瓣修復四肢大面積皮膚缺損的療效研究Application of VSD technology combined with free anterolateral femoral flaps to repair widespread defects of soft tissue in extremities
- 保留脾、胰手術治療胰體尾部損傷(附21例報告)Spleen and pancreas-preserving operation for the treatment of pancreatic body and tail trauma: a report of 21 cases
- 《創傷外科雜志》2016年征稿征訂啟事
- 外側髕旁切口膝關節半伸直位關節外髓內釘技術治療脛骨干骨折的臨床療效分析
- 預見性護理對降低小兒斷指再植術后血管危象發生率的作用Effect of predictive nursing care in decreasing the incidence of vascular crisis after finger replantation in children

