老年腦出血昏迷患者繼發多器官功能障礙綜合征的危險因素
老年腦出血昏迷患者繼發多器官功能障礙綜合征的危險因素
楊中良楊秀云1郭梅鳳孫寶玲劉衛東
(上海市浦東新區浦南醫院ICU,上海200125)
摘要〔〕目的探討老年腦出血昏迷患者繼發多器官功能障礙綜合征(MODS)的主要危險因素。方法選擇2010年6月至2012年12月收住重癥醫學科(ICU)的老年腦出血昏迷患者85例為腦出血組,并分為MODS組和非MODS組,另選擇41例健康體檢者為對照組。分析入院后24 h內各組間血清白細胞介素(IL)-1、IL-6和IL-10活性及血糖水平的差異,并探索IL-1、IL-6、IL-10、血糖及急性生理和慢性健康狀況評分(APACHE)Ⅱ等參數預測腦出血繼發MODS的回歸模型。結果血清IL-1、IL-6、IL-10活性及血糖水平在對照組、非MODS組和MODS組逐漸增高(P<0.05)。Logistic回歸分析顯示,血糖水平、血腫體積、血清IL-10活性及APACHE Ⅱ評分與腦出血昏迷患者繼發的MODS密切相關。結論入院24 h內高血糖、血腫體積大、血清IL-10活性升高及APACHE Ⅱ評分高是老年腦出血昏迷患者繼發MODS的重要危險因素。
關鍵詞〔〕腦出血;炎癥細胞因子;血糖;多器官功能障礙綜合征
中圖分類號〔〕R743.34〔文獻標識碼〕A〔
基金項目:上海市浦東新區衛生局衛生科技項目(PW2010A-16)
通訊作者:楊秀云(1967-),女,主任醫師,碩士,主要從事呼吸系統及重癥疾病的診治研究。
1浙江省立同德醫院內科
第一作者:楊中良(1964-),男,碩士,副主任醫師,主要從事重癥醫學和腦血管病學研究。
Risk factors of multiple organ dysfunction syndrome secondary to elderly comatose intracerebral hemorrhage
YANG Zhong-Liang, YANG Xiu-Yun, GUO Mei-Feng,etal.
Intensive Care Unit, Shanghai Punan Hospital of Pudong New District, Shanghai 200125, China
Abstract【】ObjectiveTo explore the major risk factors of multiple organ dysfunction syndrome (MODS) secondary to elderly comatose intracerebral hemorrhage and their role in the prediction of MODS.MethodsEighty five elderly comatose patients with intracerebral hemorrhage (ICH) admitted to Intensive Care Unit in Shanghai Punan Hospital of Pudong New District within 24 h after onset were enrolled as ICH group. These patients were further divided into MODS and non-MODS groups depending on the presence of MODS. Meanwhile, 41 health-examinees from Punan Health Check Centre were enrolled as control group. The activities of serum IL-1, IL-6 and IL-10 and blood glucose levels were measured and compared. The correlations between MODS secondary to ICH and cytokines, blood glucose and APACHEⅡ scores and hematoma volume as well as related prediction efficiency were analyzed by binary multivariate Logistic regression model.ResultsThe blood glucose level and the serum activities of IL-1, IL-6 and IL-10 were gradually increased among control, non-MODS and MODS groups (P<0.05). APACHE Ⅱ scores and hematoma volume were significantly higher in MODS group than those of non-MODS group, while GCS scores were significantly lower than those of non-MODS group (all P<0.01). The incidence of MODS positively correlated with blood glucose level, hematoma volume, IL-10 activity and APACHE-Ⅱ scores.ConclusionsThe activities of serum IL-1, IL-6 and IL-10 and blood glucose level are significantly elevated within 24 h after admission to ICU in comatose patients with intracerebral hemorrhage. Hyperglycemia, hematoma volume, serum IL-10 activity and APACHE-Ⅱ score are probably major risk factors for the incidence of MODS secondary to elderly comatose intracerebral hemorrhage.
【Key words】Intracerebral hemorrhage; Inflammatory cytokine; Blood glucose; Multiple organ dysfunction syndrome
腦內出血在所有腦血管事件中占15%~20%〔1〕,急性期病死率高〔2〕,已成為嚴重的公共衛生問題;而多器官功能障礙綜合征(MODS)為影響腦出血預后的重要因素〔3,4〕。目前已有腦出血及腦出血術后患者并發MODS相關因素及流行病學的研究報道〔5〕,但對于老年腦出血昏迷患者并發MODS的危險因素研究未見專題報道。本文監測老年腦出血昏迷患者入院后24 h內血糖、急性生理和慢性健康狀況評分(APACHE)Ⅱ評分、血腫體積、格拉斯哥評分(GCS)、血清白細胞介素(IL)-1、IL-6及IL-10活性,以探索老年腦出血昏迷患者繼發MODS的主要危險因素。
1資料與方法
1.1研究對象采用前瞻性病例對照研究方法,選擇2010年6月至2012年12月期間發病后24 h內入住浦南醫院重癥醫學科(ICU)的自發性腦出血昏迷患者85例為腦出血組,年齡60~80歲,GCS≤8分,均符合《中國腦血管病防治指南》〔2〕的診斷要點。GCS 3~4分36例,GCS 5~6分18例,GCS 7~8分31例。其中動脈硬化性腦出血63例,血管畸形致腦出血22例。按住院期間有無合并MODS分為MODS組(3例)和非MODS組(52例)。排除2 w內有感染史、入院后合并細菌感染或原有糖尿病史者。同時選取該院體檢中心健康體檢者41例為對照組。腦出血組與對照組在年齡、性別、體重指數(BMI)等方面差異均無統計學意義,見表1。
1.2方法
1.2.1GCS和APACHE Ⅱ評分腦出血組患者入院后24 h內進行GCS和APACHE Ⅱ評分。
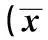
表1 腦出血組與對照組研究對象一般情況比較 ± s)
1.2.2血清炎癥細胞因子活性及血糖的檢測腦出血組患者入院后24 h內空腹抽取肘靜脈血5 ml,分離血清,采用化學發光法檢測血清IL-1,IL-6和IL-10活性,以葡萄糖氧化酶法檢測血糖。對照組于體檢日空腹抽靜脈血送檢上述炎癥細胞因子活性和血糖水平。
參考文獻1.2.3MODS的監測腦出血組患者入院后每天監測MODS的發生情況。MODS的診斷標準〔5〕。
1.3倫理學要求整個研究符合赫爾辛基宣言及中國臨床試驗研究法規,并經過上海市浦東新區浦南醫院倫理委員會審核批準。所有受試者入選前由代理人簽署知情同意書,獲取知情同意書的過程符合臨床試驗質量管理規范的要求。
1.4統計學方法采用SPSS17.0軟件進行t檢驗,Logistic回歸分析、χ2檢驗。
2結果
2.1兩組血清炎癥細胞因子和血糖水平的比較腦出血組血清IL-1、IL-6、IL-10活性及血糖水平均明顯高于對照組(均P<0.01)。見表2。
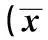
表2 腦出血組與對照組血清炎癥細胞因子和
2.2MODS和非MODS組各相關指標比較MODS組IL-1、IL-6、IL-10、血糖、APACHE Ⅱ評分及血腫體積均高于非MODS組(均P<0.05),而GCS評分低于非MODS組(P<0.01),見表3。

表3 MODS與非MODS組各指標比較
2.3腦出血昏迷患者繼發MODS與各相關因素的關系MODS與血清炎癥細胞因子、血糖及APACHEⅡ等指標的相關性見表4。建立回歸模型:Y(MODS)= logit(odds)=-8.314+1.496 × 血糖(mmol/L)+ 1.403 × 血腫體積(ml)+0.421×APACHE Ⅱ(分)+ 0.415 × IL-10(pg/ml)。該模型的NagelkerkeR2=0.805,說明擬合度高,對MODS的預測準確率高達91.3%。血糖水平、血腫體積、IL-10活性及APACHEⅡ評分越高,MODS發生風險越大。

表4 腦出血昏迷患者繼發MODS與各因素的Logistic
3討論
腦出血為我國老年人群多發病之一,是我國腦血管病中死亡率最高的臨床類型〔6〕。臨床前和臨床研究〔3〕提示,炎癥機制參與腦出血誘發繼發性腦部損害的進展過程。高血壓腦出血患者血腫沖洗液IL-1、IL-6 及TNF-α參與了腦出血的病理生理過程,與疾病的轉歸有關〔4〕。MODS發病機制主要包括炎癥反應失控、組織缺血再灌注損傷、腸道屏障功能破壞和細胞凋亡等因素〔7〕。有研究提示,腦出血大鼠肝、肺、腎組織中TNF-α mRNA表達增加,后者對MODS的發生起一定的作用〔8〕。本研究顯示腦出血后可引起外周血炎癥細胞因子活性明顯增高,排除其他混雜因素后IL-10活性增高可使MODS發生的風險增加1.4倍。
應激性高血糖是由刺激葡萄糖產生的反調節激素分泌增加與胰島素抵抗相關的葡萄糖攝取減少等因素聯合作用引起〔9〕。高血糖可使傷口感染、周圍神經根損傷、心律失常、急性腎衰、腦血管意外、尿路感染、腸麻痹及電解質紊亂等并發癥發生率增高〔10〕,進而易引發MODS。應激性高血糖可直接加重腦出血后腦損害并使預后不良,也增加了MODS發生的風險〔11〕。本研究結果提示在排除其他混雜因素后血糖升高可使腦出血繼發的MODS的風險增高5倍以上。
APACHE Ⅱ是評定危重患者病情嚴重程度和預測預后的體系。在評估嚴重程度及預測預后方面,APACHE Ⅱ比GCS等任何單一指標更全面。本研究顯示,APACHE Ⅱ的OR值為1.493,說明隨著APACHE Ⅱ評分值的增加,MODS發生風險可增加1.4倍以上。
綜上所述,高血糖、血腫體積大、APACHE Ⅱ評分高及血清IL-10活性升高是老年腦出血昏迷患者繼發MODS的重要危險因素,對MODS發生有一定的預測作用。
參考文獻4
1張彬,孫曉江.腦出血后腦損傷機制的研究進展〔J〕.中國老年學雜志,2007;27(13):1323-5.
摘要2饒明俐.《中國腦血管病防治指南》(四)〔J〕.中風與神經疾病雜志,2006;23(2):132-6.
3Jian Wang.Preclinical and clinical research on inflammation after intracerebral hemorrhage〔J〕.Prog Neurobiol,2010;92(4):463-77.
4李銀,李新軍.高血壓腦出血患者血腫沖洗液IL-1,IL-6及TNF-α含量的動態變化及意義〔J〕.中國急救醫學,2008;28(2):155-7.
5北京市科委重大項目“MODS中西醫結合診治/降低病死率的研究”課題組.多器官功能障礙綜合征診斷標準與病情嚴重度評分系統的多中心臨床研究〔J〕.中國危重病急救醫學,2004;16(6):328-32.
6李芳芳,羅丹,謝鵬.高血壓腦出血患者短期預后的影響因素〔J〕.中國老年學雜志,2012;32(16):3423-4.
7樸藝花,金明根.多器官功能障礙綜合征發病機制的研究進展〔J〕.中國社區醫師·醫學專業,2012;14(17):13-4.
8王蕾,郭洪志.腦出血致多器官功能障礙綜合征大鼠TNF-α mRNA基因表達與血清內毒素的相關性〔J〕.中國老年學雜志,2010;30(16):2324-6.
9Losser MR,Damoisel C,Payen D.Bench-to-bedside review:glucose and stress conditions in the intensive care unit〔J〕.Crit Care,2010;14(4):231.
10Kavanagh BP,McCowen KC.Glycemic control in the ICU〔J〕.N Engl J Med,2010;363(26):2540-6.
〔2013-11-18修回〕
(編輯趙慧玲/曹夢園)

