腰骶椎移行變導致椎間盤疝的CT表現分析*
廖 歆任忠懷任 龍
腰骶椎移行變導致椎間盤疝的CT表現分析*
廖 歆①任忠懷①任 龍①
目的:利用CT探討腰骶椎移行變與發生腰椎間盤疝的相關性。方法:回顧性分析135例腰骶椎移行變患者,移行椎的分型及CT表現、發生椎間盤疝的位置、突出類型、突出的形態及程度。結果:腰椎骶化較骶椎腰化常見,腰骶椎移行變引起腰椎間盤疝容易發生在L4~5間隙,多累及多個椎間盤,硬膜囊和神經根受壓嚴重。結論:腰骶椎移行變,容易導致腰椎間盤疝的發生,且發生病變的程度較重。
腰骶椎移行變; 椎間盤疝; CT表現
腰骶椎移行變,是一種腰骶椎先天性發育畸形,占其總發生率的10%左右,依據移行方向分為腰椎骶化(圖1)和骶椎腰化(圖2)。腰骶部移行椎畸形患者,一般不感覺到任何癥狀,常因腰腿痛做X光照片或CT掃描檢查發現移行椎畸形。目前臨床上對此病的認識及重視程度不足,常影響其診斷和治療。為此,筆者對135例腰骶椎移行變患者的腰椎間盤CT圖像進行研究,分析腰骶椎移行變、引起椎間盤疝的CT表現及與臨床的關系。
1 資料與方法
1.1 一般資料 搜集本院2003-2013年CT表現疑有移行椎患者135例資料,男72例,女63例,年齡18~82歲,平均55歲,以從事重體力勞動和從事坐位工作為主。患者起病程度不一,病程5 d~15年,主要以腰痛伴一側或雙側下肢運動障礙、感覺異常,不同程度行走受限,直腿抬高試驗陽性。
1.2 方法 采用PHILIPS MX 4000 Dual雙排螺旋CT,常規掃描正側位,橫斷位掃描最低3個椎間盤。掃描參數:120 kV,130 mA,矩陣512×512,層厚3 mm,層距3 mm,進行掃描時,儀器的掃描線一定要要與人體椎間盤保持平行,掃描范圍為整個椎間盤,掃描之后建立矢狀位圖像,建立完畢后,以橫斷掃描和矢狀位圖像的在CT上呈現出來的結果為依據,進行立體三維的定位[1],并對腰椎間盤的突出進行詳細的研究,把腰椎間盤突出的位置 、突出類型、具體形態和程度記錄下來[2]。
腰骶椎移行變分型診斷標準:根據金岡分型標準,首先確定是否存在胸腰部移行椎,然后以此為基準由頭側向尾側對腰椎進行計數,存在腰骶部移行椎者如為4個腰椎即為腰椎骶化 ,如為6個腰椎則為骶椎腰化。
所有病例由本科主治醫師以上職稱2~3人閱片,根據上述標準進行診斷,對CT圖像進行分析。
2 結果
2.1 腰骶部移行椎的分型 腰椎骶化76例,占56.3%,骶椎腰化59例,占43.7%。
2.2 發生椎間盤疝的位置 135例病例中,L4~5椎間盤單獨受累37例,累及多個66例,合計103例;L5~S1椎間盤單獨受累19例,累及多個51例,合計70例;L3~4椎間盤單獨受累13例,累及多個27例,合計40例;同時累及L4~5、L3~4兩個椎間盤15例,同時累及L4~5、L5~S1兩個椎間盤39例,同時累及L5~S1、L4~5、L3~4三個椎間盤12例。腰骶部移行椎引起腰椎間盤疝容易發生在L4~5椎間盤,且多累及多個椎間盤。
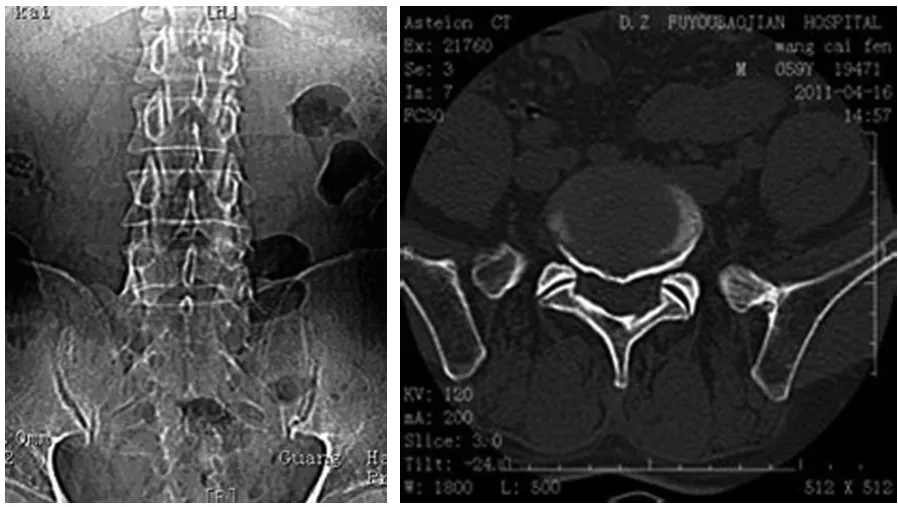
圖1 腰椎骶化患者L5椎橫突肥大且與骶骨融合
2.3 突出類型 以上病例發生椎間盤膨出的有48例,突出38例,膨出伴突出34例,脫出15例。發生椎間盤突出和脫出的病變以外側型和遠外側型居多,共有66例,造成明顯的硬膜囊和神經根受壓;中央型有21例,硬膜囊受壓程度也較重。
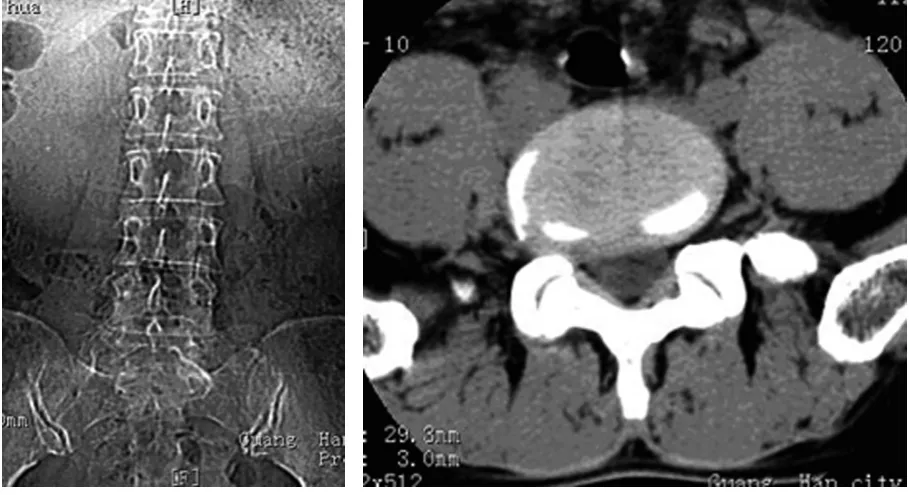
圖2 骶椎腰化患者S1椎橫突與母體分離
2.4 突出形態和程度 腰椎間盤突出的形狀為“T”字型的有114例,而且大多數上下、左右對稱。其余21例患者為“水滴”的形狀,且空間位置表現為單純的向下。發生椎間盤膨突出的病變以中-重度為主。在這其中,最為嚴重的患者突出達到了10 mm,最輕的患者突出也有3 mm。
3 討論
腰椎骶化和骶椎腰化的發生率各家報道不一,有資料顯示,腰椎骶化較常見,而骶椎腰化則相對較少[3]。通過實際觀察,本研究所得結論與這一結論符合。
3.1 腰骶椎移行變的定位及CT表現 在CT定位片上,當無法從側位上數清腰椎個數時,可從正位依據胸12椎體浮肋、右腎下極、腰大肌起點、腰3橫突等來確定腰椎的個數。上述觀察指標對腰椎定位具有特殊的意義[4]:腰椎正位像上髂嵴連線對應L4~5椎間隙占60%,大多數髂血管分叉大多在L4中份至L5上份高度,大約占78.3%。L5~S1處硬膜囊較細而周圍脂肪較寬,硬膜囊逐漸變細后終止于S2~3椎體水平。腰椎椎管形狀L3以下呈三角形,而L5多呈三葉形。L3椎的橫突最長亦可在正位定位像中清晰顯示。右腎下極因比左腎位置低且易于觀察,清晰可見在L3椎體下緣。T12椎有浮肋標記,可清晰確定。
在CT橫斷位圖像上,可以從椎體和椎間盤形態特點,如移行椎一側或兩側橫突異常肥大,與骶骨發生融合、形成假關節;骶1椎一側或兩側橫突與其母體分離判斷出移行椎。其定位可以依靠髂腰韌帶,髂腰韌帶均起自L5橫突,解剖定位恒定,因此,工作中可將髂腰韌帶作為腰骶部移行椎節段定位的可靠手段[5]。在進行腰骶部CT檢查時,均可根據髂腰韌帶準確定位L5椎體。若在移行椎體水平觀察到髂腰韌帶,則判定該椎體為L5椎體;若在該移行椎體上位椎體水平觀察到髂腰韌帶 ,則確認該椎體為S1椎體。
3.2 腰骶椎移行變與腰椎間盤疝的關系 人的一生中正常椎間盤有一緩慢進行性、不可逆老化過程,即出生后,椎間盤高度和直徑快速增長以適應椎體生長的需要,但椎間盤形態學變化是以其構成的細胞和基質改變為基礎,有序合理的椎間盤成分構成高度特異性結構,即成為成熟的椎間盤,使之能行使正常功能。但是隨著承重應力和年齡改變,椎間盤內生化成分變化[6],椎間盤營養供應減少,降解酶活性升高,活細胞數量下降,細胞老化,出現椎間盤退變[7]。脊椎腰骶部處于活動度較大的腰椎與活動度甚少的骨盆交接處,是腰椎生理性前凸與骶椎生理性后凸的交界處。此處關節負重量最大,且經常處于運動狀態,不同拉伸幅度的牽張應力對椎間盤纖維化細胞的生物學行為的影響不同,其結果可以影響椎間盤的退變[8]。繼而發生椎間盤纖維環破壞,椎間盤髓核突出到纖維環外,即發生腰椎間盤疝。同時,黃韌帶肥厚、小關節退變及側椎管狹窄,使通過椎間盤后方的神經根受壓,中央椎管狹窄。
由于腰骶部發育過程中受某些因素影響,導致了腰骶部移行椎的發生,它對腰椎的正常生理結構以及生物力學功能產生明顯影響。移行椎能改變了脊柱生物力學的杠桿支點,改變腰椎受影響節段的生物力學傳導;同時由于變異的腰椎橫突與骶椎發生異常連接,或肥大的橫突與髂骨頂撞,使一側骶髂關節分離,造成腰骶椎兩側著力不均,其上一椎間隙的應力相對增加,椎間隙變小,持續反復的應力改變加速了椎間盤退行性變[9]。
腰椎骶化,因腰椎數目減少,加重了單個腰椎的平均負擔;移行椎的橫突與髂骨之間形成假關節或骨性融合,類似于腰椎融合術后的狀態,移行椎的上一節段成為最尾側的運動節段,上一間隙的相對活動增多,使其承受的應力和剪切力增加,導致上一節段容易發生退行性變,同時因限制了下一節段的旋轉和屈曲,下一節段相對穩定[10]。
骶椎腰化則因腰椎數目增多,杠桿變長,下腰部的穩定性減弱[11],加上移行椎體之間的椎間盤發育不全,移行椎的上一個或下一個椎間盤負重增加,使椎間盤反復發生損傷,局部壓力增加,特別是椎體移行不完全時,在骶椎間常呈半骨性或纖維性融合,使椎體間穩定性進一步減弱[12]。
正如有以上多方面原因,腰骶椎移行變,容易導致腰椎間盤疝的發生,且發生病變的程度較重。
一般正常人不會引起腰痛的體力勞動或運動,對有移行椎的人往往成為產生腰椎間盤突出的誘因[13],且加重突出的程度,產生明顯的腰腿痛癥狀。所以,移行椎原本是先天性發育畸形,然而出現下腰痛的癥狀卻發生于成年以后[14]。Brault[15]也認為移行椎增加了發生下腰痛的危險,且加速了椎間盤變性、退化和突出。
腰骶椎移行變,以腰椎骶化較常見,相對于其他原因腰椎間盤退變的患者,容易導致腰椎間盤疝的發生,且膨突出的程度較重、臨床癥狀明顯。
[1]江橋,朱偉量.腰椎間盤突出空間定位的方法[J].中國微創醫學,2010,5(12):26-29.
[2]梁榮真,曾炳恬.腰椎間盤突出空間定位診斷的CT研究[J].中國醫學創新,2013,(l0)3:97-98.
[3] Castellvi A E, Goldstein L A, Chan D P K. Lumbosacral transitional vertebra and their relationship with lumbar extradual defects[J]. Spine,1984,9(5):493-495.
[4]張兵,周清云.螺旋CT診斷腰骶部移行椎椎間盤病變的意義[J].按摩與康復醫學,2011,2(2):46-47.
[5]秦秀,陳艷培,李曉紅.MDCT髂腰韌帶形態研究及其在椎體節段定位中的作用[J].中國社區醫師,2013,6(7):246.
[6]林弘月,陳凌云,蔡玉忠.椎間盤退性疾病發病機制及治療現狀[J].遼寧醫學院學報,2013,34(5):94-96.
[7]張伯勛,王巖.現代頸肩腰腿痛診斷與治療學[M].北京:人民軍醫出版社,2004:141-148.
[8]范東偉,陳仲強.周期性牽張應力對人椎間盤纖維環細胞合成和分解的影響[J].天津醫藥,2014,42(3):241-244.
[9]龍濤,李開南.椎間盤退變中生物力學的研究進展[J].脊柱外科雜志,2013,11(4):240-243.
[10]于彬,吳德升,林研,等.腰骶部移行椎與腰椎管狹窄的相關性分析[J].中國矯形外科雜志,2011,19(9):713-717.
[11] Connolly L P, d’Hemecourt P A, ConnoUy S A, et al. Skeletal seintigraphy of young patients with owl—Back pain na d a lumbosac ral transitional vertebra[J]. JNucl Med,2003,72(44):909-914.
[12]靳安民.骨科臨床解剖學[M].濟南:山東科學技術出版社,2010:184.
[13]李金光,楊惠林.腰骶部移行椎及其與下腰痛的關系[J].中國脊柱脊髓雜志,2005,15(4):252-254.
[14]施偉業.老年腰椎間盤突出癥的臨床特點及手術治療[J].中國臨床新醫學,2011,21(3):254-255.
[15] Brault Js, Smith J, Currier B L. Partial lumbosacral transitional vertebra resection for contralateral facetogenic pain[J]. Spine,2001,26(2):226-229.
Lumbosacral Transitional Vertebra Change Leads to the CT Manifestations of Intervertebral Disc Hernia of Analysis
LIAO Xin,REN Zhong-huai,REN Long.//Medical Innovation of China,2015,12(01):060-062
Objective: To study the relation between Intervertebral disc herniation and lumbosacral transitional vertebra on CT. Method: There were 135 patients with lumbosacral transitional vertebra, the type of lumbosacral transitional vertebra and the CT manifestations, the anatomy, type, form and severity of Intervertebral disc herniation were analyzed for all patients. Result: The incidence of Lumbar sacral was more than that of Sacral vertebra waist, lumbosacral transitional vertebra were prone to caused lumbar disk hernia in lumbar 4/5 clearance, many involving multiple intervertebral disc, dural sac and nerve root were compressed severely. Conclusion: Lumbosacral transitional vertebra easily lead to the occurrence of lumbar disc hernia, and the extent of the lesions occur heavier.
Lumbosacral transitional vertebra; Intervertebral disc herniation; CT manifestations
10.3969/j.issn.1674-4985.2015.01.021
2014-04-22) (本文編輯:王宇)
四川省衛生廳科研項目(110632);四川省南充市科技局研發項目(14A0069)
①四川省南充市第五人民醫院 四川 南充 637100
廖歆
First-author’s address: The Fifth People’s Hospital of Nanchong, Nanchong 637100, China

