產后出血256例臨床分析
王琳
產后出血256例臨床分析
王琳
產后出血是分娩期危機生命的主要發癥之一, 根據文獻資料報道在我國孕產婦死亡病例中,約8%是由產后出血引起[1], 所以分析產后出血的原因, 提前做好預防措施是最大限度的降低產后出血發生率關鍵。通過對本院2012年6月~2014年6月收治的256例發生產后出血患者的臨床資料進行回顧分析。現報告如下。
1 資料與方法
1.1 一般資料 采用產后出血診斷標準為胎兒娩出后24 h內出血量>500 ml[2], ≥1000 ml為重度產后出血。本院2012年6月~2014年6月收治的30218例產婦中,陰道分娩16041例(占53.08%);剖宮產14177例(占46.92%)。發生產后出血256例(0.85%);198例經過壓迫止血,止血藥物應用等保守治療,癥狀好轉, 58經過保守治療無效,急診行子宮切除。經過搶救,所有患者均恢復出院, 無死亡病例。
1.2 方法 通過對256例產后出血產婦的年齡、孕產次、產程、分娩方式, 產后出血量、出血原因、胎兒體重、妊娠合并癥及治療措施等臨床資料進行回顧性分析,觀察指標見表1。患者產后出血量測定方法采用常規的稱重法和容積法相結合, 保證觀察指標的精確度。
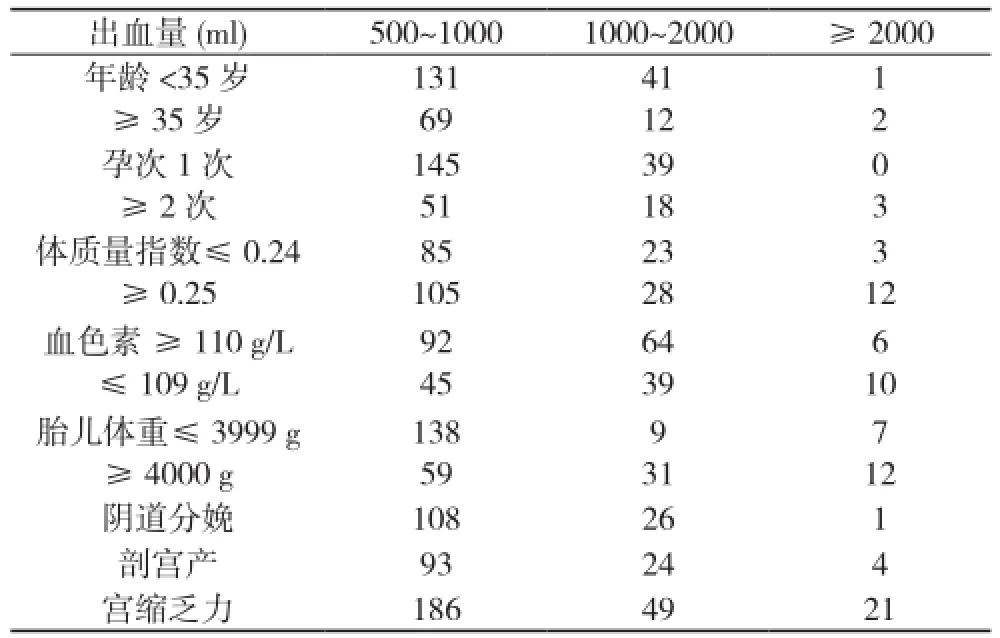
表1 256例產后出血患者的觀察指標(n)
1.3 統計學方法 通過以出血量為因變量分析, 以年齡、孕產次、孕周、分娩方式、出血原因(宮縮乏力、胎盤因素、軟產道裂傷、凝血異常)、妊娠常見合并癥、并發癥(妊娠高血壓疾病、妊娠期糖耐量受損及糖尿病, 妊娠合并貧血、攜帶乙肝病毒)、孕婦體質量指數、胎兒體重、瘢痕子宮、妊娠合并子宮肌瘤、妊娠合并子宮內膜異位癥及盆腔炎為自變量,采用多元逐步回歸分析。孕次、分娩前血色素、孕婦體質量指數、分娩方式、宮縮乏力等5個因素差異有統計學意義。
2 結果
收治的30218例產婦中,陰道分娩16041例(53.08%);剖宮產14177例(46.92%)。發生產后出血256例(0.85%);198例經過壓迫止血,止血藥物應用等保守治療,癥狀好轉, 59經過保守治療無效,急診行子宮切除,經過搶救,所有患者均恢復出院, 無死亡病例。
3 討論
產后出血目前是我國目前孕產婦死亡首位原因之一, 據國內文獻資料報道我國產后出血發生率為1.6%~6.4%[3]。產婦若短時間內出現大量失血, 容易導致失血性休克, 危及生命。同時低血容量時間過長常導致腦垂體缺血、缺氧壞死,即使經過搶救治療后也會給孕婦留下不可治愈的后遺癥——希恩綜合征, 及時防治產后出血對于降低孕產婦死亡率極為重要。產后出血的預后主要與患者出血速度、出血量及治療時間和患者體質不同有關。經過對本院產后出血患者的病例資料進行回顧性分析, 統計所有引起出血的原因, 再經過統計學分析顯示產后出血的原因依次是孕次、分娩前血色素、孕婦體重指數、產次、宮縮乏力。其中產后宮縮乏力是產后出血的直接原因, 作者總結出導致產后宮縮乏力的原因及應對措施如下:①體型肥胖的孕婦容易出現產后出血, 主要原因由于腹壁脂肪過多, 腹壁肌、膈肌收縮乏力, 腹內壓不足, 而且易出現疲勞, 產程延長, 最終導致出血量增多,所以對于準備懷孕的肥胖女性, 孕前合理飲食, 適當運動。 ②既往人流手術史,使子宮內膜、肌層受損直接造成子宮收縮力減弱,所以對于成年女性要加強孕前宣教, 正確避孕, 避免流產手術。 ③孕婦產時貧血影響分娩過程中體力耐受性,從而影響產后宮縮乏力,所以孕婦規范孕檢,及時發現有無貧血情況, 如果有貧血情況的孕婦要及時查明貧血原因, 根據病因給予相應的治療。④婦產科醫生在孕婦分娩過程中嚴密觀察患者情況,如果一旦出現宮縮乏力時, 行及時子宮按摩、填塞、應用促宮縮藥物治療, 同時嚴密觀察患者各項生命體征,認真記錄產后出血量, 給予止血藥物應用及其他保守治療措施。對于出血量均>1500 ml或出血速度快,迅速大量出血, 1 h很快進入休克者,或間斷大量出血, 給予保守治療, 24 h后仍難以止血者, 作者經驗是無論出血量還是出血速度的不同,均會造成患者代償機制的失衡,出現休克或繼發性彌散性血管內凝血(DIC),嚴重威脅患者的生命,此種情況下應盡早給患者家屬溝通, 果斷決定, 行子宮切除術是搶救治療性治療, 此種也是產后出血治療最后、最重要, 最關鍵的措施[4]。經過統計本院產后出血行子宮切除術59例,在子宮切除率0.195%。陰道分娩發生的產后出血產后出血率為0.85%;剖宮產高發生的產后出血產后出血率為2.83%。所有產后出血行子宮切除術, 給予輸血糾正貧血, 抗感染及支持對癥治療均轉危為安。
綜上所述, 孕婦年輕, 身體代償能強, 只要及時有效的控制出血,孕婦因為產后出血導致死亡的幾率是可以大大降低的。所以產前做好充分準備, 產時嚴密觀察產婦病情變化, 產后給予有效護理, 盡可能的避免產后出血的發生。
[1] 上海市產后出血研究協作組.上海市剖宮產出血計量研究.上海醫學, 2001, 24(6):332-337.
[2] 樂杰.婦產科學.第5版.北京:人民衛生出版社,2001:244.
[3] 曹澤毅.中華婦產科學.第2版.北京:人民衛生出版社, 2004: 842.
[4] Leduc D, Senikas V, Senikas V, et al.Active management of the third stage of labour:prevention and treatment of postpartum hemorrhage.J Obstet Gynecol Can, 2009, 31(10):980-993.
10.14163/j.cnki.11-5547/r.2015.11.087
2014-11-25]
473000 南陽市第一人民醫院婦產科

