后腹腔鏡手術對局限性腎癌患者免疫功能及神經內分泌功能的影響
劉晨溪
(河北省保定市第二中心醫院,河北 涿州 072750)
后腹腔鏡手術對局限性腎癌患者免疫功能及神經內分泌功能的影響
劉晨溪
(河北省保定市第二中心醫院,河北 涿州 072750)
目的探討后腹腔鏡手術治療局限性腎癌的療效及對免疫與神經內分泌功能的影響。方法將80例擇期手術治療的腎癌患者80例隨機分為2組,對照組行常規開腹手術,觀察組行后腹腔鏡手術。觀察2組手術時間、術中出血量以及免疫功能與神經內分泌功能指標的變化。結果2組手術均成功完成,無中轉開腹。觀察組住院時間明顯短于對照組(P<0.05),出血量明顯少于對照組(P<0.05),術后CD3+、CD4+以及CD4+/CD8+比值均明顯高于對照組(P<0.05),CD8+明顯低于對照組(P<0.05),血促腎上腺皮質激素(ACTH)、β-內啡肽與皮質醇水平均明顯低于對照組(P均<0.05)。結論后腹腔鏡手術治療腎癌手術時間較短,術中出血量少,對患者免疫功能與神經內分泌功能影響較小,適合臨床推廣應用。
后腹腔鏡手術;局限性腎癌;免疫功能;神經內分泌功能
局限性腎癌臨床治療中開放腎癌根治術是金標準,而隨著現代醫療技術的發展,腹腔鏡手術因具有創傷小、恢復快的優點而在臨床的應用越來越多[1]。泌尿外科治療中后腹腔鏡手術與常規腹腔鏡手術差別較大,后腹腔鏡入路的空間較小,局部空間的侵入性操作難度較高,二氧化碳氣腹建立后會對腫瘤和機體產生影響,甚至還可能導致術后癌細胞的擴散,可能引發穿刺孔轉移[2]。2011年1月—2014年4月本院采用后腹腔鏡手術治療局限性腎癌患者40例,效果較好,現報道如下。
1 臨床資料
1.1一般資料 選取我院上述時期收治的腎癌患者80例,均結合病史,彩色多普勒超聲、CT及MRI檢查與病理診斷確診為單側局限性腎細胞癌,TNM分期為T1~T2N0M0。排除伴嚴重的心、腦、肺器質性病變者,存在出血傾向、骨轉移或淋巴結轉移者,伴發熱、急性炎癥、免疫系統疾病者,應用免疫抑制劑、糖皮質激素者。以隨機數字表法將患者分為2組:觀察組40例,男23例,女17例;年齡38~72(53.8±10.4)歲;左側19例,右側21例;腫瘤病灶直徑(5.5±1.7)cm。對照組40例,男25例,女15例;年齡36~75(54.3±11.1)歲;左側18例,右側22例;腫瘤病灶直徑(5.5±1.9)cm。2組性別、年齡、腫瘤直徑比較差異均無統計學意義(P均>0.05),具有可比性。
1.2治療方法
1.2.1對照組 行常規開腹手術:患者取平臥位,將腰部抬高,選擇氣管插管靜脈復合全身麻醉,取患側的肋緣下斜切口,逐層切開皮膚、皮下組織、肌肉與腹膜,將結腸向內側牽拉,提起側腹膜并在腎前方結腸近處的位置切開,在主動脈開始分叉處直至腎蒂的上方。分離緊貼腎臟周圍筋膜的前層,將結腸推至腎門的位置,自腎下極的內后側腰大肌前方尋找輸尿管,切斷并結扎,將輸尿管的近端牽拉并沿內側分離,直至腎門的下緣,經由腎門后方以示指潛行分離到腎門的上緣位置,以雙絲線近內側將腎蒂結扎,以腎蒂鉗進行控制并切斷,將近端結扎后縫合。在腰大肌與腎周圍筋膜厚層之間將腎臟游離,經由腎下極的下方將腎脂肪囊切斷,切除病灶以及腎、脂肪囊、淋巴組織。
1.2.2觀察組 行后腹腔鏡手術:患者取側臥位,將腰部抬高,選擇氣管插管靜脈復合全身麻醉。在第12肋下緣與腋后線的交叉位置下方約1.5 cm處做第一操作孔的切口,切口大小為2 cm,以血管鉗將皮下組織、肌肉層與腰背筋膜鈍性分離,以示指將腹膜鈍性推開,置入擴張氣囊,注入300~500 mL生理鹽水,3~5 min后建立后腹腔鏡間隙,以示指進行引導,在第11肋緣與腋前線交叉的下方2 cm位置切開第2個操作孔,將穿刺套管置入,在髂嵴與腋中線的交叉位置上后方2 cm切開觀察鏡孔,置入穿刺套管。在第1操作孔交叉縫合將切口縮窄,固定套管。以二氧化碳充入建立氣腹,置入30°觀察鏡。將超聲刀經由第1操作孔置入,將操作鉗經由第2操作孔置入。以超聲刀清除腹膜外脂肪,顯露側椎筋膜,在腰大肌外側將其切開,進入腰大肌與腰方肌的間隙,分離腎周圍的筋膜背側面,上方游離至膈肌,下方游離到髂血管位置。銳性分離腎門位置的腎動脈后夾閉,以同樣方法閉合靜脈,在腎下極的腰大肌前方游離輸尿管后夾閉。將腎臟腹部一側分離直至腎門的位置。如果腫瘤位于腎下極或直徑不足3 cm且腎上腺的CT圖像正常,在腎上腺邊緣將腎上極分離,將同一側的腎上腺保留。經由腹部主動脈的分叉向上,在后腹膜分離腎下極直至腎門位置。在確定不存在明顯的活動性出血之后,切除腎臟組織并擴大第1操作孔將其取出。
1.2.3術后處理 2組均在術后靜滴抗生素進行抗感染治療,加強營養與支持治療,術后2~3 d引流物干凈后拔除引流管。
1.3觀察指標 統計2組手術結果以及術中出血量、手術時間、住院時間、術后并發癥發生情況。在術前、術后第1天、術后第4天抽取患者10 mL空腹靜脈血進行免疫學指標檢測,T淋巴細胞亞群采用流式細胞術檢測,計算CD3+、CD4+、CD8+百分率以及CD4+/CD8+比值。血清β-內啡肽采用酶聯免疫吸附法檢測,血促腎上腺皮質激素(ACTH)與皮質醇采用放射免疫法檢測。
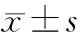
2 結 果
2.12組手術情況及住院時間比較 2組手術均成功完成,觀察組中無一例中轉開腹手術。觀察組術中出血量少于對照組(P<0.05),住院時間短于對照組(P<0.05)。見表1。
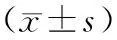
表1 2組手術情況及住院時間比較
2.22組手術前后血液流變學指標比較 2組術后第1天CD3+與CD4+水平均比術前明顯降低(P均<0.05),術后第4天CD3+水平較術前明顯降低(P<0.05);觀察組術后第4天CD8+較術前明顯降低(P<0.05),CD4+/CD8+比值較術前明顯升高(P<0.05)。2組術后CD3+水平,術后第4天CD8+水平及CD4+/CD8+比值比較差異均有統計學意義(P<0.05)。見表2。
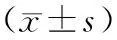
表2 2組手術前后T淋巴細胞亞群檢驗結果
注:①與手術前比較,P<0.05;②與對照組比較,P<0.05。
2.32組手術前后神經內分泌激素水平比較 2組術前各項神經內分泌激素水平比較差異均無統計學意義。2組術后第1天血清β-內啡肽、血ACTH與皮質醇水平均相比術前明顯升高(P均<0.05),但觀察組各項指標水平均明顯低于對照組(P均<0.05);觀察組術后第4天β-內啡肽水平相比對照組明顯降低(P<0.05)。見表3。
2.4并發癥發生情況 術后隨訪3~21(12.4±2.8)個月,2組患者均無遠期并發癥,也不存在轉移或復發。
3 討 論

表3 2組手術前后神經內分泌激素水平比較
注:①與手術前比較,P<0.05;②與對照組比較,P<0.05。
根治性腎切除術是局限性腎細胞癌公認的標準治療方法[3]。近期的隨訪資料顯示,腹腔鏡下腎癌根治術可以達到同開放手術相同的治療效果,而且手術創傷小,且隨著腹腔鏡器械的發展和技術的提高,手術適應證將逐步擴大[4]。后腹腔腎癌根治途徑對腹腔臟器干擾小,避免了腹腔污染和腫瘤轉移,尤其是引流液被局限在后腹腔,但是手術操作空間小,解剖標志不清晰,對術者技術要求高[5]。
在臨床治療中,腹腔鏡手術的微創效果已經相當顯著,但在不斷發展的醫學技術支持下,判斷手術創傷的程度還需要患者體內微觀環境的狀態支持[6]。臨床研究證明,不同類型的創傷與手術都會導致患者機體免疫功能變化,這種變化是可逆的,而T淋巴細胞水平能夠較為敏感地反映機體免疫功能水平[7]。在患者免疫功能受到抑制的情況下,T淋巴細胞群中CD3+與CD4+水平會明顯下降,CD8+含量明顯增加,而CD4+/CD8+比值會呈現降低的趨勢[8]。本研究結果顯示,術后第1天,2組CD3+、CD4+以及CD4+/CD8+比值相比術前均明顯降低,表明患者術后機體免疫功能受抑制,而在術后第4天各項指標均逐漸恢復,說明患者的免疫功能抑制狀態具有可逆的特點。觀察組術后CD3+、CD4+以及CD4+/CD8+比值均高于對照組,CD8+水平均明顯低于對照組,表明后腹腔鏡手術能夠穩定患者圍術期的細胞免疫狀態,且機體恢復更容易。
手術是侵入患者體內的治療方式,對患者機體有一定的應激刺激,應激反應的程度與手術創傷的位置、大小以及涉及范圍相關[9]。手術創傷所造成的機體應激反應能夠引發兒茶酚胺、ACTH、皮質醇、β-內啡肽以及甲狀腺激素等升高,從而對機體的神經功能、免疫功能、內分泌功能、代謝功能以及造血功能造成[10]。本研究結果顯示,2組在手術結束后第1天ACTH、β-內啡肽與皮質醇水平相比手術前均明顯升高,說明兩種手術方式均對患者機體有明顯的刺激作用。而手術結束后第4天各項指標均恢復至術前水平,表明手術侵入造成的應激反應引發的機體內部各項功能改變是可恢復且可控的。觀察組術后ACTH、β-內啡肽與皮質醇水平明顯低于對照組,表明開腹手術導致的應激反應程度更重,后腹腔鏡手術在穩定患者圍術期應激反應方面具有顯著的優勢。
在長期隨訪的過程中,2組患者都沒有轉移或復發的情況出現,證明兩種手術均有良好的預后與安全性。但觀察組術中出血量少,住院時間短,表明后腹腔鏡手術在縮短患者恢復時間、減少手術出血量、提高手術效率方面具有明顯的優勢。提示后腹腔鏡手術能夠減少術源性創傷,同時減少免疫抑制與應激反應,保持機體內環境的穩定狀態,減少對神經內分泌與免疫系統的影響,促進患者康復,具有較高的臨床應用價值。
[1] 和學強. 局限性腎癌后腹腔鏡腎癌根治術的應用效果觀察[J]. 海南醫學,2014,12(10):1502-1503
[2] 莫金水,馮建華,王晶,等. 后腹腔鏡與開放性腎癌根治術治療局限性腎癌的療效比較與選擇[J]. 臨床和實驗醫學雜志,2013,12(13):1024-1025;1027
[3] 陸陽,宋永勝. 后腹腔鏡下腎癌根治術與開放性腎癌根治術治療局限性腎癌的臨床分析[J]. 山西醫藥雜志,2014,4(9):1046-1047
[4] 王曉川,許秀梅. 后腹腔鏡腎癌根治術治療局限性腎癌的82例臨床療效[J/CD]. 世界最新醫學信息文摘:電子版,2014,5(12):83
[5] 劉偉,孫王洪,劉微微,等. 后腹腔鏡與開放性腎切除術治療大體積腎癌的臨床對比[J]. 中國醫療前沿,2013,12(18):59-60
[6]TanHJ,WolfJSJr,YeZ,etal.Population-levelcomparativeeffectivenessoflaparoscopicversusopenradicalnephrectomyforpatientswithkidneycancer[J].Cancer,2011,117(18):4184-4193
[7] 鄭斌. 后腹腔鏡下腎癌根治術與開放式腎癌根治術的療效比較[J]. 檢驗醫學與臨床,2014,13(3):330-331
[8] 李茂章,廖錦先,周曉波,等. 后腹腔鏡下與開放性腎癌根治術治療局限性腎癌的比較[J/CD]. 中華腔鏡泌尿外科雜志:電子版,2014,8(3):16-18
[9]GabrAH,GdorY,StropeSA,etal.Approachandspecimenhandlingdonotinfluenceoncologicalperioperativeandlong-termoutcomesafterlaparoscopicradicalnephrectomy[J].TheJournalofUrology,2009,182(3):874-880
[10] 王炳衛,楊國勝,范立新,等. 后腹腔鏡手術對腎癌患者免疫功能及神經內分泌功能的影響[J]. 中華實驗外科雜志,2014,31(6):1187-1189
10.3969/j.issn.1008-8849.2015.27.028
R737.11
B
1008-8849(2015)27-3033-03
2015-01-30

