結腸鏡單人操作和雙人操作檢查質量對比分析
陜西省人民醫院腔鏡中心(西安710068) 侯亞莉 孫水平 林 斌 朱云清 劉貴生
結腸鏡檢查是結腸和直腸疾病最直接、最準確的診斷方法,尤其在結腸早期癌癥、癌前病變及炎癥性腸病、出血性腸病的診斷和內鏡下治療上有著其他儀器無法替代的地位。但是結腸鏡要插入患者的腸道內屬于侵入性檢查,在檢查過程中患者會有不同程度的腹脹、腹痛、排便感等不適,甚至會引起腸穿孔等嚴重并發癥。目前在結腸鏡的插入方法上有雙人操作法與單人操作法之分。20世紀70年代后期,美國學者Waye等創立了結腸鏡單人操作法,隨后傳到日本并得到推廣應用[1]。單人操作法時術者能更好地感知內鏡的阻力,更協調地進行操作,更利于細致地進行觀察,已成為目前國際結腸鏡操作的主流趨勢。我院自2010年開始開展單人腸鏡的操作技術,我們對我院2012年1月至2013年12月進行腸鏡檢查的兩種操作方法進行了檢查質量控制的對比分析,現報告如下。
資料與方法
1 一般資料 我院2012年1月至2013年12月來腔鏡中心以腹痛待查、腹瀉待查、便血待查、貧血待查、腹部包塊待查等診斷以及查體來做腸鏡檢查的2600例門診患者隨機分到單人操作組和雙人操作組進行腸鏡檢查。結腸癌伴梗阻的患者和結腸部分切除術后來復查的患者會影響本次研究的觀察指標,不在我們統計的患者范圍內。2600例門診患者中男1564例,女1036例,年齡13~89歲,平均年齡48+12歲。
2 檢查方法 采用Olympus 260型主機,130cm或160cm的電子結腸鏡進行檢查。所有患者均在腸鏡檢查前2~3d進食低脂肪、低蛋白、低纖維的飲食,腸鏡檢查前1d晚上服用復方聚乙二醇電解質散138g清潔腸道。單人結腸鏡操作法:患者左側臥位,操作者站在病人臀后床中間,左手持腸鏡操作部、右手握鏡距肛門20~30cm的鏡身,以肛門為支點按照腸道的自然走形左右旋鏡或進退鏡身。雙人結腸鏡操作法:患者同樣左側臥位,操作者站在病人臀后床尾部,左手持腸鏡操作部、右手打螺旋,負責退鏡、拉鏡身,一名助手輔助扶鏡、送鏡。
3 觀察指標 ①結腸鏡檢查成功率:即腸鏡達回盲部的人數及比例;②進鏡深度:即腸鏡達回腸末端的人數及比例;③進鏡速度:即插鏡達回盲部所用時間,以分鐘(min)為單位計算;④進鏡長度:插鏡達回盲部的鏡身長度,以厘米(cm)為單位計算;⑤直徑在1cm以下小息肉的檢出例數及比例;⑥回腸末端疾病的檢出例數及檢出率;⑦肛管腫瘤及距肛緣5cm以下直腸遠端疾病的檢出例數及檢出率;⑧結腸鏡過程中患者感明顯腹痛的發生率;⑨結腸鏡過程中發生腸穿孔及脾破裂等嚴重并發生的發生率。
4 統計學方法 采用SPSS13.0統計軟件進行分析,計量資料比較采用t檢驗,P<0.05為差異有統計學意義。
結 果
單人結腸鏡操作法組在結腸鏡檢查成功率上與雙人結腸鏡操作法組無顯著差異,但在進鏡速度、插鏡深度、進鏡長度、結腸小息肉的檢出率、回腸末端疾病的檢出率、肛管及直腸遠端疾病的檢查率和檢查過程中患者明顯腹痛的發生率以及腸穿孔、脾破裂等嚴重并發癥的發生率上都有顯著的差異,見附表。
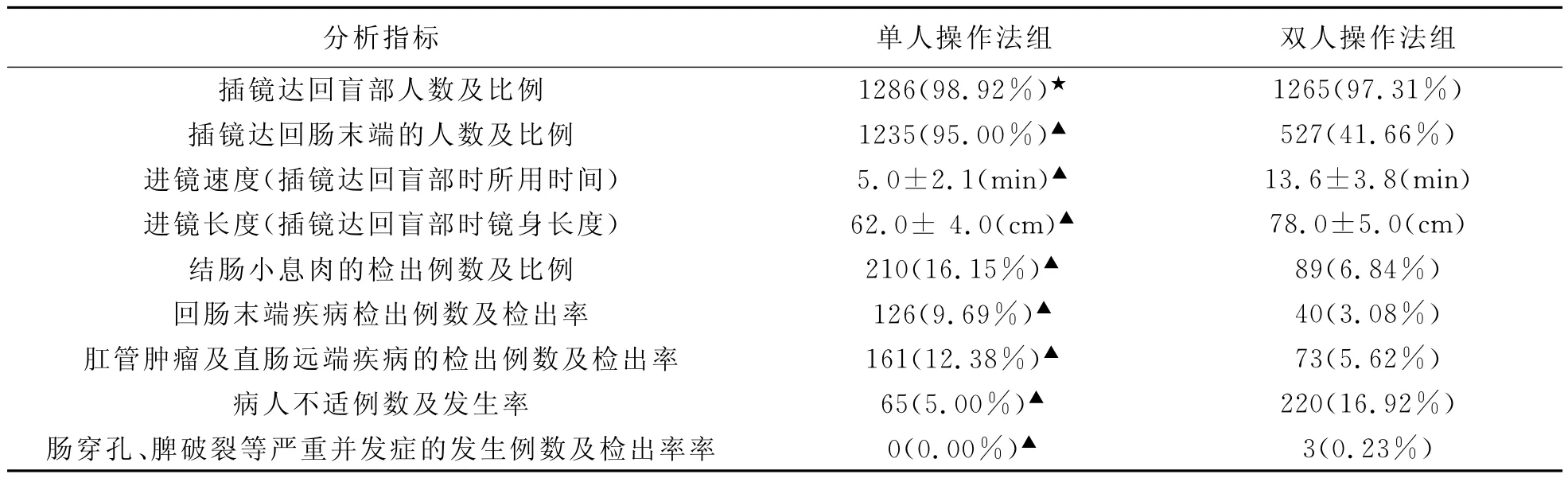
附表 單人操作與雙人操作檢查質量對比分析
討 論
雙人結腸鏡操作法需要助手的配合,術者與助手各自的經驗與水平以及默契配合的程度決定了整個結腸鏡操作的情況,術中內鏡醫生不能敏感地感知結襻的情況下助手繼續進鏡患者會出現明顯腹痛甚至腸穿孔、脾破裂的嚴重并發癥。單人操作法的特點是內鏡醫生一個人左右手配合,操作的基礎是“腸管短縮法”[2],術者可以隨時感知插鏡中的阻力,應用短縮腸管和反復抽吸腸內氣體避免延伸腸管和結襻,使腸管短縮和直線化,不但利于減少患者的痛苦和并發癥而且術者能手隨心到地將內鏡進鏡或旋轉到結腸的任何部位與方向,能更加細致地觀察,盡可能得減少漏診、完成更加精細的診療操作[3]。我們經過兩年的單雙人結腸鏡操作質量對比分析的研究結果也表明,單人腸鏡比雙人腸鏡有更快的速度、更小的痛苦和更高的準確性。
隨著電子結腸鏡的廣泛應用和操作技術不斷提高,很多醫院已經把回腸末端檢查列入結腸鏡常規檢查方法,回腸末端的病變也越來越多地被發現。回腸末端的克羅恩病、結核、淋巴瘤等病變,臨床表現為腹痛、腹瀉、便血等癥狀,這些癥狀無特異性、也可能由結腸疾病引起,根據癥狀難以做出疾病部位的判斷,同時近75%的患者小腸鏡未能到達遠端回腸,故結腸鏡檢查進入回腸末端有重要的臨床意義[4]。我們單人腸鏡組結腸鏡至回腸末端達95%的患者,而且對回腸末端病變檢出率9.69%高出雙人腸鏡組的3.08%。
質控檢查時結腸息肉的檢出率可作為結腸鏡醫生的一項重要指標[5],主要原因是檢出結腸中的新生物是結腸鏡檢查的目的。已經證實結腸息肉特別是腺瘤性息肉是結腸癌的癌前病變,不同的檢查醫生和檢查方法其結腸息肉檢出率有明顯的差別。我們的單人操作組對直徑1cm以下結腸小息肉的檢出率是16.15%,遠高于雙人操作組的6.84%。結腸鏡作為前視鏡視野有限,雙人結腸鏡操作時如果不在肛管刻意停留、內鏡前端經常會被助手從肛管直接插入直腸中段,退鏡時腸鏡失去支撐容易從肛管滑出等因素影響,對低位直腸及肛管病變的觀察存在局限性,容易漏診一些病灶。單人結腸鏡操作時在直腸內能進行U型反轉,通過調節角度鈕和旋轉鏡身,使腸鏡鏡頭反轉180~210呈U型,變視野背側為對側、克服前視鏡難以觀察的盲區,能提高肛管和低位直腸病變的內鏡檢出率[6]。我們單人結腸鏡組肛管腫瘤及直腸遠端疾病的檢出率12.38%遠高于雙人結腸鏡組的5.62%。
綜上所述,單人結腸鏡操作技術的協調性和隨意性優于雙人結腸鏡操作技術,不僅使患者的痛苦明顯減少、縮短插鏡時間、具有較大的安全性,而且能提高結腸息肉的檢出率,減少回腸末端和直腸遠端及肛管疾病的漏診率,同時節省人力、因為縮短了鏡身更有利于內鏡下的各種治療。因此,結腸鏡單人操作的推廣應用有其重要的臨床意義和社會效益,單人操作法可以完全取代雙人操作法。
[1] 李初俊.結腸鏡單人操作法相關問題探討[J].中華消化內鏡雜志,2007,24(2):155-157.
[2] Lee IL,Wu CS.Less patient discomfort by one-man colonoscopy examination[J].Int J Clin Pract,2006,60(6):635-638.
[3] 黎銘恩,楊綺紅,張曉燕,等.電子結腸鏡單人操作法與雙人操作法比較[J].中國醫藥導刊,2011,13(5):765-766.
[4] 吳秋珍,李海玲,韓麗芳.單人操作結腸鏡檢查回腸末端病變45例分析[J].中國藥物與臨床,2013,13(9):1203-1204.
[5] 李兆申.消化內鏡的質量控制[M].上海:科學技術出版社,2009:172-173.
[6] 王宇杰.結腸鏡直腸U形反轉檢查法的優點[J].中國醫藥指南,2013,11:424-425.

