自體頭皮與脫細胞異體真皮復合移植修復巨大色素痣
王楊 孫樹 王錦文 孫海峰 于兵 張雪瑩
自體頭皮與脫細胞異體真皮復合移植修復巨大色素痣
王楊 孫樹 王錦文 孫海峰 于兵 張雪瑩
目的探討自體頭皮與脫細胞異體真皮復合移植方法修復兒童巨大色素痣的效果。方法采用自體刃厚頭皮與脫細胞異體真皮復合移植的方法修復兒童巨大色素痣,并以自體薄中厚皮片移植方法作對照,觀察移植皮片成活率、創面愈合時間及瘢痕增生狀況。結果供皮區實驗組創面愈合時間為(5.31±1.45)d,對照組為(11.63±1.69)d,兩組比較差異有統計學意義(P<0.05),實驗組瘢痕評分為1.62±0.38,對照組為6.38±0.58,兩組比較差異有統計學意義(P<0.05);受皮區實驗組皮膚移植成活率為(94.44±2.56)%,對照組為(95.13±3.13)%,移植皮片成活率于兩組間差異無統計學意義,實驗組瘢痕評分為5.38±0.62,對照組瘢痕評分為8.40±0.41,兩組差異有統計學意義(P<0.05)。結論自體頭皮與脫細胞異體真皮復合移植修復兒童巨大色素痣,對供區損傷小,移植區形態及功能良好,值得應用。
痣;兒童;皮膚移植;真皮
巨大色素痣(巨痣)切除后造成的全層皮膚缺損常需用自體皮膚移植進行修復,然而采用全厚或中厚皮片移植,因自體皮膚移植中真皮層受到的創傷不同,其移植后存活的效果,如皮膚移植的柔軟度、攣縮程度、色澤改變、耐磨程度等也不同[1],全厚皮因保留了完整的真皮,所以是各種皮片移植效果最好的,但其對供皮區二次損傷也為最大的,供區常遺留較重的瘢痕,患者難以接受,所以減少對自體供皮區損傷的同時又能保證移植皮膚的良好效果,一直是臨床醫生關注的問題。近年復合皮移植已廣泛應用于創面修復及整形領域[2-5],該方法對供皮區的損傷程度大幅度降低,但很難做到不留任何痕跡,可遺留點片狀瘢痕、色素沉著及形成皮膚粗糙外觀,尤其是對兒童患者影響大。我們采用自體刃厚頭皮與脫細胞異體真皮復合移植修復兒童巨痣切除術后的皮膚缺損,術后頭皮供區愈合無痕跡,受皮區愈合質量明顯優于單純韌厚或薄中厚皮移植,效果良好。
資料與方法
一、臨床資料
以解放軍第202醫院2006年3月至2012年10月收治巨痣患兒納入本研究。以2009年6月至2012年10月所收治的患兒設為實驗組,患兒10例中男6例,女4例,年齡4~13歲,切除病變后缺損面積9.5 cm×15.5 cm~20.5 cm×27.5 cm。皮損部位:前胸部1例,背部2例,前臂3例,前臂合并上臂1例,小腿2例,足背1例。將2006年3月至2009年5月收治的巨痣患兒單純選用自體皮片移植方法修復作為對照組,8例中男4例,女4例;年齡5~12歲,皮損部位:前胸部2例,上臂及肘關節部位1例,上臂及腋窩肩胛1例,前臂1例,小腿2例,背部1例。兩組患兒均排除內分泌疾病、傳染性疾病等,患兒家屬均簽署知情同意書。
二、治療方法
實驗組:術前1天及術晨各備頭皮1次。患兒在全麻下施行手術,切除巨痣,形成皮膚全層缺損創面,按缺損面積取刃厚頭皮(取皮部位多在頭頂部),取皮時盡量保證頭皮的完整性,切取后反復清洗,盡量去除真皮面的碎發茬。脫細胞異體真皮采用北京桀亞福生物技術有限公司的J-1型脫細胞異體真皮[國食藥監械(準)字2000第346027號]。創面止血確切后,將脫細胞真皮粗面向下自然展開覆蓋于創面上,略有張力下與創面對合平整,不留氣泡及皺褶,對合后邊緣用6/0可吸收線縫合固定,然后將備好的自體刃厚頭皮片覆蓋在脫細胞異體真皮上,5/0尼龍線連接縫合皮片間縫隙并作四周的縫線固定,四肢部位環形加壓包扎,軀干部打包加壓包扎。術后常規預防感染等治療。對照組:常規應用單純自體薄中厚皮片進行植皮封閉創面,供皮區為大腿部位。
三、觀察指標
供皮區愈合情況:①記錄實驗組及對照組供皮區愈合時間,由兩名參與研究的臨床醫師共同確認創面愈合時間,以創面完全上皮化為判斷標準,以“d”為單位,記錄創面平均愈合時間;②術后1年,應用溫哥華評分法[6]對兩組供皮區進行瘢痕評價。溫哥華評分量表:色澤:色澤較深計3分、混合色澤計2分、色澤較淺計1分、瘢痕顏色與身體正常部位皮膚顏色相近計0分;厚度:>4 mm計4分、2~4 mm計3分、1~2 mm計2分、<1 mm計1分、正常計0分;血管分布:膚色呈紫色計3分、膚色偏紅計2分、膚色偏粉紅計1分、膚色與身體正常部位皮膚顏色近似計0分;柔軟度:攣縮(瘢痕永久性短縮導致殘廢與扭曲)計5分、彎曲(組織如繩狀,瘢痕伸展時會退縮)計4分、硬(不能變形,移動成塊狀,對壓力有阻力)計3分、柔順(在壓力下能變形)計2分、柔軟(在最少阻力下皮膚能變形的)計1分、正常計0分。該量表為國際較為通用的描述瘢痕的量表,它將瘢痕用色澤(0~3分)、厚度(0~4分)、血管分布(0~3分)及柔軟度(0~5分)來描述,總分為15分,評分越低者說明外觀越佳,是一種簡單、較為準確的方法。
受皮區愈合情況:①應用透明薄膜描記創面面積,計算植皮成活率,術后2周以移植后成活皮膚面積/原始皮膚缺損面積 ×100%計算植皮成活率,比較兩組差異;②術后1年,應用溫哥華評分法對兩組受皮區進行瘢痕評價。
四、統計學處理
結果
一、供皮區情況對比
實驗組供皮區愈合時間為(5.31±1.45)d,對照組供皮區愈合時間為(11.63±1.69)d,兩組比較差異有統計學意義(P<0.05),說明應用頭皮做供區較其他部位愈合時間短,愈合速度快。實驗組與對照組供皮部位愈合情況進行評分,其色澤,厚度,血管分布,柔軟度方面差異均有統計學意義(P<0.05),說明頭皮做為供區其瘢痕增生程度較低,外觀優于對照組(P<0.05)。見表1。
表1 實驗組與對照組供皮區瘢痕評分的比較(±s)
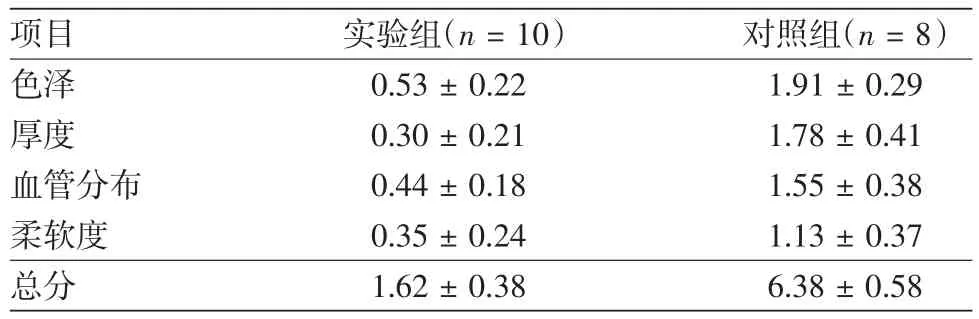
表1 實驗組與對照組供皮區瘢痕評分的比較(±s)
注:實驗組與對照組供皮區相比在色澤、厚度、血管分布、柔軟度瘢痕評分差異有統計學意義,均P<0.05
項目 實驗組(n=10) 對照組(n=8)色澤 0.53±0.22 1.91±0.29厚度 0.30±0.21 1.78±0.41血管分布 0.44±0.18 1.55±0.38柔軟度 0.35±0.24 1.13±0.37總分 1.62±0.38 6.38±0.58
二、受皮區情況對比
術后2周,實驗組植皮成活率為(94.44± 2.56)%,對照組植皮成活率為(95.13±3.13)%,兩組植皮成活率差異無統計學意義,說明在應用脫細胞異體真皮復合移植后,并沒有降低植皮成活率。應用溫哥華評分法對兩組受皮區瘢痕情況進行評分,兩組色澤,厚度,血管分布,柔軟度方面差異均有統計學意義,說明實驗組應用復合皮移植成活效果,在色澤、厚度、血管分布、柔軟度等方面均優于對照組(P<0.05),見表2。
表2 實驗組與對照組受皮區瘢痕評分的比較(±s)

表2 實驗組與對照組受皮區瘢痕評分的比較(±s)
注:實驗組與對照組供皮區相比,在色澤、厚度、血管分布、柔軟度瘢痕評分差異有統計學意義,均P<0.05
項目 實驗組(n=10) 對照組(n=8)色澤 1.53±0.25 2.29±0.26厚度 1.45±0.30 2.04±0.23血管分布 1.08±0.26 2.05±0.24柔軟度 1.32±0.33 2.03±0.14總分 5.38±0.62 8.40±0.41
三、典型病例
患兒女,7歲,因背部巨痣入院(圖1)。入院后經術前準備,在全麻下行“背部色素痣切除復合皮移植術”。術中先切除病變全層皮膚,至皮下淺筋膜,形成22.0 cm×20.0 cm的全層皮膚缺損創面。于頭頂部按缺損面積大小取數條長條形頭皮,取皮時盡量保證皮膚厚薄的一致性和皮片的完整性。由于創面大真皮量有限,故僅將J-1型脫細胞異體真皮平鋪于創面中央部位,創面周邊部分無真皮基質覆蓋(圖2),可吸收線將真皮基質四周縫植固定再用自體頭皮覆蓋整個創面。5/0尼龍線連接頭皮片間縫隙并于創周縫合固定,打包加壓包扎。術后14 d拆包,移植皮膚97%成活,僅散在幾處點片狀表皮成活欠佳,經3次換藥后,創面痊愈(圖3)。1年后觀察移植區域,有真皮基質覆蓋的區域皮膚色澤、柔軟度、彈性及耐磨性接近正常,功能良好,而無真皮覆蓋的周邊部位出現不同程度的瘢痕增生,較中央部位的皮膚在外觀及功能方面均有明顯差異(圖4),頭皮供皮區無任何取皮痕跡。

圖1 患兒術前背部巨大色素痣皮損

圖2 術中用脫細胞真皮覆蓋于創面中央,周邊形成無真皮覆蓋區

圖3 術后14 d
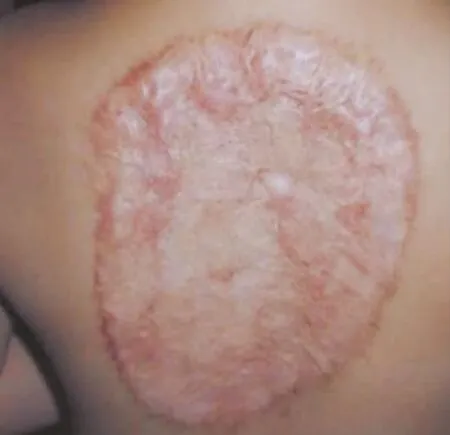
圖4 術后1年,有真皮基質覆蓋的中央區域的皮膚在外觀、功能上均優于無真皮覆蓋的周邊區域
討論
巨痣是一種以痣面積巨大為特征的先天性色素痣。該病不僅嚴重影響美觀,同時也有惡變的可能,因此需要對其進行積極的治療。關于治療方法有多種,包括切削法,擴張皮瓣法,皮膚移植法等[7]。但無論何種方法均對供皮區有一定程度的損傷,遺留瘢痕明顯。如何既能增加移植物中的真皮成分盡量保證移植皮膚的完善功能,又減少對供皮區的損傷少留瘢痕,是臨床工作者不斷探索的課題。
本研究采用自體頭皮與脫細胞異體真皮結合的方法修復巨痣。脫細胞真皮是將異體或異種真皮中的細胞成分通過細胞生物學、生物化學方法去除,僅保留其細胞外基質的支架成分,使之相對無免疫源性,可永久存在于宿主機體,長期存活[8-9]。由于脫細胞異體真皮在移植過程中發揮其支架和誘導作用,使移植后的皮膚復合物與人體皮膚的正常結構相近,具有表真皮的完整性,故修復后的皮膚具備耐磨、耐壓的重要功能,能夠對抗皮片移植的后的攣縮;因移植物中少有自體真皮成分,使得對供皮區的損傷也降低到最低程度。有關脫細胞異體真皮與自體韌厚皮片復合移植修復燒傷及瘢痕整形創面既往已有報道[10-11],但臨床上首選頭皮做為供區進行復合移植的并不多見,將其用于修復巨痣的更少見。頭皮有“人體皮庫”之稱,將頭皮作為供區有很多優點,對于兒童而言,頭部面積大且可反復取皮,增加了供皮面積可用以修復較大面積皮膚缺損。且頭皮較其他部位皮膚厚,只要操作熟練,一般不會影響頭皮愈合,幾乎不形成瘢痕,也不影響毛發生長。此外,頭皮的血運豐富,具有愈合時間短,少有感染及并發癥等優點[12]。本組研究術后無1例患兒發生供皮區感染。頭皮愈后1年頭發生長漸茂密,外觀良好。實驗組應用自體頭皮復合皮移植的方法修復巨痣,經過1年隨訪,復合皮移植成活后1個月左右開始色素沉著,皮色加深,所移植的皮膚較硬,缺乏彈性;3~6個月,色素開始消退,逐漸變淡,皮膚柔軟度有所改善,6個月至1年皮膚顏色、柔軟度、彈性及耐磨性接近正常,功能良好。隨訪期間移植皮膚區域,少有水皰,未見無誘因破潰現象。另外,頭皮供皮區毛發生長不受影響,1年后已看不到取皮痕跡,恢復良好。
應用自體頭皮與脫細胞異體真皮復合移植修復兒童巨痣,具有供區愈合快,不留痕跡,患者及家屬易于接受,術后移植區外形及功能良好,滿意度高等諸多優點,值得臨床推廣。
[1]鐘宇,陳大夫,周建文,等.脫細胞異體真皮與自體薄皮片復合移植在燒傷整形中的應用[J].西部醫學,2008,20(5):978-979.
[2]邱學文,王甲漢,王穎,等.脫細胞組織工程真皮基質修復供皮區創面的臨床觀察[J].中華燒傷雜志,2013,29(1):46-49.
[3]Patton J,Berry S,Kralovich KA.Use of human acellular dermal matrix in complex and contaminated abdominal wall reconstructions [J].Am J Surg,2007,193(3):360-363.
[4]Zhang XJ,Deng ZH,Wang HL,et al.Expansion and delivery of human fibroblasts on micronized acellular dermal matrix for skin regeneration[J].Biomaterials,2009,30(14):2666-2674.
[5]陳斐,潘云川,鄭志昂,等.組織工程同種異體脫細胞真皮復合自體刃厚皮微粒皮移植[J].中國組織工程研究與臨床康復,2009,13(41):8021-8024
[6]Sullivan TJ.Rating the burn scar[J].J Burn Care Rehabil,1990,11(3):256-260.
[7]代濤,袁德品,王肖蓉,等.頭面部巨痣的整形外科治療[J].中國美容醫學,2011,20(1):22-24
[8]Rohrich RJ,魏峰,高景恒,等.無細胞真皮基質在整形與再造外科中的應用[J].中國美容整形外科雜志,2013,24(3): S239-S240.
[9]WainwrightDJ,BurySB.Acellular dermal matrixin the management of the burn patient[J].Aesthet Surg J,2011,31(7,S):13S-23S.
[10]李東杰,宋慧鋒,賈曉明,等.脫細胞異體真皮基質修復燒傷后不穩定性瘢痕的臨床應用及病理學觀察[J].中國修復重建外科雜志,2010,24(6):653-656.
[11]Tang B,Zhu B,Liang YY,et al.Early escharectomy and concrrrent composite skin grafting over human acellular dermal matrix scaffold for covering deep facial burns[J].Plast Reconstr Surg,2011,127(4):1533-1538.
[12]阿克巴爾,于揚,周一平,等.頭皮供皮移植治療小兒深度燒傷113例的經驗體會[J].中華損傷與修復雜志(電子版),2012,7 (3):299-300.
2014-01-06)
(本文編輯:吳曉初)
Application of composite skin grafts consisting of allogeneic acellular dermal matrix and autologous scalp to the repair of defects after excision of giant pigmented nevi in children
Wang Yang*,Sun Shu,Wang Jinwen,Sun Haifeng,Yu Bing,Zhang Xueying.*Department of Burn and Plastic Surgery,No.202 Hospital of PLA,Shenyang 110001,China
Sun Shu,Email:sunshu99@sina.com
ObjectiveTo evaluate the efficacy of composite skin grafts consisting of allogeneic acellular dermal matrix and autologous scalp in the repair of defects after excision of giant pigmented nevi in children.MethodsEighteen children with giant pigmented nevi were included in this study.All the patients
excision of giant pigmented nevi.The defects were repaired using composite skin grafts consisting of allogeneic acellular dermal matrix and autologous razor-thin scalp grafts in 10 children from June 2009 to October 2012(test group),and using autologous thin or intermediate-thickness skin grafts in 8 children from March 2006 to May 2009 (control group).Donor site healing time,skin graft survival rate,and the degree of scar proliferation were compared between the two groups.ResultsSignificant differences were observed at donor sites between the test group and control group in healing time((5.31±1.45)vs.(11.63±1.69)days,P<0.05)and scar score(1.62±0.38 vs. 6.38±0.58,P<0.05).At recipient sites,the survival rate of skin grafts was similar between the test group and control group((94.44±2.56)%vs.(95.13±3.13)%,P>0.05),while scar score was significantly different(5.38± 0.62 vs.8.40±0.41,P<0.05).ConclusionComposite skin grafts consisting of allogeneic acellular dermal matrix and autologous scalp appear to be a good option for the repair of defects after excision of giant pigmented nevi in children,with minor donor-site injuries and satisfying cosmetic and functional outcomes at recipient sites.
Nevus;Child;Skin transplantation;Dermis
10.3760/cma.j.issn.0412-4030.2014.10.007
110001沈陽,解放軍第202醫院燒傷整形科(王楊、王錦文、孫海峰、于兵、張雪瑩);中國醫科大學附屬第一醫院燒傷科(孫樹)
孫樹,Email:sunshu99@sina.com

