三黃安神湯對腦梗塞后痰熱內擾型失眠癥療效的影響*
河北省石家莊市中醫院神經內科 焦久存(石家莊050051)
睡眠對人體具有非常重要的生理作用,可以保護大腦、恢復精力,增強免疫力、康復肌體,促進生長發育,延緩衰老、促進長壽,促進心理健康。研究數據表明腦梗塞后有35%左右患者有失眠癥需要干預。多數催眠藥物在短期內使用有效,目前尚沒有研究數據表明這些藥物的長期效果。此外,在治療過程中或停藥后常出現睡眠階段改變,藥物殘余效應,反跳性失眠和藥物依賴等不良反應。
失眠癥屬于一種非器質性睡眠障礙,使日常生活受到影響。專家預測到2020年全球大約有7 億多失眠者。[1-2]中醫學中“不寐” “目不瞑”屬于失眠癥范疇。筆者通過多年臨床實踐,認為失眠癥其病位在心,常波及五臟而發病,倡導“心主神明,肝主情志,五腑皆能不寐”的學術思想。本研究通過中藥、中藥加針刺、西藥分別干預腦梗塞后失眠癥患者,進行中藥與西藥的療效比較研究,即本文是用中藥三黃安神湯、西藥艾司唑侖分別治療腦梗塞后痰熱內擾型失眠癥的臨床對比研究。
1 臨床資料
1.1 一般資料 病例來源于2012年2月到2014年2月我院腦病一科門診及住院患者,根據中醫中風與痰熱內擾型不寐癥的診斷標準和西醫腦梗塞、原發性失眠癥的診斷標準,選擇腦梗塞后痰熱內擾型失眠癥患者160 例,按先后順序隨機數字表法,平行分為兩組:對照組,艾司唑侖干預組80 例,脫落3 例;治療組,三黃安神湯治療組80 例,脫落1 例。兩組間性別、年齡、病情輕重程度、病程長短方差分析及卡方檢驗差異無顯著性 (P>0.05),具有可比性。每天睡眠時間少于2 h 的患者36 例,在2~3 h 之間的患者共92 例,在4~5 h之間的患者共32 例。
1.2 診斷標準
1.2.1 西醫診斷標準:原發性失眠癥的診斷標準(中國精神障礙分類與診斷標準第3 版) (CCMD~3)。[3]失眠幾乎是唯一的癥狀,其他癥狀繼發于失眠,如早醒,醒后不易再睡,醒后感不適、疲乏,難以再次入睡,睡眠不深,易醒,多夢,和白天困倦;失眠發作頻率為每周3 次以上,并且病程持續1 個月以上;失眠可以引起顯著精神活動能力下降,甚至社會功能出現損害;并且除外軀體疾病或精神疾病。中華醫學會全國第四屆腦血管病學術會議通過的《各類腦血管疾病診斷要點》(1996年中華神經科學會、中華神經外科學會)中腦梗塞的診斷標準確定診斷[4]:⑴安靜休息時發病者多;⑵發病年齡較高;⑶突然發病,其癥狀逐漸加重,1~3 天達到高峰;⑷意識常清楚,偏癱、麻木、失語等局限性神經功能缺失比較明顯;⑸常有腦動脈硬化癥及其他部位動脈硬化的證據,伴有高血壓、高血脂、糖尿病等;⑹可有短暫性腦缺血發作史;⑺腦脊液檢查正常;⑻CT 或MRI 檢查提示腦缺血病灶。
1.2.2 中醫診斷標準:中醫診斷療效標準均符合國家中醫藥管理局1995年1月實施的(中華人民共和國中醫藥行業標準)中醫內科不寐證的診斷療效標準:[5]入寐困難或寐而易醒,醒后不寐,重者徹夜難眠;常伴有頭痛,頭昏,心悸,健忘,多夢等癥;經各系統和實驗室檢查未發現異常。痰熱內擾型:不寐頭重,痰多胸悶,噯氣,吞酸惡心,心煩口苦,目眩,苔膩而黃,脈滑或滑數。
2 治療方法
2.1 治療組 給予三黃安神湯(白芍10 g,赤芍25 g,酸棗仁35 g,黃芩、黃連、黃柏各3 g,甘草6 g,陳皮、清半夏、茯苓各9 g),用法:1日1 劑,應用《常壓雙循環煎藥包裝一體機》[執行標準:JB/T20116-2009 Q/CP DHY002-2009;型號:YJX20/3+ 1 (50-250) D ;產品編號:1406002]進行煎藥及包裝,180 mL/袋,每劑2袋,早晚各服用1 袋,15 天為1 療程,連服2 療程。
2.2 對照組 艾司唑侖(天津太平洋醫藥公司)干預組給以艾司唑侖1 mg 每晚1 次口服,15 天為1 療程,連續治療2 個療程。
2.3 所有病例在治療期間,注意避免情志刺激,睡前忌飲咖啡、濃茶、碳酸飲料、酒等飲品及吸煙,作息時間規律。平素口服的治療高血壓病、2型糖尿病、冠心病等的藥物在治療期間繼續服用。
3 療效標準
參照《中醫病證診斷療效標準》[6]。痊愈:睡眠時間恢復正常或睡眠時間達6 h 以上,醒后精力充沛,伴隨臨床癥狀基本消失。顯效:每晚睡眠時間在4~6 h,伴隨臨床癥狀減輕,病情逐漸向痊愈方向發展。有效:每晚睡眠時間在3~4 h 之間,伴隨臨床癥狀好轉不明顯。無效:每晚睡眠時間不足2 h,伴隨癥狀未見改善或加重。
4 結果
4.1 治療效果 兩組在治療2 個療程后觀察統計療效。治療組治愈65 例,治愈率82.28%,總有效率是94.94%;對照組治愈32 例,治愈率41.56%,總有效率是83.12%。治療組治療后,睡眠的時間及質量的改善程度均優于對照組,兩組比較差異有顯著性(P<0.05),詳見表1。
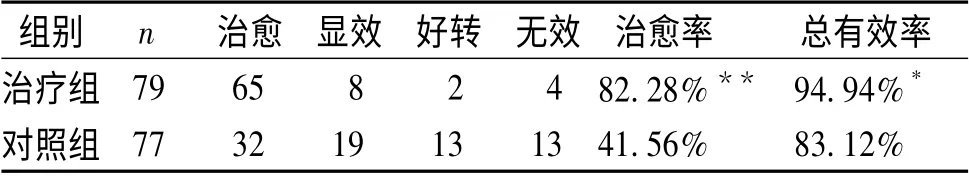
表1 兩組間臨床療效比較 (例)
4.2 復發情況 兩組停止藥物治療30 天,觀察失眠療效及復發率,治療組治愈65 例中,療效穩定51 例,偶爾復發8 例,復發6 例,復發率是21.54%;對照組治愈32 例中,療效穩定14 例,偶爾復發7 例,復發11 例,復發率是56.25%。經治療后,治療組睡眠療效穩定程度均優于對照組,治療組復發率較對照組復發率明顯減少,兩組比較差異有非常顯著性(P<0.01)。
5 討論
腦梗塞是最常見的死亡疾病之一,每年發病率為5%~8%,[6]并且呈逐年上升的趨勢。腦梗塞后常常合并焦慮抑郁癥、失眠癥等,嚴重影響肢體和語言功能的恢復,對腦梗塞后失眠癥患者的早期藥物治療,有利于患者肢體、語言等神經功能的恢復。
不寐,多為情志所傷,勞逸失度,久病體虛,飲食不節等都能引起陰陽失交,陽不入陰而形成。《景岳全書·不寐》曰:“如痰如火,如寒氣水氣,如飲食忿怒之不寐者,此皆內邪滯逆之擾也……。思慮勞倦,驚恐憂疑,及別無所累而常多不寐者,總屬真陰精血之不足,陰陽不交,而神有不安其室耳。” 《景岳全書·不寐》引徐東皋曰:“痰火擾亂,心神不寧,思慮過勞,火熾痰郁而致不眠者多矣。有因腎水不足,真陰不升,而心陽獨亢者,亦不得眠……。有體氣素盛偶為痰火所致,不得眠者,宜先用滾痰丸,次用安神丸清心涼膈之類。有體素弱,或因過勞,或因病后,此為不足,宜用養血安神之類。凡病后及婦人產后不得眠者,此皆血氣虛而心脾二臟不足,雖有痰火,亦不宜過于攻,治仍當以補養為君,或佐以清痰降火之藥。” 《類證治裁·不寐》云:“陽氣自動而之靜,則寐;陰氣自靜而之動,則寤;不寐者,病在陽不交陰也。”不寐的基本病機陰陽不交,陰陽失衡,陽不入陰所致。不寐,臨床癥狀有輕重之別,輕者入寐不酣,重者可徹夜不寐。辯證有虛、實、寒、熱之分。治療用藥有別。
中醫理論認為:《素問·靈蘭秘典論》記載“心者,君主之官也,神明出焉”。說明前人對心的理解包含中樞神經系統的功能在內。人體臟腑、氣血在心的影響下,進行統一協調的生理生活。如心有了病變,失卻神明統率的作用,其它臟腑的生理功能也會受到影響。因精神刺激,思慮郁怒,灼津成痰,痰火內盛,擾亂神明;或因外感熱邪,熱煉液為痰,痰熱內擾神明;或痰濕素盛,濕久蘊熱,痰熱侵擾心神所致。本證多為實證,病位在心,常波及到肝脾,影響其疏泄功能。痰火日久不去,既可傷陰,又可形成血液運行不暢而出現血瘀之證,使病情更為復雜。故臨床中清熱化痰,去除實邪是治療本病的重要環節。基于此,三黃安神湯中用黃芩、黃連、黃柏“三黃”為君以清熱燥濕,瀉火解毒,瀉心火以下降,劑量雖小,但起到引領諸藥之方向作用,故以此為君藥;白芍、赤芍和營斂陰,以入脾、胃、肺、肝經,能降氣化痰,消食除脹,功效顯著,有“沖墻倒壁”之稱,故以此為臣藥,配合黃芩、黃連、黃柏,酸苦涌泄以瀉火;陳皮、清半夏、茯苓、甘草以燥濕化痰、理氣和中,同時防止“三黃”傷脾胃陽氣;酸棗仁為佐以養血活血,寧心安神。現代藥理研究證實,黃芩、黃連、黃柏“三黃”對中樞神經系統有抑制作用,小鼠的自發活動、各種反射均受到抑制;同時腦電波可出現振幅慢波。白芍、赤芍、枳實、炒萊菔子有顯著鎮靜和一定的鎮痛作用,還能提高胃液的酸度,增進食欲和消化功能。酸棗仁可改善心功能、抗衰老、鎮靜催眠。痰熱實邪去除,三焦之氣條達,陰陽和調,神安而寐。
總之,三黃安神湯治療腦梗塞后痰熱內擾型失眠癥,總有效率高于艾司唑侖組,同時復發率顯著低于艾司唑侖組,療效顯著,值得臨床進一步隨機雙盲對照觀察研究與推廣應用。
[1]Daniel J.Sleep disorders and psychiatry (Review of psychiatry)[M].Vol.24.Washington DC:Amer-ican Dsychiatric Association,2005.185
[2]Neil S.The physiology of sleep and the impact of ageing[J].Europ Urol,2005,3 (6):1 723
[3]世界衛生組織.疾病和有關健康問題的國際統計分類(ICD-10.第2 卷.指導手冊) [M].北京:人民衛生出版社,1997.287
[4]中華神經科學會、中華神經外科學會.各類腦血管疹病診斷要點[S].中華神經科雜志,1996,29 (6):381
[5]國家中醫藥管理局.中華人民共和國中醫藥行業標準《中醫病證診斷療效標準》 [S].北京:國家中醫藥管理局出版,2012.31-32
[6]楊秀蓉,張尹紅,徐志鵬,等.氟派嚓噸美利曲辛對腦梗寨后抑郁焦慮的治療[J].藥物流行病學雜志,2009,18(5):319-320

