寧夏社區人群代謝異常與心電圖異常的關系
鐘 醒 張惠英 王 馨 王增武 趙連成 胡繼宏
(寧夏醫科大學公共衛生學院,寧夏 銀川 750004)
代謝異常包括血壓升高、血糖異常、肥胖和血脂異常〔1〕,均為心血管疾病發病的獨立危險因素,具備這些危險因素越多的個體,發生心血管疾病的風險越高〔2〕。代謝異常數目相同而組成不同時,其心血管疾病發病的風險是否相同尚無定論目前僅有2001年的一篇文獻報道,危險因素個數相同但組合不同,其致病作用有差異〔3〕。針對寧夏農村人群的調查結果也顯示,不同的診斷標準結果存在差異,選擇合適的診斷標準有利于代謝綜合征和心血管疾病的防治〔4〕。目前,代謝異常的不同組成與心電圖異常的關系國內外尚無相關報道。本研究以寧夏社區人群為研究對象,采用現況研究的調查方法,欲從代謝異常的主要種類和數量分別探討其與心電圖異常的關系。
1 資料與方法
1.1研究對象 本研究利用衛生部疾病控制項目“全國高血壓規范化管理”和衛生部行業基金項目“心血管病危險因素監測和高血壓規范化管理”中寧夏分中心的基線資料進行分析。2010年在寧夏銀川市24家社區衛生服務站提供的35~70歲的名單中隨機選擇3 200名社區居民,其中2 524名(78.9%)居民志愿參加本項目,并進行了相關調查和實驗室檢查。
1.2調查方法和內容 采用統一標準化的調查方法,所有參加現場調查的人員、質控人員、資料錄入人員在調查前均經過中國醫學科學院阜外心血管病醫院高血壓防治中心人員統一培訓及考核。調查內容包括問卷調查,血壓、身高、體重、腰圍(WC)測量,采集空腹靜脈血測定血清總膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)、血糖(GLU)并作心電圖檢查。血壓的測量采用汞柱式血壓計,測量坐位右上臂血壓,取Korotkoff第1和第5音為收縮壓(SBP)和舒張壓(DBP)。連續測3次,每次至少間隔30 s取3次讀數的平均值為個體血壓。測量前要求研究對象不能吸煙,不能飲用含酒精和咖啡等,運動后至少休息30 min后方可測量。身高、體重測量前要求研究對象排空膀胱、脫去鞋帽和厚重衣物。腰圍測量臍上1 cm水平1 w。吸煙的定義為現在每日至少1支香煙且至少持續1年以上。
1.3代謝異常的診斷標準〔5〕
1.3.1血壓升高的診斷標準 SBP≥130 mmHg和(或) DBP≥85 mmHg和(或)既往有高血壓史,目前正在接受治療,均應診斷為血壓升高。
1.3.2GLU異常的診斷標準 空腹血糖(FPG)≥5.6 mmol/L(100 mg/dl)和(或)既往有糖尿病病史并接受治療,均應診斷GLU異常。GLU的檢測采用GOD-PAP法,檢測儀器采用MOL-300全自動生化儀。
1.3.3中心性肥胖的診斷標準 中國男性WC≥90 cm,女性WC≥80 cm。
1.3.4血脂異常的診斷標準 血脂異常包括高TG血癥和低高密度脂蛋白(HDL)血癥,具體診斷如下,TG≥1.7 mmol/L(150mg/dl)和(或)HDL-C<1.03 mmol/L(40 mg/dl)(男)或<1.3 mmol/L(50 mg/dl)(女)。TG的檢測采用GPO-PAP法,HDL檢測采用直接法檢測。檢測儀器采用MOL-300全自動生化儀。
1.4心電圖異常的主要內容 心電圖檢測采用GY-5000數字式多道心電圖機,結果統一由一位心內科大夫讀取。其中心肌梗死9例,缺血性ST-T改變376例,左室肥厚61例,房顫13例,房性期前收縮30例,左房擴大1例,右房擴大2例。本研究僅對心肌梗死和缺血性ST-T改變的383例進行分析(2例同時檢出心肌梗死和缺血性ST-T改變)。
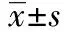
2 結 果
2.1人群基本特征 2 524例研究對象中共檢出心肌梗死和缺血性ST-T改變383例。其中男124例,女259例,女性心肌梗死和缺血性ST-T改變的檢出率高于男性(χ2=44.27,P<0.001)。心電圖異常人群的年齡、WC、血壓和血糖水平及血壓升高率、高TG、LDL、GLU異常率和中心性肥胖率均顯著高于正常人群,吸煙率為心電圖異常人群低于心電圖正常人群(P<0.01)。見表1。

表1 調查人群的基本特征
2.2代謝異常的數量與心電圖異常的關系 代謝異常的數量越多,心電圖異常的檢出率越高(線性趨勢檢驗:χ2=69.23,P<0.001),其中沒有代謝異常的檢出率為7.6%,1種代謝異常的檢出率為12.2%,2種代謝異常的檢出率為14.9%,3種代謝異常的檢出率為21.9%,4種代謝異常的檢出率為29.3%。
心電圖異常的人群以3種代謝異常最多,占27.4%,2種代謝異常也較常見,占26.9%;心電圖正常人群以1種代謝異常最多,占28.0%,二種代謝異常也較常見,占27.4%(P<0.01)。見表2。

表2 心電圖檢查的不同情況人群代謝異常的構成〔n(%)〕
2.3代謝異常組成與心電圖異常的相關性 1種代謝異常中,心電圖正常和異常的人群均以血脂異常最為常見,2種代謝異常中,心電圖正常人群和心電圖異常人群均以血脂異常合并血壓升高最為常見,血脂異常合并中心性肥胖也較常見;3種代謝異常中,心電圖正常和異常人群中均以血壓升高合并中心性肥胖與血脂異常最為常見,血壓升高合并GLU異常與血脂異常也較常見。見表3。
2.4代謝異常與心電圖異常的Logistic回歸分析 Logistic結果發現隨著代謝異常的數目增加,心電圖異常的檢出風險增加。性別、年齡、血糖異常、血壓升高合并中心性肥胖、血壓升高合并血脂異常、血壓升高合并GLU異常與中心性肥胖、血壓升高合并GLU異常與血脂異常、血壓升高合并中心性肥胖與血脂異常和4種代謝異常都有顯著提高心電圖異常的風險(P<0.05),其中4種代謝異常的風險最大,1種代謝異常數目下僅GLU異常的有風險,2種代謝異常數目下血壓升高合并血脂異常的風險最大,3種代謝異常數目下血壓升高合并中心性肥胖與血脂異常的風險最大。見表4。

表3 不同數目代謝異常的組成部分與心電圖異常檢出的關系〔n,%〕

表4 代謝異常與心電圖異常Logistic回歸分析
3 討 論
本研究結果顯示寧夏社區人群心電圖異常的檢出率女性顯著高于男性,這與瑪依拉〔6〕等研究結果相似,考慮可能與本次研究對象多為中老年人,女性絕經后缺乏雌激素的保護作用有關〔7〕。
大量研究證實,血壓升高、血糖異常、中心性肥胖和血脂異常是心血管疾病的重要危險因素〔8~11〕,本研究發現,心電圖異常人群的血壓、血脂、GLu和中心性肥胖等代謝異常率顯著高于心電圖正常人群,但吸煙率顯著低于心電圖正常人群,考慮可能以前吸煙的人群罹患缺血性心血管病后為了保護健康而戒煙,而現在吸煙的人群中,有很多人還沒有罹患心血管病。
有某一危險因素的人往往同時具有另外一個或幾個危險因素,這種現象被稱為危險因素的“個體聚集性”,該聚集性增加了心血管病發生的危險〔12〕。以往的研究發現隨著代謝異常數目的增加,心血管病發生的風險增加〔3〕。本次研究結果顯示心電圖缺血性改變很大程度反映了缺血性心血管事件。
本研究結果顯示一種代謝異常在心電圖異常人群中,單純血脂異常最為常見,但只有GLU異常能夠獨立引發心電圖異常,這可能與2005年IDF對GLU異常診斷標準下調,使GLU異常人群的檢出率增高有關〔13〕。有研究表明空腹GLU水平升高是心血管疾病發生的高度危險因素〔14〕,而血壓升高、中心性肥胖和血脂異常可能極易發生危險因素的聚集,其單獨作用對心電圖異常的影響可能較小,所以建議1種代謝異常的人群應重點干預GLU異常。多個危險因素對心血管病發病的作用不是簡單的相加,而是具有協同作用,幾個危險因素都輕度升高對于發病的絕對危險甚至超過單個因素的中高度升高〔15,16〕。2種代謝異常的人群中以血壓升高合并血脂異常最為常見,其心電圖異常的檢出風險也為最高。高血壓與血脂異常是兩大可控制的心血管疾病的重要危險因素,其相互影響明顯增加心血管疾病的風險,而同時控制血壓與血脂異常對防治心血管疾病將產生更多的獲益〔17,18〕。建議2種代謝異常的人群,應重點干預血壓升高合并血脂異常。3種代謝異常以血壓升高合并中心性肥胖與血脂異常的比例最大(超過60%),其心電圖異常的檢出風險也為最高,有研究表明,隨著WC的增加,心血管危險因素發生率均呈增高趨勢,在肥胖相關指標中,WC與各個代謝指標的相關系數最高,且最容易獲得,因此中心性肥胖在臨床上有重要價值〔19〕,建議3種代謝異常的人群,應對血壓升高合并中心性肥胖與血脂異常重點干預。4種代謝都有的人群,罹患心血管疾病的危險性最高,心電圖異常的也危險性最高,應綜合干預。總的來說,血壓升高和血脂異常在2、3、4種代謝異常數目下的代謝異常組成中對心電圖異常的檢出都很重要。根據我國冠心病危險因素病例對照研究的Meta分析結果,高血壓的OR值為4.2,居所有危險因素之首〔20〕。血脂異常能夠引起冠心病和缺血性腦卒中,危害很大,可以通過改善生活方式得到有效防治〔21〕。2006 年WHO STEPS Chronic Disease Risk Factor Surveillance 項目在寧夏農村地區的調查結果顯示高血壓的患病率為20.14%〔22〕,達到甚至超過了全國平均水平。2011年寧夏銀川市血脂異常的患病率為48.6%〔23〕,高于全國平均水平。隨著生活水平的提高,人群血脂異常和高血壓的患病率呈逐年上升趨勢。血脂異常經常與其他心血管病危險因素聚集在一起影響健康,而目前人群對血脂異常的重視程度不足〔24〕,應當加強宣教,進行防治。
4 參考文獻
1WHO.Definition,diagnosis and classification of diabetes mellitus and its complications〔R〕.Report WHO Consultation,1999:31-3.
2王克偉.云南省羅平縣農村居民心血管疾病危險因素的人群聚集現狀及影響因素研究〔D〕.昆明醫學院,2011.
3吳兆蘇,姚崇華,趙 冬,等.11省市隊列人群心血管病發病前瞻性研究Ⅱ.個體危險因素聚集與心血管病發病的關系〔J〕.中華心血管病雜志,2001;29(4):246-50.
4趙 燚,劉秀英,金 晶,等.寧夏農村地區回漢族成人代謝綜合征流行病學調查〔J〕.中華流行病學雜志,2010;31(3):245-50.
5IDF.The IDF consensus worldwide definition of the metabolic syndrome〔M〕.〔2009-05〕.http:/ / www.idf.org / webdata / docs /IDFmetasyndrome_definition.pdf.
6瑪伊拉,何秉賢.新疆和田地區775例維吾爾族老年人心電圖明尼蘇達編碼分析〔J〕.中華心血管病雜志,2000;28(3):231-3.
7王舜華,劉麗君.圍絕經期婦女心血管疾病的相關性研究〔J〕.中國實用醫藥,2011;(32):66-8.
8屈志萍,劉新民,張燕杰,等.高血壓患者發生心血管事件的危險因素分析〔J〕.天津醫藥,2011;39(1):24-6.
9謝朝輝,韓少梅,齊保申,等.三省(區)成人血脂異常與心血管病危險因素和心功能的相關性〔J〕.實用預防醫學,2012;19(4):488-92.
10周北凡,劉小清,武陽豐,等.我國中年人群糖尿病和空腹血糖異常對心血管病發病的預測價值〔J〕.中華心血管病雜志,2003;31(3):226-30.
11周北凡,武陽豐,趙連成,等.我國中年人群向心性肥胖和心血管病危險因素及其聚集性〔J〕.中華心血管病雜志,2001;29(2):70-3.
12劉 柳.河南農村社區成人心血管病危險因素聚集的暴露率分析〔D〕.鄭州大學,2008.
13The Expert Committee on the Diagnosis and Classification of Diabetes Mellitus.Follow-up report on the diagnosis of diabetes mellitus〔J〕. Diabetas Care,2003;26(11):3160-7.
14李雅君,矯 杰,趙 冬,等.空腹血糖升高對心血管病危險因素聚集的影響——1503例調查分析〔J〕.中國糖尿病雜志,2007;15(2):79-80.
15ZodPey SP,Tiwari RR,Kulkarni HR.Risk factors of hemorrhagic stroke:a case control study〔J〕.Public Health,2000;114(3):177-82.
16Cordero A,Alegria E.Sex difference and cardiovascular risk〔J〕.Heart,2006;92:14.
17李 瑩,陳志紅,周北凡,等.血脂和脂蛋白水平對我國中年人群缺血性心血管病事件的預測作用〔J〕.中華心血管病雜志,2004;32(7):643-7.
18葉 平.高血壓合并血脂異常的診治〔J〕.中國實用內科雜志,2011;31(8):600-1.
19宋秀霞,姜 濤,莊惠君,等.中心性肥胖與心血管病危險因素聚集相關性研究〔J〕.中國醫刊,2008;43(12):44-5.
20張海澄,郭繼鴻.冠心病流行病學與一級預防〔J〕.中國實用內科雜志,2002;22(8):449-51.
21武陽豐,周北凡,李 瑩,等.缺血性心血管病:一個反映血脂異常潛在危險的新指標〔J〕.中華心血管病雜志,2004;32(2):173-6.
22Health Bureau of Yinchuan,Ningxia School of Public Health,Ningxia Medical College.WHO STEPS Chronic Disease Risk Factor Surveillance〔R〕,2007.
23劉秀英,劉 蘭,趙 燚,等.銀川市成年居民血脂異常患病率及其危險因素調查〔J〕.寧夏醫科大學學報,2011;33(1):27-31.
24Xie G,Zaman MJ,Myint PK,etal.Factors associated with compliance to lipid-lowering treatment in China〔J〕.Eur J Prev Cardiol,2012:70(2):229-37.

