急性淋巴細胞白血病并慢性硬膜下血腫一例
張樹森
(貴陽中醫學院第二附屬醫院,貴州貴陽550003)
急性淋巴細胞白血病并慢性硬膜下血腫一例
張樹森
(貴陽中醫學院第二附屬醫院,貴州貴陽550003)
慢性硬膜下血腫;急性白血病;鉆孔沖洗引流術;腦外傷
慢性硬膜下血腫是顱內血腫常見的類型之一,其發病群體主要是老年人,通常認為外傷是其最為常見的原因,鉆孔沖洗引流術是目前公認的有效治療方法。然而臨床上確實有一部分慢性硬膜下血腫患者否認外傷史,如在未明確原因的情況下采取手術,這無疑會延誤診斷和積極治療。筆者近期遇見一例非外傷性慢性硬膜下血腫的患者,現報道如下:
1 病例簡介
患者,女,62歲,因“頭痛12 d”于2014年1月14日入院。12 d前患者自述于“感冒、發熱”后感頭痛,以右顳為主,呈脹痛,間斷性,惡心欲吐,無頭暈、視物旋轉,無黑曚、失語,無肢體無力、肢體抽搐、意識障礙、二便失禁等癥,自服“感冒藥”后發熱等感冒癥狀緩解,但仍感頭痛,開始服用雙氯芬酸后頭痛可緩解,后來患者頭痛程度逐漸加重,以至于服用雙氯芬酸、頭痛粉等止痛藥后無效。既往10年前切除左腎;“高血壓病”5年,最高血壓達150/110 mmHg(1 mmHg= 0.133 kPa)。否認結核病史,否認中毒、外傷史。平素體質虛弱,易患感冒。月經史、家族史無特殊。體格檢查:體溫(T)37.5℃,心率(P)79次/min,呼吸(R)22次/min,血壓(BP)110/70 mmHg。面色、口唇、指甲、瞼結膜蒼白,心肺腹無特殊,胸骨、髂骨無壓痛。神經系統檢查:未見異常。輔助檢查:心電圖、胸部正側位、頸部血管彩超:正常。腹部彩超:(1)結石性膽囊炎;(2)左腎切除術后。心臟彩超:(1)二尖瓣、三尖瓣輕度返流;(2)左室舒張功能減低。甲狀腺彩超:左甲狀腺內偏低回聲結節,考慮結甲。頸椎四位片:頸椎退行性變(C4~7雙側椎間孔狹窄)。自身抗體回示:抗線粒體抗體(AMA)-M2陽性。腎功能、電解質、心肌酶譜:乳酸脫氫酶382 U/L,α-羥丁酸脫氫酶341 U/L,尿酸475μmol/L,鉀3.44 mmol/L。肝功能、血脂、血糖:總蛋白59.2 g/L,空腹血糖11.59 mmol/L。隨機血糖、凝血四項、甲狀腺功能+甲狀腺抗體、感染性標志物:正常。二便常規:正常。血常規:白細胞(WBC) 84.75×109/L,紅細胞(RBC)3.13×1012/L,血紅蛋白(Hb) 93.0 g/L,紅細胞比容(HCT)29.8%,血小板(PLT) 31.2×109/L,幼稚網織紅細胞比率27%。骨髓片回示:(1)骨髓增生極度活躍,粒系占1.0%,紅系占2.5%;(2)粒系增生受抑;(3)紅系增生受抑;(4)淋巴細胞占96%,其中原幼淋巴細胞占79%,其胞體大小不一,類圓形或不規則形,胞漿量不一,淡藍色透明,胞核類圓形或不規則形,核質疏松,粗顆粒狀,可見核仁1~2個;可見異形淋巴細胞;(5)全片見巨核細胞71個,其中顆粒巨細胞59個,裸核巨細胞5個,幼巨核細胞3個,產板巨核細胞4個,產板量少,血小板少。對比外周血像示:白細胞分布極度增多,原幼淋巴細胞占17%,可見異形淋巴細胞,成熟紅細胞大小不一,血小板減少。意見:考慮急性淋巴細胞白血病(ALL-L2)。頭顱CT:右側額顳頂部慢性硬膜下血腫(圖1)。臨床診斷:(1)慢性硬膜下血腫;(2)急性淋巴細胞白血病;(3)高血壓病。經脫水、營養腦細胞、控制血壓、對癥止痛等治療后患者頭痛癥狀部分緩解,病程中患者持續低熱,體溫波動在37.4℃~37.9℃之間,后患者出院到血液專科就診。
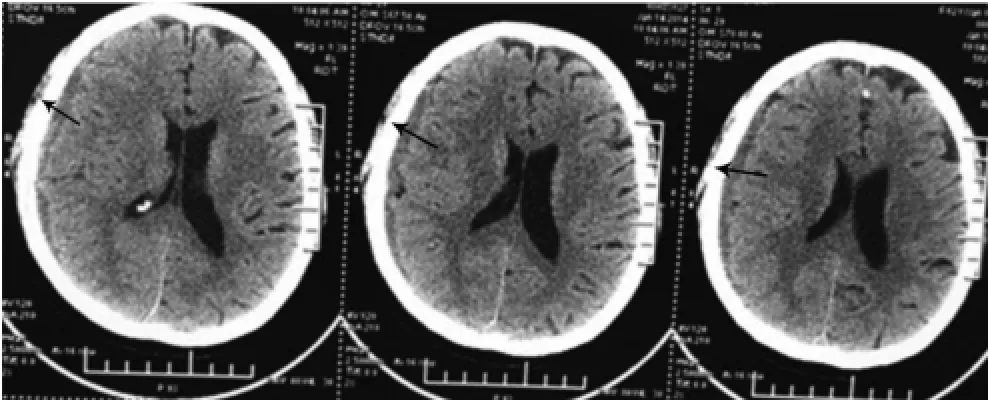
圖1 頭顱CT平掃示
2 討論
慢性硬膜下血腫是顱內血腫較為常見的一種,約占各種顱內血腫的10%,占硬膜下血腫25%[1]。其發病群體主要是老年人,目前該病發生的病因尚不明確,文獻報道60%~75%的患者有頭部外傷史[2]。外傷造成出血一方面可能是因為老年人存在不同程度的生理性腦萎縮,顱內代償空間較大,當前額或后枕受力時腦組織在顱腔內的可移動度較大,很容易撕破橋靜脈;另一方面,頭腦受外傷時,靜脈竇、蛛網膜顆粒也可能受損出血[2]。血液積聚于硬腦膜下腔,引起硬腦膜內層炎性反應形成包膜,新生包膜產生組織活化劑進入血腫腔,使局部纖維蛋白溶解過多,纖維蛋白降解產物升高,其抗血凝作用使血腫腔內失去凝血機能,導致包膜新生的毛細血管不斷出血及血漿滲出,從而使血腫再擴大。由于慢性壓迫,可出現以下表現:①慢性顱內壓增高癥狀,可表現為頭痛、惡心、嘔吐、視乳頭水腫;②局灶癥狀和體征,表現為偏癱、失語和局限性癲癇等;③腦萎縮、腦供血不全癥狀,表現為智力障礙、精神異常等[3]。
本例患者主要表現為頭痛,頭顱CT提示慢性硬膜下血腫,且血腫部位與患者頭痛部位一致,故受慣性思維驅使,認為患者頭痛為慢性硬膜下血腫所致,下一步的治療當然是處置慢性硬膜下血腫,處置方法無疑首選鉆孔沖洗引流術,因目前認為鉆孔沖洗引流術是治療慢性硬膜下血腫廣泛接受的手術方法,效果好、并發癥少[4]。幸虧目前手術前都常規要求嚴格的術前檢查和準備,此患者經查血常規發現異常,紅細胞系、血小板系減少,白細胞系異常增高,高達84.75× 109/L,高度懷疑患者患有血液系統腫瘤,進一步的骨髓穿刺檢查證實患者患有急性白血病。因此下一步的任務當是理清患者頭痛、慢性硬膜下血腫、急性白血病三者之間的關系。
急性白血病與神經系統的關系早在內科學書籍中就已經提到,但多以中樞神經系統白血病(CNSL)加以解釋。CNSL以蛛網膜和硬腦膜浸潤最多見,分別為82%和78.6%,其次為腦實質(62%)、脈絡叢(42%)及腦神經(22%),可發生在白血病的活動期或緩解期。白血病細胞在蛛網膜增生影響了腦脊液循環,引起顱內壓升高和交通性腦積水,可出現頭痛、惡心、視力模糊、視乳頭水腫和眼外展麻痹。神經根周圍浸潤可造成腦神經麻痹。直接壓迫和浸潤視神經可引起失明。視網膜浸潤可導致盲點出現。當周圍血原始細胞顯著增多(>50.00×109/L)時常可引起白細胞淤滯,多見于急性髓系白血病(AML)、慢性粒細胞白血病(CML)的急性變期。大量白血病細胞在小血管以及血管周圍腦實質中集聚,導致小血管阻塞以及出血性梗死,常發生在大腦半球,很少在小腦及腦干或脊髓。臨床表現類同腦血管意外。白血病發生腦膜浸潤大多為彌漫性,但偶爾也可見因形成髓系肉瘤而引起的脊髓壓迫癥[5]。
成人急性淋巴細胞白血病(Adult acute lymphoblastic leukemia,ALL)是最常見的成人急性白血病之一,是由于原始及幼稚淋巴細胞在造血組織異常增殖并浸潤各組織臟器的一種造血系統惡性克隆性疾病,典型的臨床表現為發熱、中至重度貧血、出血、感染及浸潤造成的肝脾淋巴結腫大,中樞神經系統、骨以及其他器官受累也可出現相應癥狀。
回顧該患者病史,患者入院前12 d曾“感冒、發熱”,并自認為是由于“感冒、發熱”所致頭痛,但后來事實證明患者并非單純的“感冒、發熱”所致頭痛,其“感冒、發熱”實為白血病的重要臨床表現之一——發熱和感染。有報道表明[5],約半數以上的急性白血病以發熱起病,體溫>38.5℃時常由感染引起。急性白血病發生感染的機制主要有:中性粒細胞的減少和功能缺陷、免疫缺陷、皮膚黏膜屏障破壞更有利于病原體的入侵、院內感染。對于患者的頭痛,由于患者頭痛部位與血腫部位一致,故慢性硬膜下血腫是頭痛原因之一,但尚不能證實是唯一原因。因前文已述,CNSL不僅可引起腦膜浸潤,還可累及腦實質、脈絡叢、腦神經,影響腦脊液循環,這都可以直接或間接引起頭痛。腰穿、頭顱MRI、放射性核素檢查有助于明確白血病累及部位。
慢性硬膜下血腫實為顱內血腫,亦為急性白血病的臨床表現之一。40%~70%的急性白血病患者起病時伴出血傾向,其出血機制有[5]:血小板減少、血管壁損傷、凝血障礙、抗凝物質增多。對于老年人,外傷為慢性硬膜下血腫的主要原因,患者雖已62歲,但一直否認有外傷史,故不能排除患者慢性硬膜下血腫與急性白血病有關。有學者通過對417例慢性硬膜下血腫患者的臨床特點分析后認為,慢性硬膜下血腫的產生與潛在出血因素、外傷史、擴大的硬膜下腔三個因素有關。而該患者患有急性白血病,此即為潛在出血因素[6]。
綜上所述,該患者因頭痛就診,頭痛前有發熱表現,入院后經完善檢查發現有出血(慢性硬膜下血腫)、貧血、血小板減少,體溫監測提示持續低熱,骨髓穿刺檢查考慮為ALL-L2,此外患者否認外傷史,故綜合分析患者慢性硬膜下血腫為急性白血病的表現之一。入院后的常規和必要的檢查對明確診斷意義重大,對于一種疾病如不能以常見原因解釋時,更需擴寬思路,完善檢查,以避免漏診、誤診。
參考資料:
[1]王忠誠.神經外科學[M].武漢:湖北科學技術出版社,1999: 336-337.
[2]郭世文,閆忠軍.慢性硬膜下血腫擴大的研究進展[J].中華神經外科疾病研究雜志,2010,9(1):84.
[3]吳在德,吳肈漢.外科學[M].6版.北京:人民衛生出版社,2004:264.
[4]袁曉東,鄧躍飛,陳玄斌,等.多次復發難治性慢性硬膜下血腫21例的原因及治療[J].嶺南現代臨床外科,2012,12(1):47-49.
[5]陳灝珠,林果為.實用內科學[M].13版.北京:人民衛生出版社, 2010:2488-2489.
[6]袁盾,趙杰,劉勁芳,等.417例慢性硬膜下血腫患者的臨床特點分析[J].中南大學學報(醫學版),2013,38(5):517-519.
R733.71
D
1003—6350(2014)20—3107—02
10.3969/j.issn.1003-6350.2014.20.1220
2014-03-16)
張樹森。E-mail:zhangshusen588@126.com

