睡眠質量對青年缺血性卒中短期預后的影響
張順清,張娟,許予明,常成,宋波,方慧
青年缺血性卒中是指年齡在18~45歲發生的缺血性卒中,占卒中病例的5%~10%[1-2]。目前,青年缺血性卒中的發病率越來越高,針對青年缺血性卒中危險因素的研究和積極防治已經引起了國內外醫學工作者的高度重視[3]。相關研究顯示睡眠質量與缺血性卒中的發病和預后有著密切的關系[4]。目前,關于睡眠質量和青年缺血性卒中的研究多為卒中后并發睡眠障礙的影響因素及機制的研究[5],睡眠質量是否為青年缺血性卒中預后的危險因素報道較少。故本研究收集濮陽市人民醫院住院治療的青年缺血性卒中患者223例,觀察分析睡眠質量與青年缺血性卒中短期預后的關系,旨在尋找新的影響青年缺血性卒中預后的危險因素,為青年缺血性卒中的防治提供臨床依據。
1 對象與方法
1.1 研究對象 連續納入2011年6月~2013年2月入住濮陽市人民醫院神經內科,年齡18~45歲,首發缺血性卒中患者作為觀察組。本研究得到濮陽市人民醫院倫理委員會批準。
患者納入標準:①符合2007年美國心臟協會(American Heart Association,AHA)/美國卒中協會(American Stroke Association,ASA)缺血性卒中臨床診斷標準[6];②發病后72 h入院;③有明確的局灶性神經功能缺損的癥狀和體征,且其癥狀和體征持續超過24 h無緩解;④頭部計算機斷層掃描(computed tomography,CT)排除腦出血,頭部磁共振成像(magnetic resonance imaging,MRI)彌散序列發現并證實有明確責任缺血梗死病灶者;⑤無意識障礙。患者排除標準:①嚴重心、肝、腎疾患及腫瘤患者;②嚴重精神病患者;③既往有卒中史且遺留后遺癥者;④存在影響肌力及生活能力評判因素,如患有骨科、風濕類疾病及精神疾病等;⑤拒絕參加及隨訪建立數據庫者。
1.2 研究方法
1.2.1 數據收集與觀察指標 被納入觀察組患者均在發病后72 h內入院,由被專業培訓的住院醫師專人記錄相關病史與疾病相關的影響因素:高血壓、高脂血癥、吸煙史、飲酒史、睡眠質量、高同型半胱氨酸血癥、糖尿病、心臟病及腦血管病家族史。完善生命體征檢查:心電圖、血常規、血生化、血同型半胱氨酸、頸動脈彩超、匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)問卷評分、美國國立衛生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)評分、改良Rankin量表(modified Rankin Scale,mRS)評分等。所有病例入院時間、治療方案、療程經Power Test分析均無明顯差異,具有可比性。要求患者于出院后3個月[(90±3)d]晨起空腹來院復查,詢問患者吸煙、飲酒、飲食控制、規律服藥情況,檢測血壓及血脂、血糖、同型半胱氨酸等生化檢驗指標,同時進行PSQI、NIHSS評分、mRS評分。所有入選患者均建立完整的個人數據庫檔案,分別有專人負責采集、輸機并隨訪,對未按時來院者行電話隨訪或家訪。
1.2.2 影像學檢查 所有患者入院后均完成頭顱CT、MRI、頸部血管彩超、經顱多普勒(transcranial Doppler sonography,TCD)、磁共振血管成像(magnetic resonance angiography,MRA)等檢查。
1.3 各種危險因素的定義
(1)高血壓病診斷標準[7]:收縮壓≥140 mmHg和(或)舒張壓≥90 mmHg;或既往口服降壓藥。
(2)血脂異常[8]:總膽固醇≥5.70 mmol/L和(或)甘油三酯≥2.04 mmol/L,高密度脂蛋白膽固醇<1.0 mmol/L,低密度脂蛋白膽固醇>3.2 mmol/L。
(3)高同型半胱氨酸(homocysteine,Hcy)診斷標準[9]:血漿Hcy的水平:男>15 μmol/L,女>3~12 μmol/L。
(4)糖尿病診斷標準[10]:既往有糖尿病史或發病后血糖2次以上空腹≥7.0 mmol/L,餐后2 h≥11.1 mmol/L。
(5)吸煙史:吸煙量每日大于10支且時間在12個月以上;現戒煙小于10年。
(6)飲酒史:根據世界衛生組織飲酒分類標準:啤酒>750 ml/d或白酒>10 ml/d或葡萄酒>360 ml/d。
(7)家族史:直系家屬中有腦血管病史。
(8)睡眠質量指數:采用PSQI量表,PSQI用于評定被試最近1個月的睡眠質量。18個條目組成7個成分(睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙),每個成分按0~3等級計分,累積各成分得分為PSQI總分,總分范圍為0~2l分。PSQI總分<7分表示睡眠好,PSQI總分≥7分為睡眠質量差[11]。資料以例數(%)表示。先進行單因素分析,對分類資料做χ2檢驗,對連續性正態分布變量做t檢驗,對等級變量做Mann-Whitney非參數檢驗,單因素分析有意義的相關因素進入Logistic回歸模型,利用回歸方程進行多因素分析,所有檢驗均采用雙側檢驗,以P<0.05為差異有顯著性。
1.4 預后轉歸評估 改良mRS評分,mRS<3分為自理,mRS≥3分為依賴[12]。
1.4 統計學分析 采用SPSS 13.0對數據進行統計分析。符合正態分布的變量以均數加減標準差表示,否則以中位數(P25,P75)表示,計數
2 結果
2.1 一般情況 共獲取觀察組有效病例223例,其中男性170例,占76.2%,女性53例,占23.8%;年齡范圍18~45歲,平均年齡(38.26±6.35)歲。
2.2 青年缺血性卒中與短期預后的關系 單因素分析結果顯示,青年缺血性卒中患者預后與下列因素有關:NIHSS評分、睡眠質量、高同型半胱氨酸血癥,見表1。將上述有意義的變量納入Logistic回歸模型,睡眠質量差與青年缺血性卒中3個月mRS評分有關,比值比(odds ratio,OR)1.829;95%可信區間(confidence interval,CI)1.014~3.301;NIHSS評分、高同型半胱氨酸血癥也與青年缺血性卒中3個月mRS評分有關,OR、95%CI值分別為2.846(1.475~5.491)和2.232(1.226~4.062)(表2)。
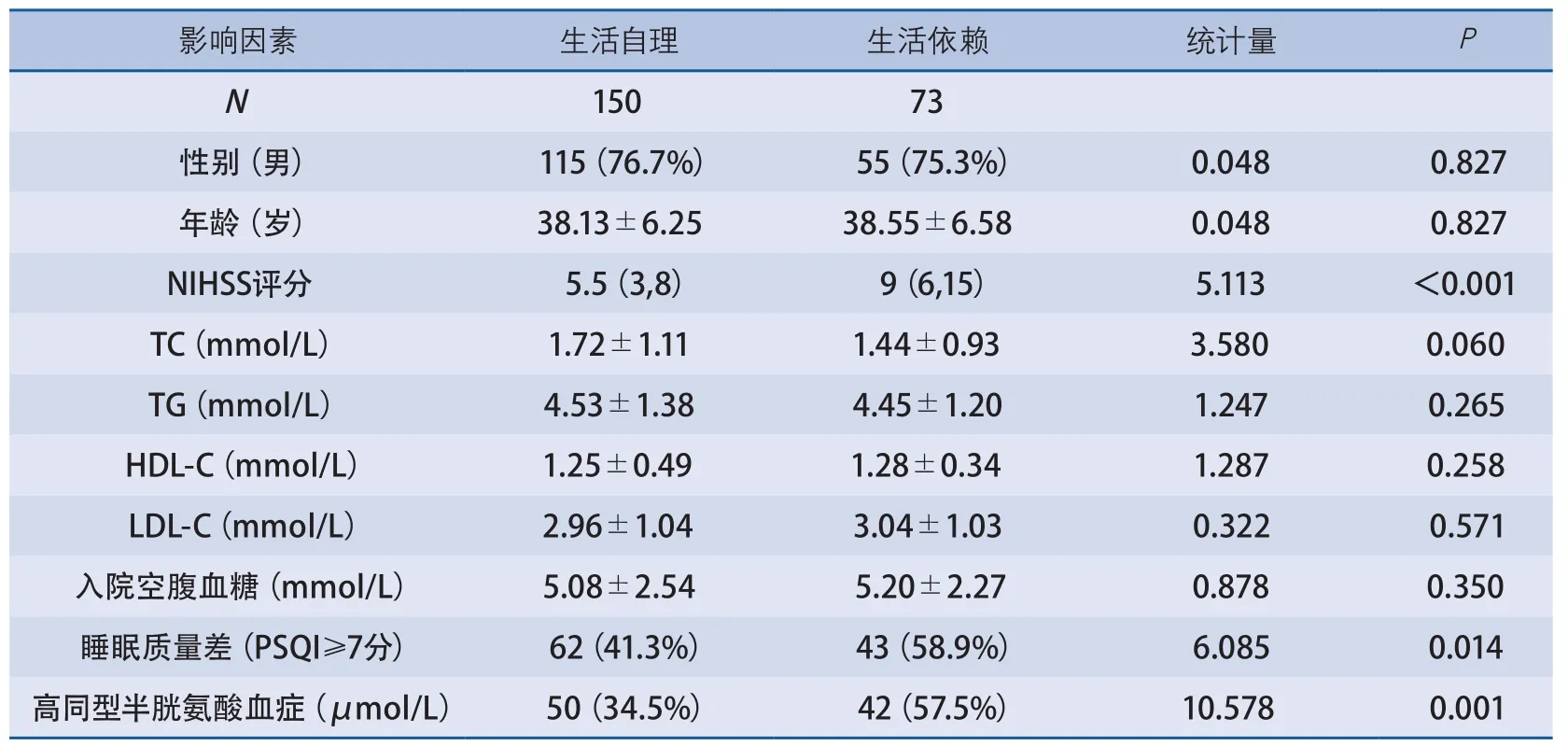
表1 青年缺血性卒中患者預后影響因素的單因素分析
3 討論
睡眠是維持人體生命重要的生理過程,是大腦皮層的保護性抑制過程,充足的睡眠是腦細胞能量代謝的重要保障。已有研究顯示,睡眠障礙與卒中的危險因子糖尿病、高血壓、肥胖的發病密切相關[13]。目前,睡眠質量和卒中關系的研究越來越成為醫學工作者研究的熱點。
國內外進行了大量有關缺血性卒中預后的研究,但由于樣本來源不同、所選變量不同、統計學方法不同、結局指標等不同,其結果也存在一定差異。本研究樣本資料進行了嚴格的質量控制,臨床資料完善,保證了資料的完整和真實性。結局指標采用mRS評分,資料采用雙錄入,設置數據合理區間并進行有效性核對。采用多元Logistic回歸法以避免混雜偏倚。本研究的單因素分析中共有10個變量與預后有關,多因素Logistic回歸中NIHSS評分、睡眠質量及高同型半胱氨酸血癥3個與預后相關。
青年缺血性卒中神經功能缺損和生活能力的恢復是青年缺血性卒中預后的重要觀察指標。卒中研究中有許多量表用于衡量卒中的嚴重程度,其中NIHSS評分是效度和信度最高且應用最為廣泛,它不但反映了卒中的嚴重程度,而且提供了良好的預測信息。研究表明,發病1周NIHSS評分是缺血性卒中3個月預后的預測指標。3個月時NIHSS評分與患者獨立程度相關[14]。本研究中該指標也是青年缺血性卒中預后不良的獨立預測因素。
流行病學研究表明:15%~35%成人有睡眠質量問題。不同國家和地區由于種族、地理環境、經濟水平和文化等因素的不同,睡眠質量可能有所不同,同時也與抽樣方法、調查對象和診斷標準有很大關系。本研究將睡眠質量作為一預后變量,分析了睡眠質量對預后的影響,結果顯示睡眠質量差與青年缺血性卒中不良預后呈正相關,提示睡眠質量好可能改善青年缺血性卒中患者的預后。
本研究尚存在樣本量少,選擇偏倚等不足,臨床證實睡眠質量與青年缺血性卒中的短期預后的關系仍需要大樣本、多中心、隨機對照的更合理的實驗設計完成。睡眠質量差是否為影響青年缺血性卒中預后的獨立危險因素尚需進一步探討和研究。
1 Putaala J, Metso AJ, Metso TM, et al. Analysis of 1008 consecutive patients aged 15 to 49 with first-ever ischemic stroke:the Helsinki young stroke registry[J].Stroke, 2009, 4:1195-1203.
2 Bersano A, Borellini L, Motto C, et al. Molecular basis of young ischemic stroke[J]. Curr Med Chem,2013, 20:3818-3839.
3 Gao B, Cam E, Jaeger H, et al. Sleep disruption aggravates focal cerebral ischemia in the rat[J]. Sleep,2010, 33:879-887.
4 Yang SS, Jia JP. Differences in risk factors between anterior and posterior circulation affecting young ischemic stroke onset and prognosis[J]. Zhonghua Yi Xue Za Zhi, 2013, 29:348-351.
5 李亞梅, 劉斌, 常永麗. 影響急性腦梗死患者睡眠質量的相關因素[J]. 中華神經科雜志, 2010, 43:199-203.
6 Adams HP, del Zippo G, Alberts MJ, et al. Guidelines for the early management of adults with ischemic stroke:a guideline from the American Heart Association[J]. Stroke, 2007, 38:1655-1711.
7 Hall ME, do Carmo JM, da Silva AA, et al. Obesity,hypertension, and chronic kidney disease[J]. Int J Nephrol Renovasc Dis, 2014, 18:75-88.
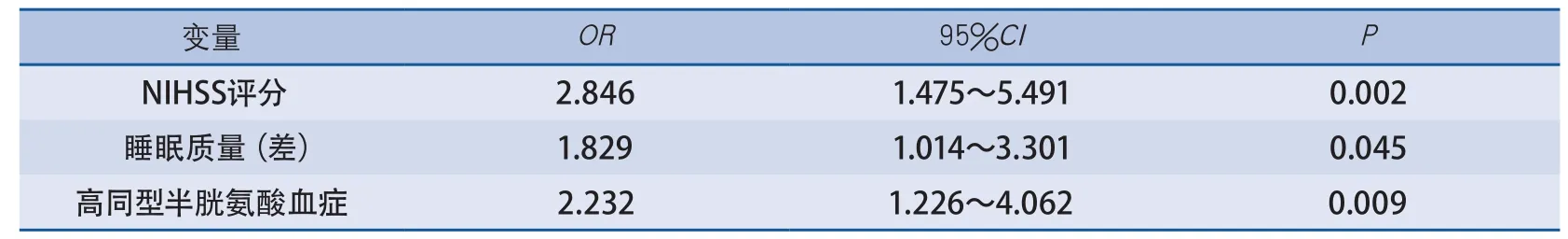
表2 青年缺血性卒中患者預后影響因素Logistic回歸分析
8 Saha SA, Arora RR. Hyperlipidaemia and cardiovascular disease:do fibrates have a role?[J]. Curr Opin Lipidol, 2011, 22:270-276.
9 Casta?on MM, Lauricella AM, Kordich L, et al.Plasma homocysteine cutoff values for venous thrombosis[J]. Clin Chem Lab Med, 2007, 45:232-236.
10 Zimmet PZ, Magliano DJ, Herman WH, et al.Diabetes:a 21st century challenge[J]. Lancet Diabetes Endocrinol, 2014, 2:56-64.
11 Hashmi AM, Khawaja IS, Butt Z, et al. The Pittsburgh sleep quality index:validation of the Urdu translation[J]. Journal of the College of Physicians and Surgeons--Pakistan:JCPSP, 2014, 24:123-126.
12 Weisscher N, Vermeulen M, Roos YB, et al. What should be defined as good outcome in stroke trials;a modified Rankin score of 0–1 or 0–2?[J]. J Neurol,2008, 255:867-874.
13 Ferre A, Ribó M, Rodríguez-Luna D, et al. Strokes and their relationship with sleep and sleep disorders[J].Neurologia, 2013, 28:103-118.
14 Johnston KC, Wagner DP. Relationship between 3-Month National Institutes of Health Stroke Scale score and dependence in ischemic stroke patients[J].Neuroepidemiology, 2006, 27:96-100.

