常規超聲和超聲造影對淺表淋巴結良、惡性鑒別診斷的價值探討
盧平平
山西潞安集團總醫院超聲科,山西長治046204
常規超聲和超聲造影對淺表淋巴結良、惡性鑒別診斷的價值探討
盧平平
山西潞安集團總醫院超聲科,山西長治046204
目的探討常規超聲和超聲造影在淺表淋巴結良、惡性診斷中的意義。方法對2012年10月—2014年5月間19例患者,42個淺表淋巴結分別采取常規超聲和超聲造影檢查,均穿刺或手術治療,根據病理結果分為良性和惡性淋巴結兩組,分析兩組常規超聲與超聲造影的不同特點并作統計學分析。結果良性淋巴結組18個,惡性淋巴結組24個,與病理結果對比后可知,相較于常規超聲,超聲造影對良性及惡性淋巴結診斷的符合率更高;良、惡性淋巴結經超聲造影診斷的特異度為91.7%,敏感度為88.9%,診斷準確性為92.9%,而常規超聲診斷三項指標分別為78.3%、68.42%和73.8%;常規超聲檢查和超聲造影檢查對淋巴結診斷ROC曲線下面積分別為0.73和0.90,證實了超聲造影檢查診斷的準確性要優于常規超聲檢查(P<0.05),其差異具有統計學意義。結論超聲造影能將彩色多普勒超聲檢查診斷中的假陽性與假陰性病例進行糾正,相較于常規超聲,采取超聲造影技術,能顯著提高對淋巴結良惡性的診斷準確性,具有重要意義,值得臨床進一步推廣使用。
超聲造影;常規超聲;良惡性淋巴結;鑒別診斷;臨床應用
近年來,隨著人們生活方式的改變,許多疾病的發生率開始呈逐年上升趨勢,其中,淋巴結已經成為臨床較為常見的疾病之一,對淋巴結良惡性進行準確鑒別診斷,在臨床上具有重要意義[1]。以往大多采取高頻二維超聲、彩色多普勒超聲與能量多普勒超聲進行鑒別診斷良惡性淋巴結,但具有一定局限性,易出現誤差[2]。近年來,隨著造影劑的巨大進展,超聲造影技術也進一步提升。本次研究中,主要探討經靜脈注射第二代超聲造影劑,行灰階諧波造影成像,對淋巴結的灌注情況進行觀察、分析,從而對淋巴結良惡性進行較準確的鑒別判斷,降低誤差率,報道如下。
1 資料與方法
1.1 一般資料
采取超聲造影技術,對2012年10月—2014年5月間,19例患者,42個淺表性淋巴結微血管分布進行分析,其中男性11例,女性8例,年齡19~64歲,平均年齡(41.6±3.9)歲,淋巴結長徑為13~51 mm,厚徑4~18 mm。所有患者均行彩超檢查及超聲造影,均穿刺或手術治療,標本病理活檢。
1.2 儀器與方法
1.2.1 儀器使用Philips iu22彩色多普勒超聲診斷儀,L12-5型線陣探頭,采用實時灰階反相脈沖,諧波顯像技術(Philips公司)。
1.2.2 造影劑超聲造影劑為SonoVue(意大利Bracco公司生產),使用前用5mL0.9%氯化鈉注射液溶解造影劑凍干粉,震蕩至少30s,配置成六氟化硫微泡混懸液。
1.2.3 掃查方法檢測時,患者取平臥位,先使用二維超聲檢查,對邊界、縱橫比、淋巴門、內部回聲是否出現缺失進行觀察,在淋巴結的最大縱切面上,對橫徑、縱徑進行測量。隨后再采取彩色多普勒超聲檢查,從而判斷淋巴結中的血管分布狀況。隨后啟用CPS超聲造影模式,焦點置于淋巴結深測水平,將機械指數MI設定為0.06,以20G套管針穿刺肘正中靜脈,快速團注2.4 mL造影劑乳狀溶液,緊隨用5 mL0.9%氯化鈉注射液快速沖管。造影劑開始注射時即開始計時,并錄像存儲大于3 min。待超聲造影檢查后,對造影錄像進行回放,隨后將硬盤中所存儲的動態造影圖像進行準確分析,從而對病灶灌注情況進行評估。造影過程中確保圖像的顯示深度、焦點位置和MI的恒定,并囑患者盡量平靜呼吸,保持體位,避免移動和吞咽。CEUS前均由患者簽署知情同意書。
1.3 診斷依據及其標準
對病例淋巴結行穿刺或手術切除,送病理檢查,根據檢查結果,作為超聲造影及常規超聲所得診斷結果評定的金標準。
淋巴結中的彩色多普勒血管分布可區分為無血流型與淋巴門型血流(中央淋巴結門內側血流信號和發出放射狀分支)、周邊型血流(在血流信號中同時顯示周邊型與淋巴門型血流)。邊緣不規則、淋巴結縱橫比<2、淋巴門移位或缺失,內部回聲減低、分布不均勻是對惡性淋巴結進行二維超聲診斷的標準。具備以上二維惡性征象、淋巴門型1種,或者具有2種以上二維惡性征象淋巴結,則可診斷為惡性淋巴結[3]。
淋巴結造影增強掃查后,其表現類型主要區分為4型,I型為均勻增強型,其表現為整個淋巴結呈明顯增強,且較為均勻;II型為淋巴門呈不均勻增強,具有實質性的明顯增強,行灌注較為均勻,可于中央高回聲淋巴門中,未見無灌注區、不規則性低;III型則顯示實質呈不均勻增強型,顯著增強實質,經檢查有無灌注區、局灶性低;IV型為微弱增強型,淋巴結呈微弱增強狀態,可實現不均勻灌注或均勻灌注。經造影技術檢測,其造影表現為I、II型,則可以判斷為良性淋巴結,若經造影檢查后,呈IV和III則可判斷為淋巴結惡性[3]。

表1 42例淋巴結的彩色多普勒超聲及造影增強表現(個)
1.4 統計學分析
采取SPSS 19.0軟件對研究所得數據進行統計學分析,計數資料以率(%)表示,以χ2檢驗進行構成比的比較,利用ROC曲線進行診斷實驗的比較檢驗水準為0.05.。
2 結果
其中,反應增生性淋巴結18個,為良性組,其主要位置于腋下3個,頸部10例,腹股溝5個;轉移性淋巴結24個,為惡性組,其中來源于甲狀腺癌7個,肺癌12個,乳腺癌5個,其位置于腋下6個,頸部14個,腹股溝4個。
2.1 常規超聲檢查結果
與病理檢查所得結果對比,在常規超聲診斷中,良性組中準確診斷13例,誤診5例,其診斷符合率為72.2%(13/18),惡性組中準確診斷18例,誤診6例,診斷符合率為75%(18/24)。兩組診斷符合率比較,無顯著統計學差異(χ2=0.02,P>0.05)。見表1。
2.2 超聲造影結果
在良性組中,超聲造影診斷為I型11例,II型3例,III型3例,IV型1例,相較于病理結果,誤診2例為惡性,其診斷符合率為88.9%(16/18);惡性組中,I型0例,II型4例,III型18例,IV型2例,相較于病理結果,誤診2例,其診斷符合率為91.7%(22/24)。兩組診斷符合率比較,無顯著統計學差異(χ2=0.05,P>0.05)見表1。
2.3 常規超聲及超聲造影檢查與病理診斷結果對比分析
超聲診斷淋巴結良惡性診斷敏感度為68.42%,特異度為78.3%,其診斷準確性為73.8%,見表2。常規超聲檢查與病理診斷結果差異具有統計學意義(χ2=7.45,P<0.05),ROC曲線下面積為0.73。超聲造影的診斷靈敏度為88.9%,特異度為91.7%,診斷準確性為92.9%,見表3。超聲造影檢查與病理診斷結果差異具有統計學意義(χ2= 24.0645,P<0.01),ROC曲線下面積為0.90。由曲線下的面積比較可知,超聲造影檢查診斷的準確性優于常規超聲檢查,差異具有統計學意義(t=5.23,P<0.05),結果見圖1。

表2 常規超聲檢查與病理診斷結果對比(個)
3 討論
淺表淋巴結在臨床上較為常見,因結核、炎癥及惡性腫瘤均可引發。采取超聲診斷,對淋巴結進行良惡性的鑒別具有積極意義。根據相關研究顯示[4],采取第二代超聲造影,并使用低機械指數灰階諧波顯像技術,能對淋巴結病變的各種診斷征象,起到顯著的診斷效果。組織學類型不同,在淋巴結疾病中,也會出現增強模式上的差異。在本次研究中,采取第二代超聲造影劑進行淋巴結灌注成像。良性淋巴結腫大或炎性淋巴結是由1支或2支淋巴門動脈進行供血,淋巴門的微動脈呈逐步分支,直至皮質,靜脈供血在副皮質區后微靜脈處,呈逐級匯合。超聲造影,大部分在淋巴門開始加強,據Rubaltelli等研究結果顯示[7],有93.3%的良性淋巴結表現此類增強,但本研究中61.1%(11/18)的良性淋巴結表現為此類增強,另有16.7%(3/18)的良性淋巴結表現為實質性均勻增強,在中央高回聲淋巴門中,可顯示無灌注區、不規則形,可能和淋巴結內脂肪浸潤,引發淋巴組織出現移動。
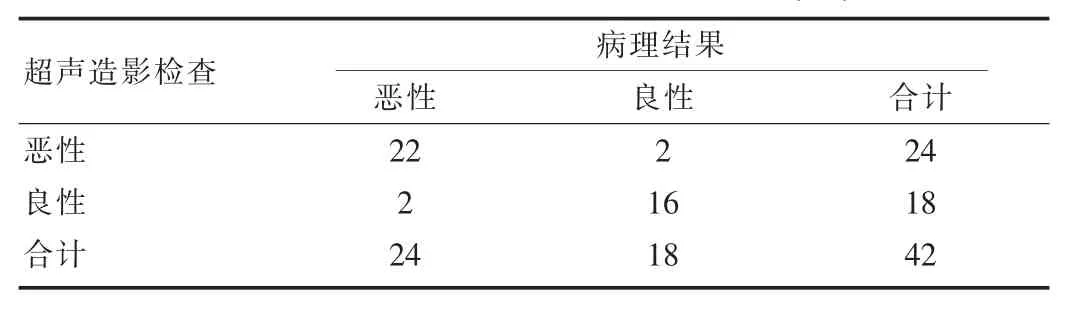
表3 超聲造影檢查和病理診斷結果對比(個)
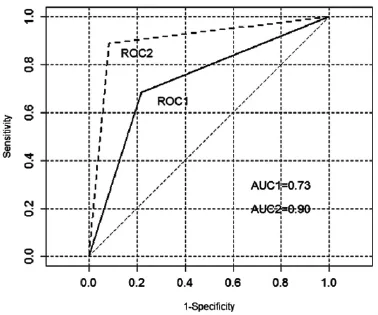
圖1 常規超聲檢查和超聲造影檢查對淋巴結診斷結果ROC曲線比較
相較于正常淋巴結實質,發生淋巴結轉移的血管較少,且轉移性淋巴結會常發現有血管完全壞死區域,在超聲造影中,呈明顯的局部灌注缺損區域,導致灌注缺乏,或者灌注下降,因大范圍融合區壞死、腫瘤浸潤,對整個淋巴結構成影響。轉移性淋巴結腫瘤組織中,包膜下竇和輸入淋巴管為先入侵包膜組織,繼而對髓竇與小梁旁竇構成破壞,逐漸至淋巴結實質內入侵,可在淋巴結實質中,形成團塊,且大小不一,正常的周圍淋巴組織與其混合,會誘導腫瘤血管迂回,造影大多呈周邊逐漸加強,其分布不均,在造影中顯示不同程度的無灌注區與低灌注區。在Rubaltelli等報道中顯示,有78%轉移性淋巴結呈這類增強表現,低灌注區是腫瘤組織,而無灌注區則是壞死組織。本文研究結果顯示,75%(18/24)的轉移性淋巴結為此類增強。同時,相較于病理結果,誤診2例,病理顯示為淋巴結包膜下和邊緣竇小的浸潤灶,淋巴門內有脂肪組織浸潤,病理檢查可見,3~4 mm淋巴結內有腫瘤轉移灶,而造影診斷微轉移灶仍較困難。
本次研究主要通過對淋巴結的血流分布特點進行分析,來鑒別反應增生性淋巴結和轉移性淋巴結。經相關研究顯示,良性淋巴結的血管中,其空間結構無變化,且血流以規則狀態分布。炎癥會致使血管呈擴張性,血流量提高,其主要集中于淋巴門,且易于在沿途中產生放射狀分支,對皮質構成影響。惡性淋巴結在血流信息上,呈淋巴結內有點條狀血流信號,且粗細不均,且多置于周邊,行走較為紊亂。
經本研究顯示,對良惡性淋巴結病變采取超聲造影檢查,其診斷特異性與準確性顯著優于行二維及彩色多普勒超聲檢查,為淋巴結良惡性的臨床診斷提供了準確依據。二者結合運用,更具有顯著臨床意義。
[1]李江萍,冀鴻濤,朱強,等.頭頸部淋巴結病變超聲造影時間-強度曲線的分析[J].首都醫科大學學報,2014(2):184-188.
[2]李靜怡,韓峰,鄭瑋,等.經靜脈與經皮超聲造影鑒別診斷兔腋窩淋巴結良惡性[J].中國醫學影像技術,2011,27(6):1111-1115.
[3]戴九龍.淋巴疾病超聲診斷[M].北京:人民衛生出版社.2011.
[4]肖雁冰,趙敏,高毅,等.L-S靶向超聲造影微泡淋巴結造影的實驗研究[J].中國超聲醫學雜志,2011,27(9):773-776.
[5]曲恩澤,戴志飛,王淑敏,等.自制超聲/熒光雙功能造影劑在兔正常淋巴結中的顯像[J].中國醫學科學院學報,2013,35(4):411-415.
[6]賈瑩,于曉玲,梁萍,等.超聲引導下125I粒子植入治療腹膜后轉移性淋巴結[J].中國醫療設備,2013(12):24-27.
[7]劉健,曾凌青,趙小波,等.經皮超聲造影鑒別診斷乳腺癌及乳腺炎引起的腋窩淋巴結增大的價值[J].中國醫學影像學雜志,2013,21(9):662-665.
[8]張宇,石芳,李詩敏,等.兔VX2舌癌轉移淋巴結經靜脈超聲造影實驗研究[J].中華耳鼻咽喉頭頸外科雜志,2012,47(6):503-506.
[9]張丹丹,程文,韓雪,等.經皮超聲造影檢測兔VX2乳腺癌前哨淋巴結的引流路徑[J].中國超聲醫學雜志,2013,29(6):549-552.
R733.4
A
1672-5654(2014)10(b)-0184-03
2014-07-23)
盧平平(1980-),女,山西長治人,本科,中級,主要研究超聲造影與淋巴結。