胰島素治療腦外傷繼發性高血糖癥的臨床效果分析
黃 挺
(寧波明州醫院,浙江 寧波 315100)
腦外傷繼發性高血糖癥為一種應激反應,在患者機體糖清除率低于糖的生成率時,易產生應激性高血糖[1]。主要由于急性交感腎上腺髓質反應,在應激時兒茶酚胺與腎上腺素可迅速升高,同時釋放入血,引起腦供養不足和高血糖。控制血糖含量為其重要治療途徑,然而胰島素應用效果仍存在一定的爭議。本文對收治于本院的52例采用胰島素治療的腦外傷繼發性高血糖癥的患者進行研究,現報道如下。
一、一般資料和方法
(一)一般資料。
收集本院2012年3月-2013年4月收治的52例腦外傷繼發性高血糖癥患者的臨床資料回顧性分析。52例患者全部經CT檢查明確診斷為腦外傷。納入標準:7d內明確腦外傷史;發病6h內就診;住院超過21d;傷前傷后累積超過120min未進食。排除標準:合并其他部位嚴重損傷;既往糖尿病史、嚴重心肺腎疾病史及入院前使用過糖皮質激素及含糖藥物治療者。男/女為30/22,患者的平均年齡(37.8±11.2)歲,平均致傷時間(6.3±2.3)h,入院時GCS評分47例為8分以上,5例為8分及以下。損傷類型:17例腦震蕩,10例腦挫裂傷合并顱內血腫,9例腦挫裂傷,7例顱內血腫,6例顱骨骨折,3例蛛網膜下腔出血。
(二)方法。
在患者入院時和傷后各個時段每天進行空腹血糖值的測定,傷后時段包括傷后1-4d、7d、10d和14d,并將測定的空腹血糖值作為診斷高血糖與胰島素應用和劑量調整的依據。如患者的血糖濃度>14mmol/L,則應用小劑量胰島素,50U胰島素加入500mL生理鹽水中,1mL/min的滴速持續緩慢靜滴(可應用電腦微量注射泵,將速度保持在1-2U/h)。如患者的血糖濃度≤14mmol/L,則應將胰島素加入5%葡萄糖之中行靜脈滴注,胰島素和葡萄糖配置的比例為1U:3-4g,滴注速度1-2U/h,每小時降糖3.3-5.6mmol/L最佳。使用胰島素的期間需行末梢血糖監測:GCS評分>8分者每8h-12h測定一次,GCS評分≤8分者每2h-4h測定一次,對于病情與血糖值不穩定患者應縮短監測時間,每0.5h-1h測定一次,注意應采血之后方可用藥。監測要持續到患者停用胰島素,并且清晨空腹靜脈血糖測定值連續2次均為正常為止。治療過程中應密切觀察,一旦患者出現胰島素副反應應及時采取相應處理措施。
(三)觀察指標。
在治療前、后均進行急性生理及慢性健康(APACHEⅡ)評分,格拉斯哥昏迷量表(GCS)評分,創傷嚴重程度(ISS)評分。在治療前、后取患者空腹靜脈血應用全自動生化分析儀與ELISA試劑盒進行血清的檢測,包括超敏C反應蛋白(hs-CRP)、腫瘤壞死因子α(TNF-α)、白介素-6(IL-6)和白介素-10的含量。
(四)統計學方法。
數據經SPSS 18.0處理分析,計量資料以均數±標準差表示,組間比較應用t檢驗,數據差異以P<0.05為有統計學意義。
二、結 果
(一)患者預后與感染情況。
12例患者因感染而恢復較差,占23.1%,38例恢復良好,占73.1%,2例患者由于病情危重死亡,病死率為3.8%。
(二)患者治療前后血清炎性因子含量比較。
治療后,患者的hs-CRP、TNF-α及IL-6含量均較治療前明顯升高(P<0.05),血清IL-10的含量明顯降低(P<0.05)(見表1)。
(三)患者治療前后各項機體機體評分比較。
治療后GCS評分顯著高于治療前(P<0.05)。患者治療后的ISS評分與APACHEⅡ評分顯著低于治療前(P<0.05)(見表2)。
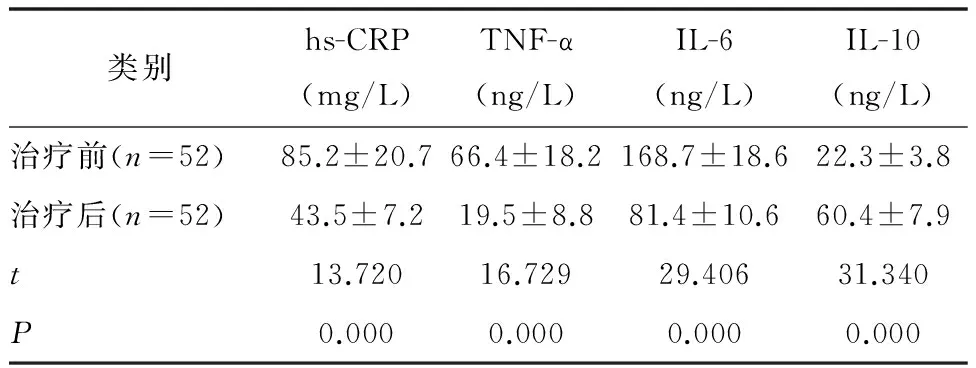
表1 患者治療前后血清炎性因子情況
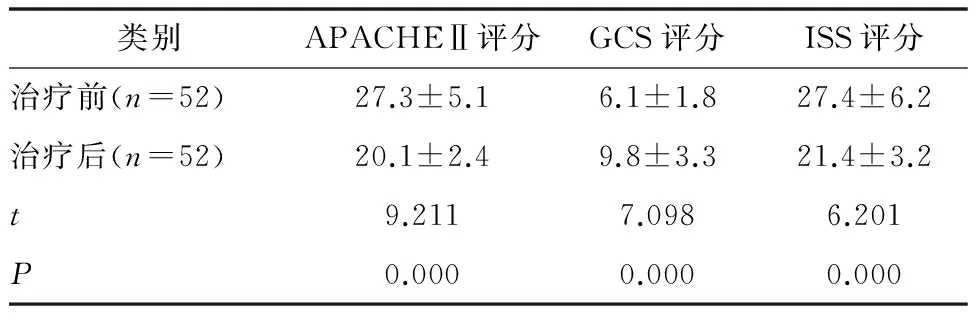
表2 患者治療前后的各項機體評分情況
三、討 論
腦外傷繼發性高血糖患者的預后通常較差,因此,在臨床治療過程中應對患者進行盡早的血糖監測,并及時予以早期處理措施。方裕民等[2]研究證實,參與應激性高血糖主要包括3個因素,其中抗調節激素于應激狀態之下時,患者的下丘腦、垂體與腎上脈軸過度興奮,導致胰高血糖素及兒茶酚胺等促分解激素分泌過多,而導致胰島素分泌過少,胰高血糖素與胰島素比例失調,導致糖異生增加且糖生產率增加。
本組結果顯示52例患者經胰島素治療之后,12例患者因出現感染而恢復較差,38例恢復良好,僅2例患者由于病情危重死亡,感染率與死亡率明顯低于與未使用胰島素的報道數據,可能經應用胰島素治療可及時有效的控制患者血糖水平,從而降低患者的感染率與病死率。另外,治療后各項機體評分結果均明顯優于治療前,其中GCS代表了患者意識障礙程度,ISS為患者損傷嚴重程度,APACHEⅡ為患者機體生理健康程度,說明采用胰島素治療可有效改善患者的生理損傷,同時可明顯緩解患者神經損傷。分析其與胰島素治療在較短的時間之內可有效控制血糖值,及有利于控制時間窗并及時中斷高血糖誘導繼發性腦損傷相關。另外,本組研究中,52例患者治療后血清炎性因子IL-10水平明顯高于治療前,治療后的促炎因子hs-CRP、TNF-α與IL-6明顯低于治療前。說明經調節患者血糖水平,可有效平衡患者促炎因子和抗炎因子,機制可能與IL-10這種多功能負性調節因子所具有的下調炎癥反應及拮抗炎性介質作用相關。
綜上所述,腦外傷繼發性高血糖癥患者采用胰島素治療可有效控制患者血糖含量與炎性反應,達到減少感染率和病死率的目的,有利于改善患者預后,具有重要意義。
[1]朱光耀.胰島素強化治療顱腦外傷后高血糖的應用價值[J].中華內分泌外科雜志,2014,8(1):64-67.
[2]方裕民,蔡 菁.重癥顱腦外傷患者血糖控制對腦氧代謝的影響[J].中華急診醫學雜志,2013,22(2):199-202.

