吲哚菁綠血管造影在脊髓血管網狀細胞瘤手術中的應用
牛建星 李學真 杜長生 唐 紅 胡俊峰 王建禎*
吲哚菁綠血管造影在脊髓血管網狀細胞瘤手術中的應用
牛建星① 李學真② 杜長生① 唐 紅① 胡俊峰① 王建禎①*

目的:探討吲哚菁綠血管造影在脊髓血管網狀細胞瘤顯微外科手術中的應用價值。方法:回顧性分析25例顯微外科手術治療脊髓血管網狀細胞瘤患者的臨床資料,手術過程中應用吲哚菁綠血管造影,確定腫瘤供血動脈及引流靜脈。手術切除腫瘤后再次進行熒光造影評價手術切除范圍及觀察脊髓正常血管。結果:25例患者均在手術過程中應用熒光造影,顯微鏡下均全切腫瘤。術后神經癥狀明顯改善21例,無變化3例,加重1例(1周后恢復),無死亡病例。結論:術中應用吲哚菁綠血管造影對脊髓血管網狀細胞瘤有明確的應用價值,可以明確腫瘤位置、腫瘤供血動脈及引流靜脈,有助于制定手術方案,準確處理供血動脈及引流靜脈,減少手術出血及對脊髓損傷程度,提高手術成功率。
吲哚菁綠;血管造影;脊髓;血管網狀細胞瘤
[First-author’s address]Department of Neurosurgery, The General Hospital of Chinese People’s Armed Police Forces, Beijing 100039, China.
脊髓血管網狀細胞瘤是發生于脊髓高度富含血管的良性腫瘤,約占髓內腫瘤的1%~7%,手術全切腫瘤是目前唯一根治的方法。但由于腫瘤血供豐富,且術中難以辨認供血動脈及引流靜脈,甚至對于腫瘤及其血管完全位于髓內的腫瘤定位也非常困難,給手術全切及術中出血控制帶來了很大難度。同時術中在未完全處理好主要供血動脈時貿然切斷引流靜脈,可能引起嚴重的脊髓腫脹,導致不可逆的脊髓功能障礙,尤其是高頸段脊髓,術后極易引起水腫或損傷,導致呼吸、循環障礙及四肢癱瘓的手術風險。因此,對于脊髓血管網狀細胞瘤的顯微外科手術治療,不僅需要嫻熟、穩準及精確的顯微外科手術技巧,而且術中能夠準確判斷腫瘤的供血動脈及引流靜脈的能力也至關重要。隨著神經影像學和顯微外科技術的飛速發展,術中吲哚菁綠熒光血管造影因其操作性強、能夠提供實時和動態的血流信息等優點,開始應用于神經外科術中對血流信息的監測。
1 資料與方法
1.1 一般資料
選取2008年10月至2013年10月在武警總醫院治療的脊髓血管網狀細胞瘤患者25例,其中男性18例,女性7例;年齡21~67歲,平均年齡39.6歲。病程2個月至4年,平均15個月。腫瘤位于頸段12例、胸段8例、腰骶段2例,多發病例3例,病灶最多為3個。首發癥狀為肢體無力9例、疼痛8例、感覺障礙7例、蛛網膜下出血1例。其中頸髓血管網狀細胞瘤中單純頸部疼痛5例、頸部疼痛伴一側上肢放射性疼痛3例。所有患者均行磁共振成像(magnetic resonance imaging,MRI)檢查,并行Gd-DTPA增強掃描,脊髓血管網狀細胞瘤在T1WI呈等或低信號,T2WI呈等或高信號,水抑制像(T2F1air)可顯示受累脊髓的范圍,病變周圍空洞及囊性部分均呈稍低信號,部分病灶周圍可見多個流空斷面,增強掃描腫瘤結節或實性腫瘤均呈明顯均勻強化,邊界清楚。23例患者病灶上下均有不同程度的脊髓空洞形成,3例患者術前行脊髓數字減影血管造影(digital substraction angiography,DSA)檢查,其中1例為延頸段,2例為長度>3 cm的巨大血管網狀細胞瘤。具體表現為:腫瘤在動脈早期即表現均勻染色呈團塊狀,持續至靜脈期可見明確的供血動脈及引流靜脈,腫瘤可見明顯的染色叢。
1.2 手術方法
術前詳細詢問患者有無吲哚菁綠、碘劑及其他嚴重過敏史,必要時可進行吲哚菁綠過敏試驗,并簽署術中應用吲哚菁綠熒光造影同意書。術前根據MRI定位腫瘤節段,并在X射線下亞甲藍注射棘突精確定位;術中暴露腫瘤后應用熒光造影判斷供血動脈及引流靜脈,造影劑選用吲哚菁綠,根據熒光造影結果判定供血動脈,仔細辨認腫瘤邊界,從一側開始采用低功率雙極電凝游離瘤體,邊游離邊切斷供血動脈,注意勿損傷大的靜脈血管,同時避免過度騷擾脊髓。分離過程中瘤體出血可輕柔壓迫止血,切斷供血動脈后再切斷引流靜脈,完整切除腫瘤,不可分塊切除,否則可造成腫瘤斷面滲血甚至大出血。切除腫瘤后再次熒光造影,觀察有無腫瘤殘留及脊髓正常血管,如特殊情況下仍有腫瘤殘留,可繼續手術切除剩余腫瘤,切除后再次熒光造影,直至切除滿意。
1.3 熒光造影方法
應用具有熒光造影功能的Pentero德國Carl Zeiss手術顯微鏡(同時應安裝熒光造影程序軟件),造影劑選用注射用吲哚菁綠(25 mg,丹東醫創藥業有限責任公司)。造影之前,需將顯微鏡對準造影區域,調整放大倍數及焦距至理想狀態,切換熒光血管造影模式。調配吲哚菁綠造影劑(注射用吲哚菁綠0.2~0.5 mg/ kg溶于附帶的滅菌注射用水2 ml中,需完全溶解,成人常規劑量為25 mg/次),通過肘正中靜脈或中心靜脈導管快速注入,約7~10 s后顯微鏡監視器開始出現血管造影圖像并自動錄制,整個造影圖像分為動脈期、毛細血管期和靜脈期。造影劑熒光隨時間逐漸衰減,持續時間不等,造影圖像可在顯示器上反復播放。兩次血管造影間隔時間應>15 min。
1.4 術后輔助治療及隨訪評價
患者術后常規應用激素沖擊治療及康復鍛煉,術前、術后神經功能評價采用McCormick脊髓功能狀態分級。出院后進行門診或電話、網絡隨診,隨訪時間為3-60個月,平均28個月。
2 結果
25例脊髓血管網狀細胞瘤經顯微外科手術全部切除,其中3例多發患者通過分次手術切除亦達到全切,所有病例均經病理證實為血管網狀細胞瘤,無手術死亡病例。腫瘤手術切除前,所有患者均進行了吲哚菁綠熒光造影,根據熒光造影判斷腫瘤的供血動脈及引流靜脈,腫瘤切除后再次熒光造影,觀察有無腫瘤殘留及脊髓正常血管。
McCormick脊髓功能狀態分級標準。術后1周與術前相比較:運動及感覺障礙明顯緩解21例、無明顯變化3例(其中術前Ⅰ級2例、Ⅱ級1例),加重1例(術前為Ⅲ級),1個月內恢復。隨訪期內未見腫瘤復發(見表1)。
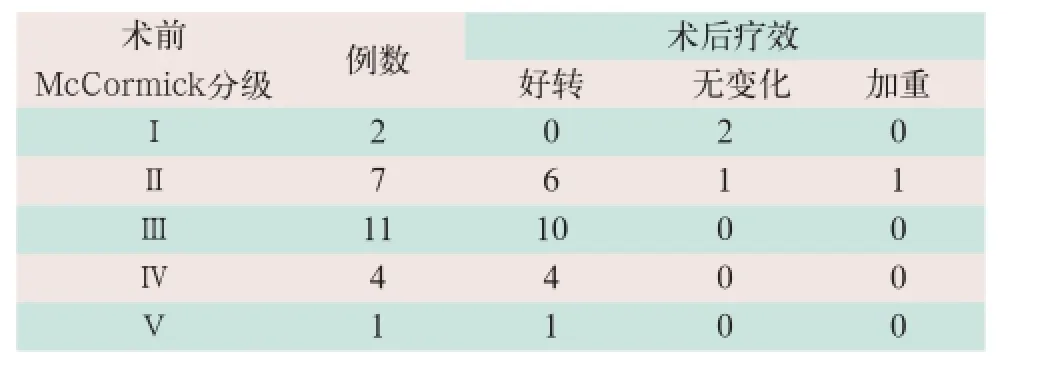
表1 脊髓血管網狀細胞瘤患者術前McCormick脊髓功能狀態分級與術后1周對比(例)
3 討論
脊髓血管網狀細胞瘤又稱血管母細胞瘤,為良性腫瘤,起源于中胚葉細胞的胚胎殘余組織,為脊髓內真性血管性腫瘤,好發于30~40歲的青壯年,部分有家族史。顱內血管網狀細胞瘤較脊髓血管網狀細胞瘤多見,而脊髓血管網狀細胞瘤大多為實性腫瘤,且伴有不同程度的脊髓水腫及脊髓中央管擴張,約占脊髓腫瘤的1%~7%[1-3]。
脊髓血管網狀細胞瘤通過顯微外科手術可以達到全切,從而治愈該病。但腫瘤導致的脊髓功能障礙卻常難以完全恢復,患者脊髓功能恢復與術前脊髓功能障礙程度呈負相關,即術前脊髓癥狀越嚴重,術后恢復越差[4]。在臨床中發現,術前脊髓功能障礙程度越嚴重,持續時間越長,術后恢復也越差,因此對脊髓血管網狀細胞瘤的早期診斷和治療對于患者脊髓功能恢復至關重要。手術成功需要嫻熟、精湛的手術技巧作為保證,術中準確的辨認腫瘤的供血動脈及引流靜脈則是手術成功的關鍵,需要非常準確的判斷血管是匯入靜脈叢的引流靜脈還是來源于脊髓前、后動脈的供血動脈。錯誤離斷脊髓正常的供血動脈將引起嚴重的脊髓缺血,從而導致嚴重的脊髓功能障礙;過早離斷腫瘤引流靜脈可能導致嚴重的脊髓水腫,甚至引起嚴重的脊髓梗死,因此術中對于腫瘤供血動脈及引流靜脈的評估非常重要[5]。
MRI是診斷脊髓血管網狀細胞首選的最有價值的診斷方法,對于定位和定性診斷具有非常重要的意義。對MRI表現不典型難以確診的患者,需要與脊髓其他血管性疾病鑒別時,脊髓血管造影顯得尤為重要。脊髓血管網狀細胞瘤在脊髓血管造影中的表現為:腫瘤在動脈早期即出現均勻染色,呈團塊狀,持續至靜脈期,可見明確的腫瘤染色。脊髓血管造影不僅能幫助確診,同時非常精確地判定供血動脈及引流靜脈,尤其是對于腫瘤體積較大的可以考慮術前栓塞,減少手術出血,降低手術風險[6]。雖然脊髓血管造影是診斷脊髓血管性疾病的金標準,但其提供的影像缺乏實時、動態性血流信息,難以表現腫瘤及血管的形態學特征,同時對于設備的要求、有創性及射線輻射等導致的可操作性差的缺點很少被應用于脊髓疾病手術過程中。由于脊髓血管造影及栓塞有可能引起正常的脊髓血管痙攣甚至閉塞,導致由脊髓缺血引發的嚴重的神經功能缺損,且由于術中吲哚菁綠熒光造影在神經外科手術中的廣泛應用,術前的脊髓血管造影及栓塞均非必需[7]。
吲哚菁綠是一種三碳氰染料,最大吸收波長為805 nm,最大熒光波長為835 nm,受近紅外光激發產生熒光效應,其親水性好,不易透過血腦屏障,半衰期短,熒光性能好,非常適宜人體術中造影使用。吲哚菁綠最早于1956年經美國食品和藥品監督管理局授權用于心臟和肝臟,然后用于眼底造影。熒光造影技術最早由Feindel在1967年提出將吲哚菁綠血管造影技術應用于神經外科顱內血管造影,Raabb等[8]首次將吲哚菁綠血管造影與錄影技術結合起來輔助手術,并相繼報道將整合吲哚菁綠熒光造影的手術顯微鏡應用于顱內動脈瘤夾閉手術過程中,術中吲哚菁綠熒光造影可以幫助術者及時調整動脈瘤夾,有效避免瘤頸夾閉不全,更好保護載瘤動脈及穿支血管[9-11]。隨著這一技術與手術顯微鏡的結合,熒光造影廣泛用于臨床,其具有簡便實用,能夠提供實時血流信息,影像清晰、可操作性強以及無放射性等特點,逐漸成為術中評價血流的監測手段。
近10年來,在顱內和脊髓血管性疾病的治療中,已有大量的文獻報道通過吲哚菁綠血管造影術中的應用經驗來研究其實用價值。國內文獻報道,該技術被應用于顱內動脈瘤夾閉、顱內動靜脈畸形切除、顱內外血管搭橋和動靜脈瘺手術中,還有報道應用于腦腫瘤手術過程中,用來實時動態觀察瘤內和瘤周血管的血流情況。在脊髓血管網狀細胞瘤顯微外科手術中,早期切斷腫瘤主要供血動脈,避免術中難以控制的出血,同時避免誤傷引流靜脈引起脊髓腫脹,確保手術成功。對于腫瘤完全位于髓內,脊髓表面無腫瘤痕跡時,采用熒光造影可以確定瘤體位置及供血動脈,避免盲目切開對脊髓造成損傷,熒光造影的優點還體現在腫瘤切除后,再次熒光造影顯示腫瘤的切除范圍是否有殘留[12]。本研究患者術中全部應用吲哚菁綠熒光造影,且圖像清晰,分辨率高,清楚顯示腫瘤形態、供血動脈及引流靜脈(如圖1A、圖1B所示),及時幫助術者確定腫瘤位置、供血動脈及引流靜脈。腫瘤切除術后再次熒光造影顯示腫瘤無殘留,脊髓血管顯影正常(如圖1C所示)。

圖1 脊髓血管網狀細胞瘤顯微鏡下熒光造影圖像
吲哚菁綠熒光造影與手術顯微鏡的整合,不但不會影響顯微手術操作,而且可以快速、實時判斷血管情況,并根據造影結果及時調整手術方案,有很強的時效性;同時具有很高的影像空間分辨率,可顯示直徑0.5 mm以下的血管,DSA無法顯示的微細血管可以在吲哚菁綠熒光造影后顯示。但其在手術操作中也有一定的局限性,錄制的造影影像只能局限于顯微鏡的視野內,且只能顯示直接暴露的血管。因此,在脊髓血管網狀細胞瘤的顯微手術中,因吲哚菁綠熒光造影只能顯示顯微鏡視野內的腫瘤的形態及外周直接暴露的血管,而不能反映腫瘤內的血管情況,術中熒光造影前需保持術野干凈、整潔,以確保術野內無相關遮擋物。
吲哚菁綠熒光造影在脊髓血管網狀細胞瘤術中用于確定腫瘤的供血動脈及引流靜脈,從而指導術者準確處理供血動脈及引流靜脈,避免了術中難以控制的出血及嚴重脊髓腫脹的發生。手術切除腫瘤后,可再次進行熒光造影,評價手術切除范圍及脊髓正常血管。根據造影結果,必要時可繼續切除殘余腫瘤,從而提高手術全切成功率,避免術后腫瘤復發。
[1]Oppenlander ME,Spetzler RF.Advances in spinal hemangioblastoma surgery[J].World Neurosurg,2010,74(1):116-117.
[2]李瑞春,惠旭輝,劉翼,等.脊髓髓內血管母細胞瘤的MRI特征[J].臨床放射學雜志,2007,26(12):1189-1191.
[3]Chen CY,Chen PH,Yao MS,et al.MRI of hemangioblastoma in the conus medullaris[J]. Comput Med Imaging Graph,2008,32(1):78-81.
[4]Ushikoshi S,Hida K,Kikuchi Y,et al.Functional prognosis after treatment of spinal dural arteriovenous fistulas[J].Neurol Med Chir(Tokyo),1999,39(3):206-212.
[5]吳曦,曹依群,李強,等.Dyna CT及吲哚菁綠造影在硬脊膜動靜脈瘺手術治療中的應用[J].中華神經外科疾病研究雜志,2012,11(5):404-407.
[6]Biondi A,Ricciardi GK,Faillot T,et al.Hemangioblastomas of the lower spinal region: report of four cases with preoperative embolization and review of the literature[J]. AJNR Am J Neuroradiol,2005,26(4):936-945.
[7]王馬軍,金星火,杜國森,等.脊髓血管母細胞瘤的外科治療[J].浙江實用醫學,2011,16(4):268-269.
[8]Raabe A,Beck J,Gerlach R,et al.Near-infrared indocyanine green video angiography:a new method for intraoperative assessment of vascular flow[J].Neurosurgery,2003,52(1):132-139.
[9]Raabe A,Beck J,Gerlach R,et al.Near-infrared indocyanine green video angiography:a new method for intraoperative assessment of vascular flow[J].Neurosurgery,2003,52(1):132-139.
[10]Raabe A,Nakaji P,Beck J,et al.Prospective evaluation of surgical microscope-integrated intraoperative near-infrared indocyanine green videoangiography during aneurysm surgery[J].J Neurosurg,2005,103(6):982-989.
[11]Raabe A,Beck J,Seifert V.Technique and image quality of intraoperative indocyanine green angiography during aneurysm surgery using surgical microscope integrated near infrared video technology[J].Zentralbl Neurochir,2005,66(1):1-6.
[12]Takagi Y,Kikuta K,Nozaki K,et al.Detection of a residual nidus by surgical microscopeintegrated intraoperative near-infrared indocyanine green videoangiography in a child with a cerebral arteriovenous malformation[J]. J Neurosurg,2007,107(5):416-418.
Utility of intraoperative indocyanine green videoangiography in microsurgery of intrameduallary spinal cord hemangioblastomas/
NIU Jian-xing, LI Xue-zhen, DU Changsheng, et al// China Medical Equipment,2014,11(6):65-68.
Objective:To explore the application value of indocyanine green angiography in spinal cord hemangioblastoma microsurgery operation.Methods:Clinical material of microsurgical treatment and surgical efficacy of 25 cases with spinal cord hemangioblastomas were retrospectively analyzed. In the process of microsurgery, application of indocyanine greenangiography, determine the tumor feeding artery and draining vein. Operation excision again after fluoresce in angiography evaluation operation resection and spinal cord in normal vessels.Results:All patients underwent indocyanine green angiography in the operation process in the application; Total tumor removal was achieved in all the patients. Neurological conditions were improved in 21 patients, remained stable in 3 patients and deteriorated in 1 case (recovery after a week).Conclusion:Application of intraoperative indocyanine green angiography has application value of spinal cord hemangioblastoma, can understand the location of the tumor, the tumor feeding artery and draining vein, conduce to make operation plan, accurate processing of feeding artery and draining vein, decrease operation hemorrhage and the degree of spinalcord injury, improve the success rate of operation.
Indocyanine green; Angiography; Hemangioblastoma; Spinal cord
10.3969/J.ISSN.1672-8270.2014.06.021
1672-8270(2014)06-0065-04
R733.3
A
2013-12-26
①武警總醫院神經腫瘤外科 北京 100039
②北京天壇醫院神經外科 北京 100050
*通訊作者:wangjianzhen200588@163.com
牛建星,男,(1980- ),碩士,主治醫師。武警總醫院神經腫瘤外科,研究方向:神經系統腫瘤的診斷與手術治療。