后路短節(jié)段釘棒系統(tǒng)聯(lián)合環(huán)形植骨于腰椎滑脫癥中的應用
曹治東,蔣電明,田開熙,茍景躍,張曉星
(1.重慶市急救醫(yī)學研究所骨科,重慶 400014;2重慶醫(yī)科大學附屬第一醫(yī)院骨科,重慶 400016)
后路短節(jié)段釘棒系統(tǒng)聯(lián)合環(huán)形植骨于腰椎滑脫癥中的應用
曹治東1,蔣電明2,田開熙1,茍景躍1,張曉星1
(1.重慶市急救醫(yī)學研究所骨科,重慶 400014;2重慶醫(yī)科大學附屬第一醫(yī)院骨科,重慶 400016)
目的探討后路椎間融合(PLIF)聯(lián)合后外側融合(PLF)的植骨融合方法治療腰椎滑脫癥的臨床效果。方法將明確診斷為腰椎滑脫癥的63例患者,行后路單或雙側椎板切除、神經(jīng)根管減壓,清理滑脫間隙,短節(jié)段椎弓根釘棒系統(tǒng)復位、固定,滑脫椎體間融合器(Cage)植骨融合及后外側植骨融合,有椎弓根峽部裂開者行峽部裂開處清理、植骨融合。分別于手術前、術后1周、術后6個月及術后12個月記錄日本骨科協(xié)會(JOA)評分、腰椎前凸角、節(jié)段前凸角、椎間隙高度、滑脫率及并發(fā)癥。結果63例患者均未出現(xiàn)嚴重并發(fā)癥,JOA評分自術后第1周開始均有不同程度增加,隨著康復時間延長,JOA評分逐漸增加,術后JOA評分改善率平均為85.00%,腰椎前凸角、節(jié)段前凸角、椎間隙高度、滑脫率較術前均有顯著好轉。本組患者融合率達95.24%,融合失敗率為4.76%。結論PLIF聯(lián)合PLF的植骨融合方法是治療腰椎滑脫癥的理想方法之一。
腰椎;脊椎滑脫;椎間盤;融合;后外側融合
眾所周知,植骨融合是腰椎滑脫癥手術治療成敗的關鍵,目前報道的融合方法較多,但尚無一種有絕對優(yōu)勢的方法[1-2],比較一致的觀念認為:后路椎間融合(posterior lumbar interbody fusion,PLIF)因同一切口兼具減壓及椎體間融合,在臨床得到更廣泛的應用[3-4]。但目前也有報道認為,PLIF因僅融合前柱及部分中柱,術中損壞的后柱成不穩(wěn)定的因素,常造成手術失敗[5]。本研究自2006年5月始采用PLIF聯(lián)合后外側融合(posterolateral fusion,PLF)植骨融合方法治療腰椎滑脫癥,取得了較為滿意的療效,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料 選擇2006年5月至2013年1月重慶市急救醫(yī)學研究所骨科收治的腰椎滑脫癥患者63例,其中男28例,女35例;年齡36~72歲,平均43歲。63例患者術前均拍攝腰椎正側位、過屈、過伸側位及雙斜位X線片,腰椎滑脫診斷采用Meyerding分級,Ⅰ度滑脫15例,Ⅱ度滑脫43例,Ⅲ度滑脫5例。CT或MRI檢查發(fā)現(xiàn)32例伴有責任節(jié)段椎間盤突出,其中5例顯示髓核脫出,6例伴有明顯黃韌帶鈣化,24例有明顯關節(jié)突增生或側隱窩狹窄。其中L5滑脫32例,L4滑脫21例,其他腰椎節(jié)段滑脫10例。日本骨科協(xié)會(JOA)評分:6~21分,平均9分。
1.2 方法
1.2.1 PLIF術 所用椎體間融合器(Cage)為LINK公司生產(chǎn)的螺紋椎間融合器(threaded fusing cage,TFC)。采用氣管置管復合靜脈全身麻醉,俯臥位,取后正中切口,C臂機定位后在病變節(jié)段上下椎體先打入椎弓根螺釘及提拉釘,然后鑿除下關節(jié)突(根據(jù)減壓及置入TFC需要決定單、雙側),咬除部分上位椎板及下位椎板上緣、上關節(jié)突內側,切除黃韌帶,將神經(jīng)根及硬膜囊周圍的壓迫或粘連徹底解除,充分暴露硬脊膜及神經(jīng)根,將神經(jīng)根和硬膜囊推向對側,切開后縱韌帶,并用髓核鉗掏取髓核及纖維環(huán),用椎間盤刮匙刮除終板軟骨,撐開椎間隙,提拉復位脫位椎體,C臂機確認椎弓釘位置及脫位椎體復位情況,確認滿意后,將自體骨粒填入椎間隙前部,并將其夯實,試模并植入大小適宜的TFC(TFC內預植入椎板減壓時咬除的碎骨塊)。TFC的后緣要求距椎體后緣3mm以上,再次檢查硬脊膜及神經(jīng)根情況,C臂機確認TFC及椎弓根釘?shù)奈恢茫m度加壓椎間隙后置棒固定。
1.2.2 PLF術 PLF使用上海驍博科技發(fā)展有限公司生產(chǎn)的人工異種骨。將橫突及關節(jié)突的外側鑿成魚鱗狀,用人工異種骨骨條嵌緊于橫突基底部與上下位關節(jié)突之間的后外側,所余之空隙以人工異種骨壓碎后填實。
1.2.3 術后處理 術后常規(guī)預防感染及臥床并發(fā)癥,術后48 h內拔引流管,術后第2天開始雙下肢主、被動直腿抬高鍛煉,術后3周開始腰背肌功能鍛煉,術后4周于胸腰支具保護下下床活動,支具保護3個月。
1.2.4 隨訪內容 (1)臨床療效評估:采用JOA評分標準,主要包括主觀癥狀、臨床查體和日常活動功能3方面的評定,最高為29分,最低為0分,分數(shù)越低表明功能障礙越明顯。對手術前、術后1周、術后6個月及術后12個月隨訪結果進行評定。改善率=[(治療后評分-治療前評分)/(29-治療前評分)]×100%。改善率100%時為治愈,改善率大于60%為顯效,25%~60%為有效,<25%為無效。(2)影像學評估:手術前、術后1周、術后6個月及術后12個月X線片,采用腰椎前凸角、節(jié)段前凸角、椎間隙高度、滑脫率為影像學指標,手術前及術后24周攝腰椎過伸過屈側位片評估節(jié)段穩(wěn)定性,綜合評估骨融合情況。融合標準采用美國食品及藥物管理局(FDA)推薦的方法[6]:在Cage中及其周圍見到有連續(xù)的骨小梁形成,或融合節(jié)段過伸過屈位片椎體間角度活動域小于5°作為評判融合的影像學標準;Cage松動、移位、超過50%的Cage終板界面出現(xiàn)厚度大于2mm的透亮帶或過伸過屈位片椎體間角度活動域大于5°均判為融合失敗。影像學評估與臨床癥狀相結合,判為融合者必須在符合影像學標準的同時有臨床癥狀的明顯改善,否則不能判為融合。
1.3 統(tǒng)計學處理 使用SPSS11.5軟件進行統(tǒng)計學分析,采用LSD-t檢驗,以P<0.05為差異有統(tǒng)計學意義。
表1 63例患者手術前、后JOA評分及影像學結果比較(±s)

表1 63例患者手術前、后JOA評分及影像學結果比較(±s)
a:P<0.01,與手術前比較;b:P<0.01,c:P<0.05,與術后1周比較。
檢測時間 平均JOA評分(分) 腰椎前凸角(°) 節(jié)段前凸角(°) 椎間隙高度(mm)手術前9.00±0.32 25.37±3.67 12.72±3.21 5.62±1.32術后1周 15.00±1.02a 35.85±4.48a 30.35±4.28a 9.93±1.81a術后6個月 23.00±0.79ab 33.27±2.13a 31.67±2.91a 8.39±0.95a術后12個月 26.00±1.24ab 32.51±3.93a 32.29±3.91a 7.62±0.89ac
2 結 果
本組患者平均手術時間為63min,術中平均出血量為225 mL,術后平均引流量為64mL,3例患者術中出現(xiàn)硬脊膜撕裂,均行術中撕裂修補,其中2例術后未發(fā)生腦脊液滲漏,1例出現(xiàn)術后腦脊液漏,經(jīng)調整體位、加強引流及預防感染治療,術后5d停止?jié)B漏。63例患者均成功隨訪12個月,2例術后出現(xiàn)下肢麻木加重或肌力下降,經(jīng)約4周治療,1例完全康復,1例遺留下肢麻木,但肌力完全恢復正常。1例術后4周時發(fā)現(xiàn)TFC向后輕度移位,無神經(jīng)損傷癥狀加重,經(jīng)延長臥床時間3周TFC穩(wěn)定,24周時成功融合。63例患者JOA評分自術后第1周開始均有不同程度增加,隨著康復時間延長,JOA評分逐漸增加,術前、術后JOA評分比較差異有統(tǒng)計學意義(P<0.01),術后JOA評分改善率平均為85.00%,治愈及顯效者55例87.30%,有效率為93.65%(59/63)。術后影像學評估發(fā)現(xiàn),腰椎前凸角、節(jié)段前凸角、椎間隙高度、滑脫率較術前均有顯著好轉(P<0.05),本組患者融合率達95.24%,融合失敗3例(4.76%)。63例患者手術前、后JOA評分及影像學、腰椎滑脫率結果比較,見表1、2。
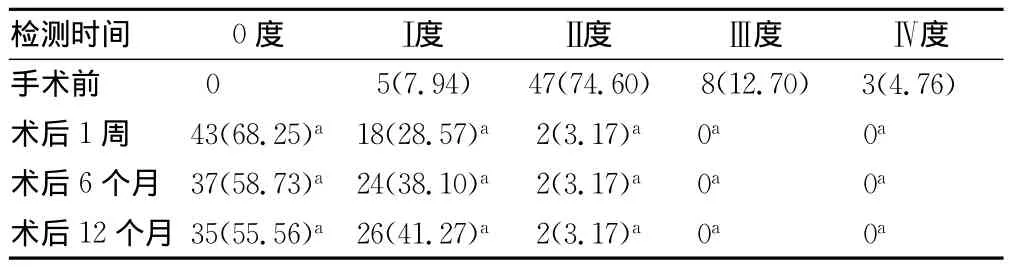
表2 63例患者手術前、后腰椎滑脫情況比較[n(%)]
3 討 論
腰椎滑脫癥通常指某節(jié)椎體相對于下位椎體發(fā)生異常移位,在中國腰椎滑脫癥是骨科的常見病之一。目前將腰椎滑脫癥分成發(fā)育不良性(包括高度發(fā)育不良性及低度發(fā)育不良性)、峽部裂性、退變性、創(chuàng)傷性和病理性等6種。其中又以峽部裂性及退變性多見。臨床上絕大多數(shù)腰椎滑脫癥發(fā)生于L4~L5或L5~S1,其常合并有相應及鄰近椎間盤退變、突出,小關節(jié)突退變、變平,關節(jié)囊韌帶撕裂等。其手術指征:(1)無或有癥狀,滑脫大于50%,處于生長發(fā)育期的青少年;(2)進行性滑脫者;(3)非手術治療無法矯正脊柱畸形和步態(tài)明顯異常者;(4)非手術治療不能緩解疼痛者;(5)下肢出現(xiàn)神經(jīng)癥狀或馬尾神經(jīng)壓迫綜合征者。盡管目前大部分人都認同腰椎滑脫癥理想的手術應該包括受壓神經(jīng)組織的減壓、滑脫椎體的復位及內固定、滑脫椎體與鄰近椎體的融合[7],但仍在以下幾個方面存在爭議。
3.1 是否需要完全復位 腰椎滑脫癥有學者主張行原位固定、植骨融合[8],該研究認為復位反而會增加損傷神經(jīng)根的概率,加重術后癥狀,尤其是病史長,滑脫椎已經(jīng)穩(wěn)定者,故手術的重點應該放在減壓、融合上面。本研究術中發(fā)現(xiàn),腰椎滑脫時緊張、受累的是滑脫椎下一位神經(jīng)根,該神經(jīng)根腫脹、增粗、易激惹,椎體復位后,該神經(jīng)根張力降低,損傷減輕,滑脫椎對應的神經(jīng)根前方是軟組織,會隨著滑脫椎的復位而向后移位,也不會有明顯損傷。通過術后隨訪,術中滑脫復位較好的患者術后并不會出現(xiàn)明顯增加的神經(jīng)根并發(fā)癥。本研究認為,術中復位困難與松解、減壓不夠,特別是椎間隙清理不徹底有關,出現(xiàn)神經(jīng)根損傷可能與神經(jīng)根管松解不夠或者松解、減壓時損傷神經(jīng)根有關。術中滑脫盡量完全復位至少具有以下3方面作用:(1)增加融合面積,特別是Ⅱ、Ⅲ度滑脫尤為重要;(2)恢復腰椎矢狀面生理曲度,減少內固定應力,避免內固定失效;(3)術后患者滿意度更好,通過心理暗示,有利于術后癥狀改善。要做到完全復位,必須先徹底減壓、松解,特別是神經(jīng)根管松解及椎間隙清理十分重要,必要時把下位椎上關節(jié)突全去掉,通過器械一般均能達到滿意復位,術中做好神經(jīng)根保護,牽拉神經(jīng)根不能超過椎管中線。當然,對于病程長,滑脫椎已穩(wěn)定,甚至前方骨贅已連接者,術中通過以上步驟復位仍困難,則不強求復位,通過徹底減壓、原位固定融合也能達到較好癥狀緩解。
3.2 內固定融合與非內固定融合 使用內固定能明顯提高融合率,是目前大家較為一致的觀念,但對于提高的融合率是否能明顯改善臨床癥狀,爭論卻較大,有研究認為,相對于使用內固定不可避免會增加成本及并發(fā)癥的缺陷,其增加的融合率意義不大[9]。但Raley等[10]通過長期臨床隨訪發(fā)現(xiàn)椎弓根釘棒系統(tǒng)可有效提高復位率及融合率,減少假關節(jié)形成,長期預后明顯優(yōu)于非固定組,故其支持內固定融合,并提出內固定融合指征:(1)術前椎間盤高度大于2mm;(2)滑脫出現(xiàn)明顯后凸需要恢復腰椎前凸;(3)滑脫伴有側凸;(4)滑脫節(jié)段異常運動超過5mm;(5)滑脫超過50%;(6)同一節(jié)段行返修減壓、鄰近節(jié)段退變出現(xiàn)滑脫和臨床癥狀。本研究發(fā)現(xiàn),內固定融合具有以下幾方面重要作用:(1)利于復位,特別是Ⅱ度以上的滑脫;(2)內固定通過復位增加融合界面接觸面積、加壓及力學穩(wěn)定性,可提高融合率;(3)滑脫復位恢復了正常的腰骶部負重生物力學,融合可以僅局限于病變的節(jié)段,從而減少融合節(jié)段;(4)滑脫的復位以及腰骶后凸的矯正,可以消除腰椎過度前凸、骨盆傾斜、膝關節(jié)屈曲,從而改善姿態(tài)及步態(tài);(5)滑脫復位后可以恢復椎管的形態(tài)和容積,糾正神經(jīng)孔狹窄,保護神經(jīng)根不被牽拉,有利于神經(jīng)減壓。因此,本研究認為,腰椎內固定已是十分成熟的技術,特別是后路椎弓根釘棒系統(tǒng)已然普及,只要嚴格掌握適應證、提高手術操作技術,內固定的并發(fā)癥是可以控制在可接受的范圍內,本組患者中均未出現(xiàn)嚴重并發(fā)癥,術后隨訪12個月JOA評分及腰椎前凸角、節(jié)段前凸角、椎間隙高度、滑脫率較術前均有顯著好轉,融合率達95.24%。
3.3 單純椎體間融合與360°環(huán)狀融合 因腰椎滑脫常伴有椎間盤退變、椎間隙狹窄,當后路撐開復位恢復腰椎前凸及椎間隙高度后會導致前中柱缺損,所有的載荷都將通過內固定器和橫突旁植骨區(qū),容易引起內固定疲勞、假關節(jié)形成和滑脫加重[11]。椎間支撐植骨可以填補空缺,減少術后發(fā)生復位丟失概率,將會去除后方內固定上的載荷,恢復正常前柱和后柱的共享載荷[12]。經(jīng)PLIF一次手術可同時行減壓及植骨,是較理想的脊柱融合途徑。但隨著臨床經(jīng)驗積累,也有人發(fā)現(xiàn)由于PLIF術式中對關節(jié)突的破壞,導致其原本具有的支撐及抗張力、剪力、扭力等作用減弱或消失,后外側的穩(wěn)定性受到影響[13-14],雖然椎弓根釘棒系統(tǒng)可以在一定時期內維持后方穩(wěn)定,但如果椎體間融合不良則可使內固定承受部分應力,最終導致內固定疲勞甚至斷裂,出現(xiàn)植骨塊或融合器移位、融合率下降,隨著越來越多的研究證實提高融合率就可提高臨床療效,聯(lián)合 PLF的環(huán)狀(360°)融合手術逐漸被大家所接受[15-16]。本研究也證實了其有效性,并減少了PLIF并發(fā)癥。椎間融合并后外側融合增加了椎間的機械強度,因此,作者認為經(jīng)PLIF聯(lián)合PLF治療腰椎滑脫表現(xiàn)出更好地應用前景。
[1]Eliyas JK,Karahalios D.Surgery for degenerative lumbar spine disease[J].Dis Mon,2011,57(10):592-606.
[2]Jones TR,Rao RD.Adult isthmic spondylolisthesis[J].J Am Acad Orthop Surg,2009,17(10):609-617.
[3]Dipaola CP,Molinari RW.Posterior lumbar interbody fusion[J].J AM Acad Orthop Surg,2008,16(3):130-139.
[4]Dhoke P,Goss B,Mehta S,et al.In the era of recombinant BMP,does additional anterior stabilization add value to a posterolateral fusion[J].Evid Based Spine Care,2012,3(4):21-25.
[5]Liu HY,Zhou J,Wang B,et al.Comparison of Toppingoff and posterior lumbar interbody fusion surgery in lumbar degenerative disease:a retrospective study[J].Chin Med J(Engl),2012,125(22):3942-3946.
[6]Patel VC,Park DK,Herkowitz HN.Lateral transpsoas fusion:indications and outcomes[J].Sci World J,2012(2012):893608.
[7]Cordero-Abadía JH,Murillo-Villarino A,Nú?ez-Fernández AI,et al.Traumatic spondyloptosis of L4-L5.A case report and literature review[J].Acta Ortop Mex,2012,26(1):49-52.
[8]Farrokhi MR,Rahmanian A,Masoudi MS.Posterolateral versus posterior interbody fusion in isthmic spondylolisthesis[J].J Neurotrauma,2012,19(5):453-459.
[9]Gong K,Wang Z,Luo Z.Reduction and transforaminal lumbar interbody fusion with posterior fixation versus transsacral cage fusion in situ with posterior fixation in the treatment of Grade 2adult isthmic spondylolisthesis in the lumbosacral spine[J].J Neurosurg Spine,2010,13(3):394-400.
[10]Raley DA,Mobbs RJ.Retrospective computed tomography scan analysis of percutaneously Inserted pedicle screws for posterior transpedicular stabilisation of the thoracic and lumbar spine:accuracy and complication rates[J].Spine,2011,27(5):239-243.
[11]K?nig MA,Boszczyk BM.Limited access surgery for 360degrees in-situ fusion in a dysraphic patient with high-grade spondylolisthesis[J].Eur Spine J,2012,21(3):390-395.
[12]Devkota P,Shrestha SK,Krishnakumar R,et al.Posterior lumbar interbody fusion for the management of spondylolisthesis[J].Nepal Med Coll J,2011,13(1):46-49.
[13]陳志剛,周廣鎰,張烽.PLIF聯(lián)合RF-Ⅱ型椎弓根內固定治療腰椎滑脫癥[J].中國骨與關節(jié)損傷雜志,2009,24(3):273-274.
[14]邱北溟,鄧忠良.微創(chuàng)TLIF技術的臨床應用及進展[J].重慶醫(yī)學雜志,2011,40(11):1118-1120
[15]Lee CS,Hwang CJ,Lee DH,et al.Fusion rates of instrumented lumbar spinal arthrodesis according to surgical approach:a systematic review of randomized trials[J].Clin Orthop Surg,2011,3(1):39-47.
[16]Agabegi SS,F(xiàn)ischgrund JS.Contemporary management of isthmic spondylolisthesis:Pediatric and adult[J].Spine J,2010,10(6):530-43.
Clinical application of short-segment nail-stick system combined with annular fusion in lumbar spondylolisthesis
CaoZhidong1,JiangDianming2,TianKaixi1,GouJingyue1,ZhangXiaoxing1
(1.DepartmentofOrthopedics,ChongqingMunicipalResearchInstituteofEmergencyMedicine,Chongqing400014,China;
2.DepartmentofOrthopedics,F(xiàn)irstAffiliatedHospital,ChongqingMedicalUniversity,Chongqing400016,China)
ObjectiveTo investigate the clinical effect of the bone graft fusion of the posterior lumbar interbody fusion(PLIF)combined with posterolateral fusion(PLF)in treating lumbar spondylolisthesis.Methods63cases of lumbar spondylolisthesis were performed the posterior unilateral or bilateral vertebral plate resection,nerve root canal decompression,clearing the slippage space,reduction,fixation short-segment vertebral pedicle nail-stick system for reduction and fixation,bone graft fusion with the intervertebral space Cage and posterior-lateral bone graft fusion,vertebral pedicle isthmus cracking was performed the clearance and bone graft fusion(PLIF combined with PLF).The JOA scores,lumbar lordosis,segment lordosis,intervertebral space height,slippage rate and complications were recorded before operation,in postoperative 1week,6,12months.ResultsAll cases had no serious complications.The JOA scores were increased to some different degrees from the beginning of postoperative 1week,with the rehabilitation time extension,the JOA scores were gradually increased,the improvement rate of the postoperative JOA score averaged 85.00% .The lumbar lordosis,segment lordosis,intervertebral space height and slippage rate after operation were significantly improved compared with before operation,the fusion failure rate was 4.76%.ConclusionThe bone graft fusion of PLIF combined with PLF is one of ideal methods to treat lumbar spondylolisthesis.
lumbar vertebrae;spondylolysis;intervertebral disk;fusion;posterolateral fusion
10.3969/j.issn.1671-8348.2014.10.015
A
1671-8348(2014)10-1196-03
曹治東(1976-),副主任醫(yī)師,在讀博士研究生,主要從事脊柱退行性疾病診治研究。
2013-09-21
2013-12-25)
論著·臨床研究

