78例胃間質瘤的臨床及病理特征分析
陳劍英 胡繼龍
78例胃間質瘤的臨床及病理特征分析
陳劍英 胡繼龍
目的觀察胃間質瘤的臨床及病理特點,分析其特征。方法回顧性研究我院確診的78例胃間質瘤的患者,觀察其臨床及病理特征。結果本組患者中良性30例、交界性15例、惡性33例,不同性質腫瘤的直徑差異有統計學意義,惡性腫瘤的生存期明顯縮短。腫瘤的免疫表型以CD117和CD34表達為主要診斷依據。結論胃間質瘤臨床常見,腫瘤直徑、病理性核分裂像及免疫組化對判斷間質瘤的性質及預后有重要價值。
胃間質瘤;預后分析;臨床分析;免疫組化
胃間質瘤是消化道常見的間葉源性腫瘤,具有非定向分化和潛在惡性的特點[1]。本瘤起源于C-KIT基因和血小板來源的生長因子受體基因的突變激活,以表達CD117和PDGFR為主要特征[2]。近年隨著病理學免疫組化普及和應用,胃間質瘤的診斷和治療得到了發展[3]。我們回顧性觀察江西省腫瘤醫院確診的78例胃間質瘤患者,分析其臨床特征及治療情況,以期為臨床工作提供幫助。
1 資料與方法
1.1一般資料 收集2005年1月至2008年12月在確診為胃間質瘤的患者,共78例。納入標準均符合WHO中關于胃間質瘤的診斷標準,并經病理學確診,納入患者術前均未進行任何放、化療。排除標準:①伴有其他器官惡性腫瘤的患者。②伴有嚴重內科疾病的患者。本組患者中男40例,女38例,年齡為24~79歲,平均51.3歲。
1.2確診方式 本組確診均經病理學免疫組化方式診斷,其中34例術前確診,10例術中確診,34例術后確診。
1.3治療方法 患者均行腫物切除,其中單純行腫物切除術者48例,行腫物+胃部分切除術的患者30例。惡性間質瘤患者術后均應用格列衛進行治療。
1.4病理學檢測方法及良性惡性標準 腫瘤均常規行病理學檢查,良惡性的判斷依靠大體觀察、核分裂像及病理學免疫組化。良性:核分裂象<5個/50 hPF,腫瘤直徑≤5 cm;交界性:核分裂象<5個/50 hPF,同時腫瘤直徑>5 cm。惡性:核分裂象>5個/50 hPF。
1.5統計學方法 實驗數據均應用SAS6.12統計軟件進行統計分析,組間比較采用方差分析,以P<0.05為差異有統計學意義。
2 結果
2.1本組患者一般情況 本組中良性30例,交界性15例,惡性33例。患者隨訪24~60個月,平均45.3個月。良性和交界性患者均在隨訪終點時存活,惡性患者死亡28例(24~56個月,平均41.3個月),存活5例。
2.2本組患者腫瘤的性質與直徑的關系 良性及交界性患者三組腫瘤直徑比較,差別有統計學意義,即惡性腫瘤直徑明顯大。見表1。
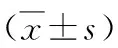
表1 78例胃間質瘤患者腫瘤的性質和直徑的關系
2.3常規病理結果 大體檢查:腫瘤位于胃壁內40例,粘膜下29例,漿膜下9例。10例腫瘤伴有潰瘍形成。較大的腫瘤常突入腔內或突出于漿膜側,切面質地從稍韌到軟,黃褐色,49例伴有出血。較大腫瘤可見大片的出血壞死及囊性變,12例切面呈囊性腫塊。組織病理學:腫瘤細胞形態上有梭形細胞和上皮樣細胞兩類:49例主要以梭形細胞為主,梭形細胞的邊界不明顯,細胞質較多,紅染,核呈短梭形,部分區細胞也可見多種形態,可見膠原豐富、細胞稀少區,也可見核旁空泡。其中3例具有中等量細胞且細胞核灶性柵欄排列,形態類似于神經鞘瘤,在血管周圍可見玻璃樣變區,部分可伴粘液樣變性。19例主要以上皮樣細胞為主,上皮樣細胞的邊界清楚,細胞質豐富,紅染,也可呈嗜堿性略為藍染,部分細胞呈透明樣,細胞核呈圓形或卵圓形,核分裂象可見,部分腫瘤較少,瘤細胞排列呈片狀、小巢狀或腺泡狀。10例患者表現為梭形細胞和上皮樣混合的結構。
2.4間質瘤CD117、CD34和Ki67表達的特征 本組中CD117陽性者70例,CD34陽性者45例,CD117或CD34陽性者78例。惡性間質瘤Ki67陽性率為25%~90%,平均65.43%。
3 討論
胃間質瘤可發生于任何年齡,但多見于40~80歲者(中位年齡60歲),男性發病率略高于女性。患者臨床癥狀差異甚大,主要與發生部位、瘤體大小及惡性程度有關[3]。胃間質瘤是間葉性腫瘤,其分化不確定,因此在HE上常與平滑肌源性腫瘤或神經源性腫瘤混淆而誤診[4,5]。免疫表型主要表達間葉源性成分,其中對間質瘤有診斷意義的是CD117和CD34,二者可以均為陽性,部分病例表現為單一的陽性[6,7]。胃間質瘤多位于胃壁內,胃鏡咬檢時如果組織較多,可以進行病理學的確診,如果咬檢組織較少,需重取活檢或手術后進行確診。本研究通過對78例胃間質瘤患者進行分析顯示良性30例,交界性15例,惡性33例,而且不同性質腫瘤的直徑差別有統計學意義。手術是腫瘤的首選治療方法,成功率較高,手術切除范圍、淋巴結是否清掃等問題尚無明確的標準,應視腫瘤的部位、大小、是否轉移等綜合考慮。免疫組化結果顯示以CD117和CD34陽性率最高且最為特異;臨床診斷要進行綜合性的判斷[8]。對于惡性腫瘤,不僅行腫瘤切除術,還要進行胃壁部分切除術,對于鄰近器官浸潤的患者,需要做于清除病灶,做到“無瘤”。手術中要注意避免腫瘤的破裂,減少腹膜種植。常規進行的手術中冰凍診斷,也為選擇術式提供了重要依據。惡性腫瘤患者同時進行化療,目前最主要的藥物治療為分子靶向治療,即甲磺酸伊馬替尼化療,治療中藥物能與ATP競爭性結合酪氨酸激酶液化部位的核苷酸結合點,使激酶不能發揮液化活性,底物的酪氨酸殘基不能被磷酸化,進而抑制細胞增殖并引發細胞凋亡的發生[9,10]。
總之,胃間質瘤臨床常見,腫瘤直徑、病理性核分裂像及免疫組化對判斷間質瘤的性質及預后有重要價值。手術治療及術后化療對提高生存率有一定價值。
[1] 郭花, 盛劍秋, 余長忠, 等. 胃腸道間質瘤治療新方法的探討. 胃腸病學和肝病學雜志, 2012, 21(8): 736-737.
[2] 馬經偉, 胡志強, 郭衛東. 胃腸道間質瘤35例臨床診療體會. 寧夏醫科大學學報, 2012, 34(9): 947-948.
[3] 黃偉健. 胃腸胃病道間質瘤33例臨床病理分析. 臨床與實驗病理學雜志, 2012, 28(7): 806-807.
[4] 程利民, 孫志德, 李森龍, 等. 胃腸道間質瘤31例臨床診治分析. 現代預防醫學, 2012, 39(24): 6525-6527.
[5] 丁志, 趙平, 周祥, 等. 35例胃腸道間質瘤臨床診治分析. 中國普外基礎與臨床雜志, 2012, 19(11): 1235-1236.
[6] 王鐵延, 鄒丹丹, 湯顯斌, 等. 多個胃腸道間質瘤5例臨床病理及分子遺傳學研究. 臨床與實驗病理學雜志, 2012, 28(10): 1098-1100.
[7] 王星輝, 王雪飛. 胃腸道間質瘤28例臨床病理分析. 腫瘤基礎與臨床, 2012, 25(5): 426-427.
[8] 龔勤儉. 51例胃腸道間質瘤的臨床病理特征分析. 中外醫療, 2009, 1: 2-3.
[9] 李克華, 董洪民. 惡性胃間質瘤的臨床特征及治療進展. 吉林醫學, 2013, 34(4): 717-718.
[10] 孫濤, 郭晉, 謝余澄, 等. 胃腸間質瘤的臨床病理分析. 臨床誤診誤治, 2012, 25(9): 76-78.
542800 廣西賀州廣濟醫院腫瘤外科(陳劍英);江西省腫瘤醫院腹外一科(胡繼龍)

