結節型腦膜轉移瘤CT表現及組織來源的探討
吳華超 ,何旭升 ,溫志玲 ,符有文 ,王朝文
(1.廣東醫學院第二附屬醫院影像科,廣東 湛江 524003;2.廣東醫學院附屬醫院影像科,廣東 湛江 524001;3.廣東省湛江農墾中心醫院影像科,廣東 湛江 524002)
結節型腦膜轉移瘤(Nodulous meningeal carcinomatosis,NMC)是一種少見的惡性腫瘤腦膜轉移類型,在CT上僅表現為和硬腦膜廣基底相連的腫物,不同于典型的腦膜轉移[1]。本文對35例NMC的臨床表現及CT影像進行分析,目的在于提高對本病的認識。
1 資料與方法
1.1 一般資料
搜集本院、周圍三甲醫院2002年2月—2012年5月35例經手術病理、穿刺活檢或CSF細胞學檢查陽性及結合影像表現證實為NMC的病例,對其CT影像進行分析,其中男25例,女10例;年齡35~85歲,中位年齡64歲。其主要臨床表現:頭暈、頭疼及嘔吐,少部分沒有明顯的臨床癥狀,由于其他原因體檢發現。
1.2 檢查方法
應用德國Siemens SOMATOM-BALANCE-CT、美國GE多層螺旋CT機及日本東芝多層螺旋CT機進行頭顱常規掃描,層厚5~8 mm,層距5~8 mm,全部病例均做增強掃描,用非離子型造影劑碘海醇加高壓注射器,注射速度為2~3 mL/s。腦膜轉移瘤根據其形態分為3型:線狀增厚型腦膜轉移瘤、NMC、混合型腦膜轉移瘤[1-3]。本文著重討論NMC的CT影像表現,其中NMC根據其大小分為結節狀腦膜轉移 瘤 (Tubercular meningeal carcinomatosis,TMC)(≤3 cm)、團塊狀腦膜轉移瘤(Mass-like meningeal carcinomatosisv,MMC)(>3 cm)。
1.3 統計學處理
采用SPSS 13.0統計軟件,用卡方檢驗方法。
2 結果
2.1 NMC的CT影像表現
全部病例表現為位于顱骨內板下高密度影,密度均勻,邊緣清楚,周圍腦實質受壓,無腦水腫表現(圖 1,2), 增強掃描明顯強化 (圖 3,4),22 例呈梭形,10例呈雙凸形,3例呈不規則形,25例可見波狀或包膜改變,11例相連的顱骨可見篩狀或壓迫侵蝕性破壞(圖5,6),9例形成皮下高密度影。
NMC分為TMC及MMC兩型。①兩型中顱骨破壞情況:6例TMC伴有篩狀或壓迫侵蝕性顱骨破壞(6/27,22.22%);5例MMC 伴有顱骨破壞(5/8,62.50%),兩者差異有統計學意義(χ2=4.66,P<0.05)。②兩型中單發病灶:5例TMC表現為單發轉移(5/27,18.52%),5例MMC表現為單發轉移(5/8,62.50%),兩者差異有統計學意義(χ2=5.74,P<0.05)。
2.2 NMC的組織來源
TMC 27例,來源于肺癌8例、腎癌5例、甲狀腺癌4例、腸癌3例、惡性淋巴瘤3例、乳腺癌2例、惡性黑色素瘤2例;MMC 8例,來源于淚腺癌2例、鼻咽癌2例、咽扁桃體癌1例、甲狀腺癌1例、上頜竇癌1例、惡性黑色素瘤1例(表1)。
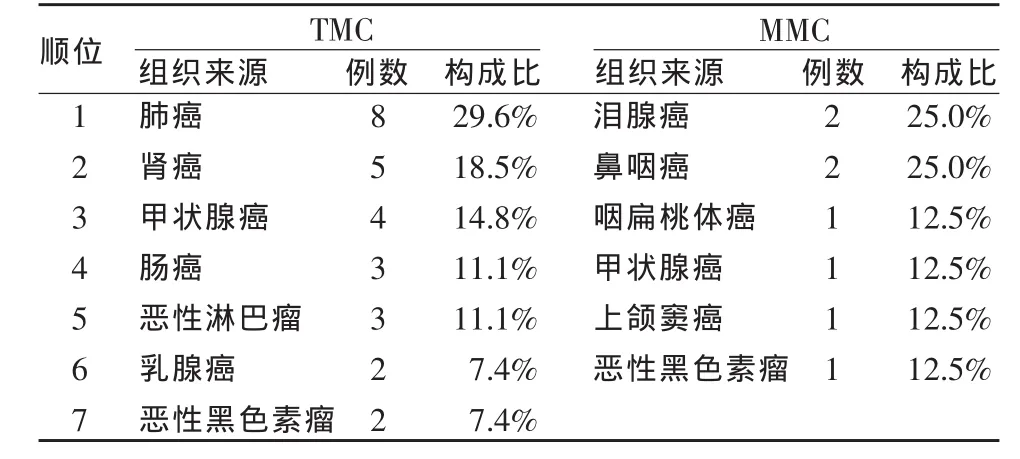
表1 TMC和MMC的組織來源構成關系

3 討論
NMC是一種少見的惡性腫瘤腦膜轉移類型,不同于典型的腦膜轉移,缺乏廣泛的腦膜增厚、強化的背景,常誤診為腦膜瘤[1-2]。整體而言,MR對NMC的診斷比CT有優勢,而對于小于0.5 cm的NMC及線狀增厚型腦膜轉移瘤,MR更有明顯的優勢,病灶檢出率高。但由于NMC的自身影像學特點,CT可以作為NMC的首選影像檢查方法,CT能準確做出本病的診斷,進而指導治療,并為判斷預后提供客觀依據。
NMC的CT影像表現:病灶大小不等,小者呈粟粒狀,大者最大橫徑達7 cm,位于顱骨內板下高密度影,密度均勻,呈梭形、雙凸形或不規則形,邊緣清楚,可見波狀或包膜改變。周圍腦實質受壓,無腦水腫表現,增強掃描明顯強化,其中臨近顱骨可見篩狀或壓迫侵蝕性破壞,形成皮下高密度影的CT影像表現具有一定的特征性,其他CT影像表現和腦膜瘤難以鑒別,有顱骨破壞需要和惡性腦膜瘤鑒別,無顱骨破壞應和良性腦膜瘤鑒別。
本研究35例患者中,TMC對顱骨破壞少,占22.22%(6/27),而MMC對顱骨破壞較多,高達62.50%(5/8)。MMC對顱骨破壞比TMC的多,其主要的機理可能是:①MMC屬于硬腦膜-蛛網膜型,比TMC明顯多,病灶更貼近顱骨,容易造成顱骨的破壞;②MMC病灶較大,也是容易造成顱骨破壞的原因。TMC表現為單發轉移的少,占18.52%(5/27),MMC為單發的明顯多,高達62.50%(5/8)。MMC為單發比TMC的多,其主要的機理可能是:MMC多來源于頭頸部惡性腫瘤,癌細胞種植播散、經淋巴轉移及直接侵入至腦膜的機會多。筆者之所以對2型NMC對顱骨破壞及單發轉移進行研究,關系到治療方案的選擇、患者生存的機率。因為無顱骨破壞及單發病灶的NMC患者,可以選擇手術切除+放化療治療方案,患者生存機率相對提高,而有顱骨破壞及多發病灶的NMC患者,只能選擇保守放化療的治療方案[5]。
腦膜轉移瘤根據其部位分為2型:硬腦膜-蛛網膜型、軟腦膜-蛛網膜型。腦膜由外向內分為硬腦膜、蛛網膜及軟腦膜3層,CT平掃正常腦膜一般不顯示[4]。MMC屬于硬腦膜-蛛網膜型較多,而TMC屬于軟腦膜-蛛網膜型的相對較多,由于屬于硬腦膜-蛛網膜型NMC能給腫瘤提供更大生長空間,這也是MMC能長得比較大的原因之一。
NMC是惡性腫瘤通過血行轉移、腦脊液種植播散、經淋巴轉移及直接侵入至腦膜或腫瘤直接侵犯腦膜的一種嚴重疾病,早期診斷有利于其相關的治療和預后[6-8]。血行播散是NMC最常見的轉移途徑,經淋巴轉移及直接侵入至腦膜或腫瘤直接侵犯腦膜的途徑相對其他類型腦膜轉移瘤多。其中腦膜轉移瘤來源于肺癌最常見,這可能是因為肺癌發病率較高的原因,其具體機理有待進一步研究。在本組病例中,筆者發現TMC和MMC組織來源有很大的差別,TMC以肺癌最常見,和其他常見類型腦膜轉移瘤無明顯差別,和大多數文獻報道大致相同[9-11]。而MMC組織來源和其他類型有明顯差別,其多來源于頭頸部惡性腫瘤(表1)。其主要的機理可能是:①來源于頭頸部惡性腫瘤,其主要供血動脈是頸外動脈,因為腦膜供血動脈也主要是頸外動脈,兩者血供具有同源性,頭頸部惡性腫瘤進入頸外動脈的癌細胞較多,MMC獲得的癌細胞量較多,因此MMC能長得較大;②來源于頭頸部惡性腫瘤,除了因為血行轉移癌細胞較多外,還可能是因為原發病灶距離轉移部位較近,癌細胞種植播散、經淋巴轉移及直接侵入至腦膜的機率增大[5-6,10]。
腦膜轉移瘤的診斷主要依靠其影像學表現,并結合病史、臨床癥狀、隨訪及CSF細胞學檢查。如患者缺乏臨床癥狀或CSF細胞學檢查陰性,就給臨床診斷帶來相當大的困難[12]。早期診斷有利于其治療和預后。該病一經發現,應及早進行治療,以減少死亡率及延長生存率。
]
[1]肖渤潮,劉佩芳,王琦.結節型硬腦膜轉移瘤的影像學表現[J].天津醫學,2007,35(12):941-942.
[2]張會霞,程敬亮,白潔,等.腦膜轉移瘤的MRI表現及診斷價值[J].中國醫學影像技術,2007,23(9):1292-1295.
[3]秦家琨,趙惠利,黃琳.硬腦膜單發腫瘤浸潤和轉移的CT診斷[J].放射學實踐,2002,17(4):318-319.
[4]肖家和,王大有,鄧開鴻.腫瘤軟腦膜-蛛網膜轉移的CT、MRI診斷[J]. 中華放射學雜志,1999,33(2):85-88.
[5]田世禹,李健彬,于金明.實體腫瘤腦(脊)膜轉移診治現狀[J].中國腫瘤臨床,2006,33(13):777-780.
[6]朱長青.腦及腦膜轉移瘤的CT診斷[J].實用心腦肺血管病雜志,2010,18(11):1673-1674.
[7]張貴祥,徐朝霞,韓月東,等.不同途徑腦膜轉移瘤的MRI分析[J].中華放射學雜志,2001,35(1):17-20.
[8]Ehrmann J,Dusková M,Machac J,et al.Solitary intracranial metastasis of follicular carcinoma of the thyroid gland clinically mimicking a meningioma[J].Cesk Patol,2004,40(2):68-71.
[9]Kaal EC,Vecht CJ.CNS complications of breast cancer:current and emerging treatment options[J].CNS Drugs,2007,21(7):559-579.
[10]田世禹,邵倩,李萬湖,等.實體腫瘤腦膜轉移32例臨床分析[J].中華放射腫瘤學雜志,2006,15(1):9-10.
[11]Vázquez JP,Cobo SL,Antón FM,et al.Brain metastasis and carcinomatous meningitis from vulvar squamous cell carcinoma:case report[J].Eur J Gynaecol Oncol,2007,28(2):152-154.
[12]劉青蕊,韓穎,梅風君,等.腦膜轉移瘤臨床特征及腦脊液細胞學分析[J]. 腦與神經疾病雜志,2010,18(2):143-145.

