進展性腦梗死的影響因素
楊秀平 袁建新 何洪濤 倪立新 薛 飛 (開灤總醫院神經內科,河北 唐山 063000)
進展性腦梗死是指缺血性卒中發病后神經功能缺失癥狀較輕微,但呈進行性加重,在48 h、甚至7 d內仍不斷進展,直至出現較嚴重的神經功能缺損,其發病率占腦梗死患者的26%~43%〔1〕,致殘率和致死率較高,屬難治性腦血管病,本文對本院收治的進展性腦梗死患者的臨床資料進行分析,探討其影響因素,以便早期采取行之有效的治療措施。
1 資料與方法
1.1 研究對象 選擇2007年6月至2009年6月住院的急性期腦梗死患者共200例,根據入院時和發病第7天卒中量表(NIHSS)評分分為進展組、穩定組,其中進展組患者131例,男性76例,女性55例,平均年齡(62.84±10.85)歲,穩定組患者69例,男40例,女29例,平均年齡(63.47±10.68)歲,兩組患者年齡、性別差異無統計學意義(t=0.406,P=0.685;χ2=0.000,P=0.995)。腦梗死患者納入標準:①發病24 h內入院;②年齡>18歲;③診斷符合中華醫學會第四次全國腦血管病學術會議修訂的腦梗死診斷標準,并經頭顱CT和/或核磁檢查證實;④于入院時和發病第7天進行美國國立衛生研究院NIHSS評分,以NIHSS增加3分或以上,頭顱CT復查排除梗死后出血及其他血管發生新的梗死,即可診斷為進展性腦梗死〔2〕。收集患者的一般資料,包括:年齡、性別,并與對照組比較。
1.2 觀察指標 包括所有入組患者吸煙史、飲酒史、高血壓病史、糖尿病史、短暫性腦缺血發作史,不同OCSP分型(完全前循環梗死、部分前循環梗死、腔隙性腦梗死、后循環梗死)、頸總及頸內動脈系統斑塊(不穩定斑塊),并與對照組進行比較,進行單因素分析。對于單因素分析中有意義的因素,引入條件Logistic回歸模型中進行分析,找出影響進展性腦梗死患者的獨立危險因素。
1.3 統計學處理 采用SPSS13.0軟件;計量資料以±s表示,兩組比較行獨立樣本的t檢驗;計數資料比較行χ2檢驗;兩變量之間的相關關系采用簡單相關分析;多因素分析采用Logistic回歸分析。
2 結果
2.1 進展組與穩定組比較 在吸煙史、飲酒史、高血壓史、糖尿病史、短暫性腦缺血發作史、斑塊性質(軟)方面比較,差異有統計學意義(P<0.05);在完全前循環腦梗死方面比較,差異有統計學意義(P<0.05);在部分前循環、腔隙性腦梗死、后循環腦梗死方面比較,差異無統計學意義(P>0.05)。見表1。
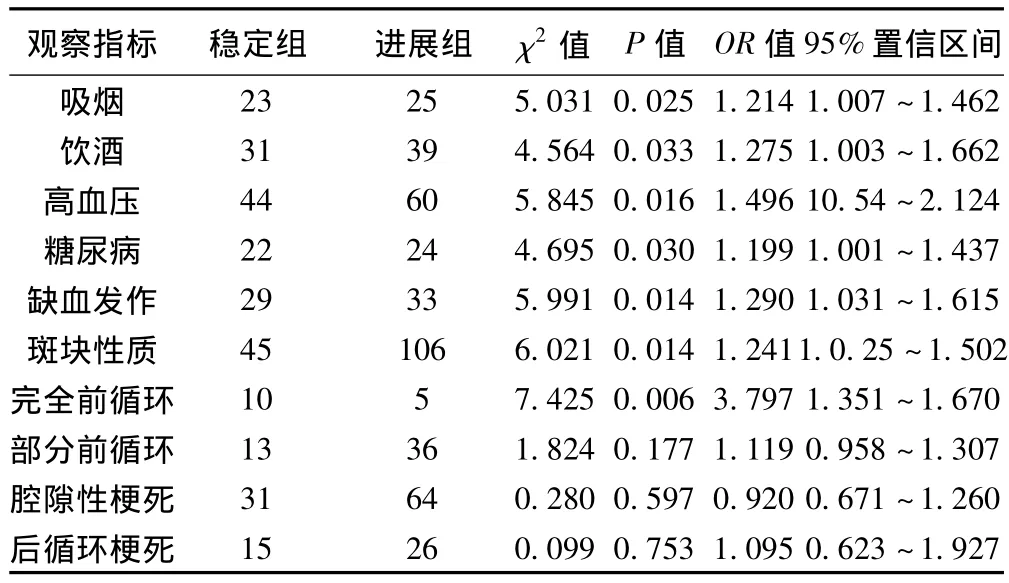
表1 進展組與穩定組各項觀察指標比較(n)
2.2 進展組與穩定組腦梗死患者影響因素的多因素Logistic回歸分析 將吸煙史、飲酒史、高血壓史、糖尿病史、短暫性腦缺血發作史、斑塊性質(不穩定斑塊)及完全前循環梗死6個單因素分析中有意義的因素,引入條件Logistic回歸模型中進行分析,結果發現吸煙史、飲酒史、高血壓、糖尿病、短暫性腦缺血發作史、斑塊性質(不穩定斑塊)與進展性腦梗死的聯系有統計學意義;完全前循環梗死與進展性腦梗死的聯系無統計學意義。見表2。進展組與穩定組比較:在吸煙史、飲酒史、高血壓、糖尿病、短暫性腦缺血發作史、斑塊性質(不穩定斑塊)方面比較,為差異有統計學意義(P<0.05);在完全前循環梗死方面比較,差異無統計學意義(P<0.05)。
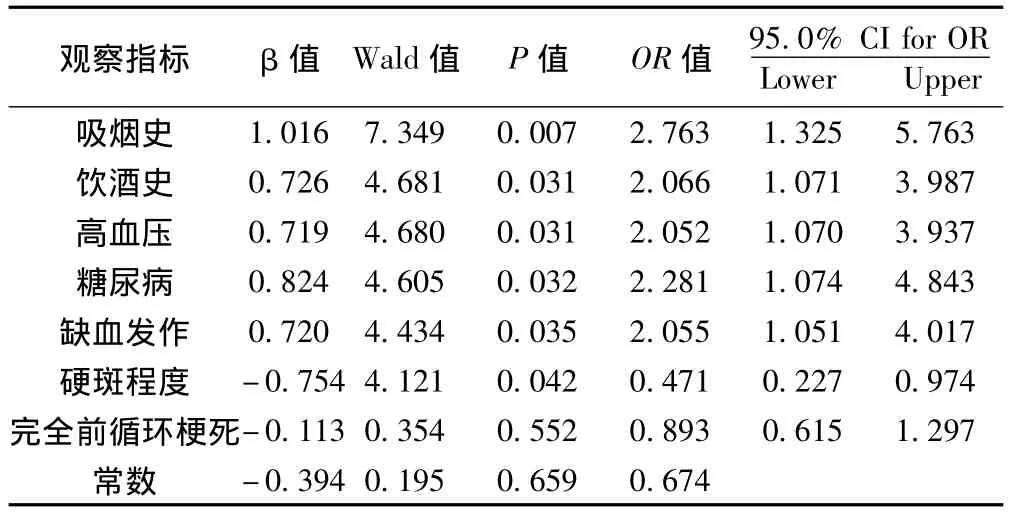
表2 兩組腦梗死患者影響因素的多因素Logistic回歸分析
3 討論
3.1 高血壓與梗死進展 腦梗死合并高血壓患者易發生進展的原因,多數學者認為是與發病后血管調節功能障礙及不適當的降壓治療引起血壓下降有關。因為長期高血壓的患者大部分存在顱內動脈硬化,尤其是主干血管,其遠端血流原本灌注不佳,血壓略有下降時血流動力學就會發生顯著的變化,導致遠端血液供應更加減少,加之側支循環建立困難,加重半暗帶區的缺血,因而臨床癥狀反而會進行性加重,發展成進展性腦梗死,特別是脈壓小的患者。王洪新的研究表明合并高血壓的進展性腦梗死患者多具有病程長、發病后血壓較平時低、脈壓小的特點〔3〕,Gandre報道發病后36 h內收縮壓每增加2.5 kPa,腦卒中進展的危險性下降66%〔4〕。
3.2 血糖與梗死進展 糖尿病作為腦卒中的獨立危險因素,已經眾所周知,而糖尿病本身亦可加重腦梗死,也已被多數學者所接受,本研究中糖尿病亦作為進展性腦梗死的獨立危險因素,與文獻報道相似。分析其發病機制:長期糖尿病使腦血管發生彌漫性改變,動脈彈性減低,血液灌注減少,同時糖尿病容易出現血漿黏度改變,纖維蛋白原增加,紅細胞變形能力減退,使腦梗死加重。近年來國內外學者報道在超負荷血糖的條件下,機體血管內皮細胞間黏附分子(ICAM-1)的表達及血清可溶性細胞間黏附分子(SICAM-1)的含量增加,并引起廣泛的微血管損傷,而導致糖尿病腔系性腦梗死的發生,而多發腔隙性腦梗死所致的腦組織缺血反而進一步促進ICAM-1的表達,從而形成了一個惡性循環,最終導致更嚴重缺血性腦血管病的發生〔5〕。此外,合并糖尿病的腦梗死患者大多應用降糖藥物,當梗死發生后,患者進食減少,降糖藥物劑量未能及時調整,短期內血糖下降過快,容易誘發腦水腫,加重神經功能損害。
3.3 不同OCSP分型與梗死進展 既往研究報道,在腦梗死患者中,完全前循環腦梗死患者較易進展,其原因還不完全清楚,可能與不同類型腦梗死患者發病的病理基礎及受累的血管不同有關。完全前循環梗死患者的病因機制中60%以上病例是心源性栓子,僅20%病例是因大動脈粥樣硬化栓子所致,而部分前循環梗死患者中二者比例無顯著性差異〔6〕,而心臟來源的栓子通常比動脈來源的栓子大,因此更易發展成進展性腦梗死。其次,完全前循環梗死患者中,其閉塞的血管較大,側支循環代償差,閉塞的血管不容易自行復通,絕大多數梗死面積大,因而更易發展成進展性腦梗死,在本研究單因素分析中,梗死組與進展性梗死組差異有統計學意義,但引入多因素分析中,二組間的差異無統計學意義,分析其原因可能與樣本量小、信息偏倚有關。
3.4 斑塊性質與梗死進展 動脈粥樣硬化結構、組成、性質與腦梗死的發生、發展關系密切。本研究提示動脈粥樣硬化不穩定斑塊也即易損斑塊和梗死進展相關。究其機制與易損斑塊的病理學特點有關。易損斑塊包括大的非均一性壞死脂質核心、纖維帽較薄、斑塊內巨噬細胞浸潤和斑塊表面不規則,血管正向重構、斑塊內出血、血流嚴重紊亂等〔7,8〕,導致血管壁的完整性受損,如果軟斑繼續脫落則會再次誘發新的卒中事件,從而造成梗死進展。
進展性腦梗死的發生是多種因素、多種機制共同作用的結果。正是通過對梗死進展機制的探討,我們可以告知患者,戒煙、戒酒,監測、控制血壓、血糖水平,定期復查頸部彩超,了解斑塊性質,并對于易損斑塊及時行穩定斑塊治療,可以降低卒中的發生率及進展程度,改善患者神經功能,提高患者生活質量。
1 秦潔行,苗 玲.進展性腦梗死的相關因素〔J〕.中國臨床康復,2005;9(33):114-6.
2 馮 遠,鄭自龍.進展性腦梗死的病因、危險因素及臨床特點分析〔J〕.中國實用神經疾病雜志,2009;12(4):39.
3 王洪新.進展性腦卒中的多因素分析〔J〕.醫師進修雜志,2005;28:88-9.
4 Grade B,Lassen NA.Apoplexy with rapidly deteriorating symptoms stroke in progression,hemodynamic and clinical aspects〔J〕.Ugeskr Laeger,1995;157(30):4234-9.
5 Yamamoto H,Bogousslavsky J,Van Melle G.Different predictors of neurological worsening in different causes of stroke〔J〕.Arch Neurol,1998;55(4):481-6.
6 Tei H,Uchiyama S,Koshimizu K,et al.Correlation between symptomatic radiological and etiological diagnosis in actue ischemic stroke〔J〕.Acta Neurol Scand,1999;99:192-5.
7 Boyle JJ.Macrophage activation in atherosclerosis:pathogenesis and pharmacology of plaque rupture〔J〕.Curr Vasc Phamacol,2005;3(1):63-8.
8 Egido JA.Benefits of modifying the predictive factors of stroke recurrence〔J〕.Cerebrovasc Dis,2005;20(supp1 2):84-90.

