神經(jīng)導航引導下經(jīng)鼻蝶入路垂體瘤切除術(shù)的療效及圍手術(shù)期護理
彭羽,吳運春,藍楊
(1.四川省醫(yī)學科學院·四川省人民醫(yī)院學術(shù)期刊部,成都 610072;2.四川省醫(yī)學科學院·四川省人民醫(yī)院神經(jīng)外科,成都 610072)
隨著現(xiàn)代顯微神經(jīng)外科、神經(jīng)影像技術(shù)和立體定向技術(shù)的發(fā)展,神經(jīng)導航在神經(jīng)外科的應用得到了飛速發(fā)展,成為侵襲神經(jīng)外科的重要組成部分。經(jīng)單鼻孔蝶竇入路(經(jīng)鼻蝶入路)治療垂體瘤是目前廣泛應用的手術(shù)入路方式,尤其是在神經(jīng)導航輔助下行此手術(shù),具有定位準確,以最佳路徑發(fā)現(xiàn)病灶,縮短手術(shù)時間,創(chuàng)傷小,瘤體切除率高,出血及并發(fā)癥少等優(yōu)點[1,2]。我院神經(jīng)外科2011年1月~2012年5月共行經(jīng)鼻蝶入路垂體瘤手術(shù)110例,其中使用神經(jīng)導航系統(tǒng)輔助手術(shù)50例,并對患者進行精心的圍手術(shù)期護理,取得了滿意療效,現(xiàn)總結(jié)報道如下。
1 資料與方法
1.1 臨床資料
本組110例,男45例,女65例,年齡23~63歲,平均45.4歲;病程4W~4年,平均1.5年。全部患者均經(jīng)病理證實為垂體瘤。臨床表現(xiàn):頭暈頭痛82例,視力視野障礙62例,月經(jīng)紊亂或閉經(jīng)45例,泌乳25例,肢端肥大20例,性功能減退22例,多飲多尿15例,肥胖6例。內(nèi)分泌檢查:術(shù)前所有病例均行內(nèi)分泌檢查,其中泌乳素(PRL)超過正常75例,生長激素(GH)超過正常30例,5例未見明顯異常。影像學檢查:術(shù)前全部行 MRI檢查,腫瘤均位于鞍內(nèi)及鞍上。腫瘤直徑<2.0cm的微腺瘤及小腺瘤35例,2.1~4.0 cm大腺瘤55例,>4.0cm巨大瘤20例。根據(jù)手術(shù)方式的不同,110例患者分為對照組(n=60)與觀察組(n=50),對照組男23例,女37例,年齡23~60歲,觀察組男22例,女28例,年齡26~63歲,兩組性別、年齡、病情等各方面比較差異無統(tǒng)計學意義,具有可比性(P>0.05)。
1.2 方法
所有患者均采用氣管內(nèi)插管全身麻醉,對照組常規(guī)方法行經(jīng)鼻蝶入路垂體瘤切除術(shù)。觀察組采用德國Brain Lab公司生產(chǎn)的最新一代神經(jīng)導航Vector Vision機型,在神經(jīng)導航定位下行經(jīng)鼻蝶入路垂體瘤切除術(shù)。該系統(tǒng)裝備有計算機工作站、照相機陣列、手術(shù)圖像處理軟件、紅外線接收和發(fā)射裝置、觀察棒、參考環(huán)、紅外線掃描注冊儀、器械注冊儀等。患者仰臥位,頭部后仰15°~30°,Mayfield頭架固定,將導航參考環(huán)固定在頭架上,并確保患者頭部與參考環(huán)相對位置固定[3]。啟動神經(jīng)導航系統(tǒng),核對紅外線定位系統(tǒng)的角度和距離,予探針按標記順序逐一注冊標記貼,系統(tǒng)誤差不超過3 mm,并選取眼眶、鼻根、鼻尖等骨性標記驗證注冊的準確性。將手術(shù)室中的患者實際頭部位置和導航儀中的患者頭部三維圖像對應,術(shù)中實時定位目標的三維空間位置,顯示術(shù)野周圍的結(jié)構(gòu)。用導航棒定出垂體瘤在鼻腔內(nèi)的準確位置,顯示重要的解剖位置,并且指引手術(shù)者準確切除腫瘤,實時確定腫瘤切除程度,直至全切除或次全切除。手術(shù)結(jié)束后退出導航系統(tǒng)。
1.3 圍手術(shù)期護理
1.3.1 術(shù)前護理 1)鼻腔準備:全部患者術(shù)前2d每日用呋麻滴鼻液滴鼻2~3次,生理鹽水棉簽擦洗鼻腔2次[4]。預防感冒引起鼻黏膜充血及咳嗽、流涕,指導患者張口呼吸。患有慢性鼻炎及副鼻竇炎或其他鼻腔疾病者,應有效控制,治愈后方可手術(shù)。手術(shù)前1d剪凈鼻毛,勿損傷鼻黏膜,術(shù)晨檢查鼻腔,做好清潔工作。2)神經(jīng)導航前的準備:術(shù)前1 d,備皮剃發(fā),頭部粘貼5~6個皮膚坐標,并以有色筆標記中心點,頭部皮膚坐標防止移位及脫落,若有脫落或移位,應立即報告醫(yī)生重新粘貼,切勿擅自安放。然后行計算機體層攝像或磁共振成像水平、連續(xù)、無間隙增強掃描,做好導航術(shù)前設(shè)計方案。3)心理護理:多數(shù)患者及其家屬對神經(jīng)導航手術(shù)缺乏認識,擔心手術(shù)效果及預后。護士應根據(jù)患者具體情況做好手術(shù)宣教,介紹導航手術(shù)與以往傳統(tǒng)手術(shù)的區(qū)別、優(yōu)點、效果等,并講解導航手術(shù)的程序和術(shù)前CT或MRI掃描的意義,解除患者及家屬對手術(shù)的擔憂,消除患者緊張情緒,使之主動配合手術(shù)治療。
1.3.2 術(shù)中護理 手術(shù)室護士協(xié)助患者擺好體位,以利顯微鏡的移動和操作;約束患者肢體,防止體位變動或墜床;患者全身麻醉后,配合麻醉醫(yī)師觀察患者術(shù)中病情變化。護士應熟練掌握各種儀器設(shè)備的操作要求,配合醫(yī)生根據(jù)術(shù)中具體情況隨時調(diào)整導航系統(tǒng)的工作狀態(tài),保證機器的正常運行和手術(shù)的順利進行。手術(shù)結(jié)束后護送患者回ICU,并派專人收拾好神經(jīng)導航系統(tǒng)各種儀器。
1.3.3 術(shù)后護理 1)常規(guī)護理:本組患者手術(shù)后全部送回神經(jīng)外科ICU病房監(jiān)護,密切觀察患者的意識、瞳孔、生命體征及肢體活動的變化。2)鼻腔護理:患者因雙側(cè)鼻腔紗布填塞術(shù)后可使用面罩吸氧。囑患者用口呼吸[4],不能挖鼻,盡量避免用力咳嗽、打噴嚏等,以免影響切口的愈合,誘發(fā)腦脊液漏及顱內(nèi)感染。密切觀察填塞紗布滲液情況,若鼻腔有清水樣分泌物流出,及時留取標本送檢。鼻腔干燥者可用消毒石蠟油滴鼻,一日數(shù)次。鼻腔內(nèi)填塞的紗布于術(shù)后第2、3天即可拔除。拔紗布時應左右旋轉(zhuǎn),緩慢拔出。3)并發(fā)癥的護理:腦脊液鼻漏是垂體瘤切除術(shù)較常見的并發(fā)癥。術(shù)后體位對患者恢復極為重要,多主張?zhí)Ц哳^部,采取平臥位,告訴患者避免一切引起顱內(nèi)壓增高的因素,如屏氣、用力咳嗽、擤鼻涕、打噴嚏、用力排便等。保持局部清潔,及時用無菌紗布拭去鼻腔周圍漏液,禁滴鼻及鼻腔沖冼,抬高床頭15°~30°,頭偏向健側(cè)。嚴禁自行拔除鼻腔填塞紗條,禁忌從鼻孔吸痰、插胃管,以免細菌進入顱內(nèi)逆行感染。遵醫(yī)囑按時應用抗生素及降顱壓藥物。尿崩也是術(shù)后常見的并發(fā)癥,大多數(shù)為一過性。尿崩出現(xiàn)時間多在術(shù)后12~24h,一般持續(xù)5~7d。術(shù)后需留置尿管1~2d,嚴格記錄每小時尿量、24h出入量。若出現(xiàn)尿崩癥狀立即報告醫(yī)師,并遵醫(yī)囑使用抗利尿激素,密切觀察尿量變化,防止少尿及無尿的發(fā)生。注意觀察患者的精神狀況、尿量及皮膚的顏色、彈性。定時復查電解質(zhì),防止出現(xiàn)稀釋性低鈉血癥。4)健康教育:麻醉清醒后,護士應立即探視患者,告知手術(shù)已順利結(jié)束,并講解患者最關(guān)注的問題。給患者交代術(shù)后注意事項,各種操作的重要性以及自我護理的方法。術(shù)后絕對臥床1w,加強營養(yǎng),增強體質(zhì),使病后機體早日康復。囑患者按時服藥,定期復查。
1.4 觀察項目
記錄手術(shù)時間、出血量、手術(shù)入路與瘤體偏差的距離和腫瘤切除情況,包括全切、次全切(瘤體切除90%)和大部切除(瘤體切除50%以上)。
1.5 統(tǒng)計學方法
使用SPSS 17.0軟件包進行統(tǒng)計學處理,計量資料以均數(shù)±標準差(±s)表示,組間比較采用t檢驗;計數(shù)資料以率表示,采用χ2檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
本組110例患者均順利完成手術(shù),術(shù)后患者頭痛均消失,視力減退者均有不同程度的改善,本組無死亡病例。觀察組手術(shù)時間、出血量及手術(shù)入路與瘤體的偏差距離明顯低于對照組,腫瘤全切率高于對照組,并發(fā)癥發(fā)生率低于對照組,差異有統(tǒng)計學意義(P<0.05)(見表1)。對照組28例并發(fā)癥中一過性尿崩癥16例,腦脊液鼻漏10例,高熱2例,觀察組12例并發(fā)癥中一過性尿崩癥7例,腦脊液鼻漏5例,經(jīng)積極治療和精心護理后均痊愈出院。
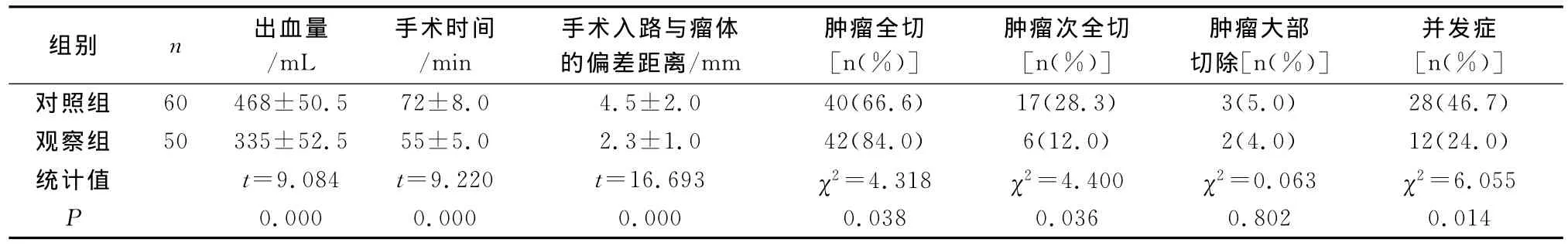
表1 兩組各項手術(shù)指標比較
3 討論
1962年Hardy率先采用經(jīng)鼻蝶入路成功切除垂體腺瘤,此后該入路手術(shù)得到進一步發(fā)展。但傳統(tǒng)的經(jīng)鼻蝶入路垂體瘤切除術(shù),由于手術(shù)徑路深、腫瘤部位解剖復雜,而且周圍有重要神經(jīng)、血管分布,可能會出現(xiàn)嚴重并發(fā)癥[5]。自1986年Robertz發(fā)明神經(jīng)導航以來,神經(jīng)導航在經(jīng)鼻蝶入路垂體瘤切除術(shù)中的應用已有陸續(xù)報道。神經(jīng)導航系統(tǒng)是應用立體定向原理,實現(xiàn)框架腦內(nèi)目標的精確定位和適時動態(tài)跟蹤指示。本組結(jié)果顯示,觀察組的手術(shù)時間、出血量及手術(shù)入路與瘤體的偏差距離明顯低于對照組,腫瘤全切率高于對照組,差異有統(tǒng)計學意義(P<0.05)。觀察組所有病例在導航系統(tǒng)的引導下,順利到達腫瘤部位,手術(shù)中沒有發(fā)生任何定位偏差或手術(shù)入路偏斜,定位精確,減少了對正常腦組織結(jié)構(gòu)的損傷。利用神經(jīng)導航系統(tǒng)可以很容易地以最短的路線直接找到腫瘤,避免了艱難尋找首次手術(shù)殘留標志的過程,縮短了手術(shù)時間,提高了手術(shù)質(zhì)量,微創(chuàng)治療安全可靠。
神經(jīng)導航系統(tǒng)屬于高精技術(shù),多數(shù)患者及家屬對此手術(shù)缺乏認識,存在不同程度的疑慮。而作為神經(jīng)外科的護理人員應不斷更新知識,熟悉新業(yè)務(wù)、新技術(shù)的特點,加強神經(jīng)導航顯微顱腦手術(shù)的圍手術(shù)期護理顯得尤為重要。術(shù)前認真對患者及家屬進行導航健康宣教,并做好術(shù)前準備工作,特別是頭部皮膚準備。術(shù)后密切觀察病情變化,做好鼻腔護理,防止逆行感染。雖然導航能精確定位,優(yōu)化手術(shù)入路,回避重要腦組織結(jié)構(gòu),可以減少并發(fā)癥發(fā)生,但術(shù)后應強調(diào)早期發(fā)現(xiàn)并發(fā)癥及注意觀察格拉斯哥評分,如術(shù)后有無腦脊液鼻漏、尿崩癥、視力及視野改變、高熱、感染等先兆癥狀發(fā)生。若發(fā)生腦脊液漏,抬高床頭15°~30°,絕對臥床休息,頭偏向一側(cè),開放腰大池引流管,降低顱內(nèi)壓,保持局部清潔,及時用無菌紗布拭去鼻腔周圍漏液[6]。尿崩是經(jīng)鼻蝶入路垂體瘤術(shù)后常見的并發(fā)癥,發(fā)生率約25%[7],大多數(shù)為一過性的。一般認為連續(xù)2h尿量>300mL/h或24h尿量>5 000mL、尿顏色變淡等均提示有尿崩癥[8]。術(shù)后要嚴密監(jiān)測每小時尿量、尿比重及24h總的出入量,隨時觀察患者的精神狀態(tài)和皮膚彈性,及早發(fā)現(xiàn)脫水征和尿崩癥的先兆,以便及時治療。患者如有頭痛要查找原因,頭痛主要與鼻腔內(nèi)填塞紗條、顱內(nèi)出血、血管痙攣、鼻黏膜水腫、蝶竇內(nèi)炎癥、顱底部三叉神經(jīng)受刺激有關(guān),排除繼發(fā)顱內(nèi)出血者,適當應用鎮(zhèn)靜止痛劑。任何并發(fā)癥出現(xiàn)都有一個發(fā)生發(fā)展的過程,護士應具有果斷的判斷能力和應急能力,及時觀察到并發(fā)癥的先兆,采取預見性護理措施,才能早期、準確地判斷病情,做好術(shù)后并發(fā)癥的預防,從而降低并發(fā)癥的發(fā)生率,提高手術(shù)效果和護理質(zhì)量,促進患者早日康復。因此,加強神經(jīng)導航顯微顱腦手術(shù)圍手術(shù)期護理,是順利完成神經(jīng)導航顯微手術(shù)的重要環(huán)節(jié)。
[1]Eboli P,Shafa B,Mayberg M.Intraoperative computed tomography registration and electromagnetic neuronavigation for transsphenoidal pituitary surgery:accuracy and time effectiveness:Clinical article[J].J Neurosurg,2011,114(2):329-335.
[2]Yamada SM,Masahira N,Ikawa N,et al.Preoperative Surgical Approach Planning for Metastatic Pituitary Stalk Tumor Using Multimodal Fusion Imaging in a Neuronavigation System[J].Neurol Med Chir,2010,50(3):259-263.
[3]Zhao Y,Yu S,Wang R,et al.Clinical application of a neuronavigation system in transsphenoidal surgery of pituitary macroadenoma[J].Neurosurg Rev,2006,29(4):306-312.
[4]馬青華,賈平,廖天芬,等.經(jīng)鼻蝶垂體瘤切除術(shù)前兩種方法訓練用口呼吸對患者生命體征及心理的影響[J].實用醫(yī)院臨床雜志,2012,9(1):106-107.
[5]陸春苗.單鼻孔經(jīng)蝶垂體瘤切除術(shù)護理體會[J].中華全科醫(yī)學,2011,9(9):1485-1486.
[6]趙琴,馮云,劉名芳,等.神經(jīng)內(nèi)鏡下經(jīng)鼻蝶垂體瘤切除術(shù)圍手術(shù)期護理[J].成都醫(yī)學院學報,2012,7(3Z):412-413.
[7]陳隆益,黃光富,唐健.經(jīng)單鼻孔垂體瘤手術(shù)并發(fā)癥[J].重慶醫(yī)科大學學報,2010,35(9):1417-1419.
[8]牛淑香,楊琳.神經(jīng)內(nèi)鏡下單鼻孔蝶竇入路垂體瘤切除術(shù)76例護理體會[J].泰山醫(yī)學院學報,2009,30(3):200-201.

