兒童輔音構音錯誤影響因素的研究*
劉 曉
(重慶醫科大學附屬兒童醫院兒童保健科 400014)
功能性構音障礙是兒童保健科患兒就診的主要原因之一,其病因不清[1],教師與家長的干預要求十分迫切。近年來,國內兒保科、口腔科及康復科等已相繼開展語音訓練,但因干預對象的選擇標準不同、干預措施不一,導致干預效果不一。本研究探討正常兒童語音發育的影響因素,為臨床干預的時機選擇、方案確定提供線索。
1 資料與方法
1.1 一般資料 選擇2009年6~9月重慶市渝中區與江北區2所普通幼兒園中家長愿意接受問卷調查的231名兒童及2009年9月至2010年2月重慶醫科大學附屬兒童醫院兒保科體檢的73名兒童進行調查。被測兒童年齡為2.5~5.5歲,所有兒童均通過入學檢查,無聽力障礙、耳鼻咽喉疾病、神經系統疾病和運動障礙,在幼兒園園行為表現均正常,并由測試者檢查確認無口腔、舌及舌系帶結構異常。
1.2 語音評估及分組 輔音評估工具采用略作修改的上海兒童醫學中心的輔音測試表[2]。此表包括21個輔音,均位于常見名詞詞首。測試者出示一套特定圖片,被測兒童用普通話說出圖中物體名,不會普通話者用方言代之,記錄自發語音。鑒于重慶地區方言中無[ts]、[tsh]、[s]、[n][拼音zh、ch、sh、n的國際音標,字體(font=lucida sans Unicode)]音,發音錯誤者需復述檢查者以慢速給出的正確的普通話發音(≤2次)。按輔音發音準確性將被測兒童分為構音錯誤較重組及構音較好組,前者錯4個及以上輔音,后者錯3個及以下輔音。有元音錯誤者需標出。
1.3 問卷調查 由被測兒童的主要帶養人填寫自制語音發育相關情況問卷表,此問卷內容包括兒童一般情況(性別、年齡、語言及言語水平、進食習慣、口腔功能、運動、交往與自理能力、是否參加語言班、疾病史)和家庭背景(家庭成員組成、帶養人及父母受教育程度及職業、經濟收入、帶養態度、語言環境、家族言語相關疾病史、家長對常見兒童語言問題的認識),共20項測試因素。
1.4 統計學處理 采用SPSS10.0軟件進行統計學分析。以“構音錯誤較重”為因變量,以20項因素為自變量,先行單因素分析,再對P<0.05的因素行Logistic(進入法)回歸分析。對多項選擇進行啞變量賦值,以末項分類為對照。采用Hosmer-Lemeshow擬合優度檢驗。
2 結 果
2.1 調查對象的人口學特征 有效調查304名,均為漢族。年齡及性別組成見表1,男孩總數及其在各年齡組中所占的比例均高于女孩。其主要帶養人身份按所占百分比高低排列,分別為母親(45.6%)、父親(26.3%)、(外)祖父(15%)、(外)祖母(11.9%)及其他人(1.2%)。母親填表人占52.2%,父親占37.6%,其他人占10.2%。家庭人員組成按所占百分比高低排列,分別為無保姆的3代之家(54.4%)、核心家庭(29.7%)、單親家庭(4.4%)、有保姆的3代家庭(3.2%)、無保姆的4代家庭(2.5%)、有保姆的4代家庭(0.6%)及其他(5.2%)。父母每月人均收入狀況所占百分比從高到低分別為3 000~<5 000元(34.4%)、≥5 000元(24.6%)、20 00~ <3 000(20%)、1 000~<2 000(14%)、<1 000(7%)。家庭大多使用單一語言(即重慶方言)(占72.5%),語言混雜3種及3種以上(含方言)的家庭較少(占3.1%)。
2.2 構音錯誤檢出情況 輔音錯誤者256名,占調查人數82.8%(男60.8%,女39.2%)。家長認為“兒童發音不清楚,以至于影響陌生人理解他的程度”是以“輔音錯誤達到4個”為界(χ2=10.844,P=0.004),輔音錯誤嚴重者合計100名,男孩73名,女孩27名。“不良進食習慣”者占55.9%,“較差口腔功能”者占76.9%。
2.3 嚴重構音錯誤的影響因素分析 單因素分析有顯著性差異者包括年齡(χ2=36.944,P=0.000)、性別(χ2=9.850,P=0.002)、口腔功能評價(χ2=4.382,P=0.036)、父親文化程度(χ2=10.795,P=0.029)、母親文化程度(χ2=13.845,P=0.017)、參加語言班(χ2=8.520,P=0.004)。對多分類變量設置啞變量,見表2。最終進入Logistic(進入法)回歸方程的有3個因素,見表3,即年齡(P=0.001,OR=0.375)、性別(P=0.006,OR=4.589)及不參加語言班(P=0.041,OR=3.948),Logistic回歸模型 Hosmer-Lemeshow擬合優度檢驗P=0.479(>0.05),擬合度良好。
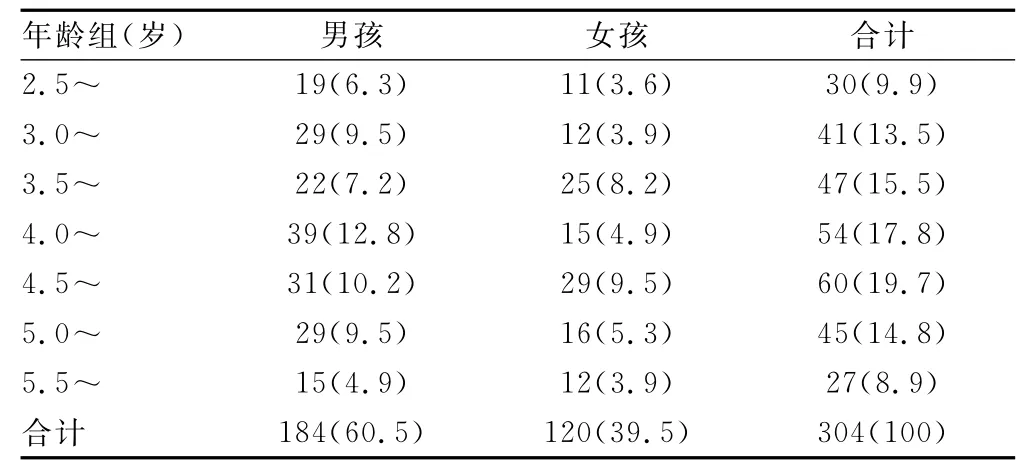
表1 年齡及性別組成[n(%)]

表2 構音錯誤危險因素Logistic回歸分析賦值
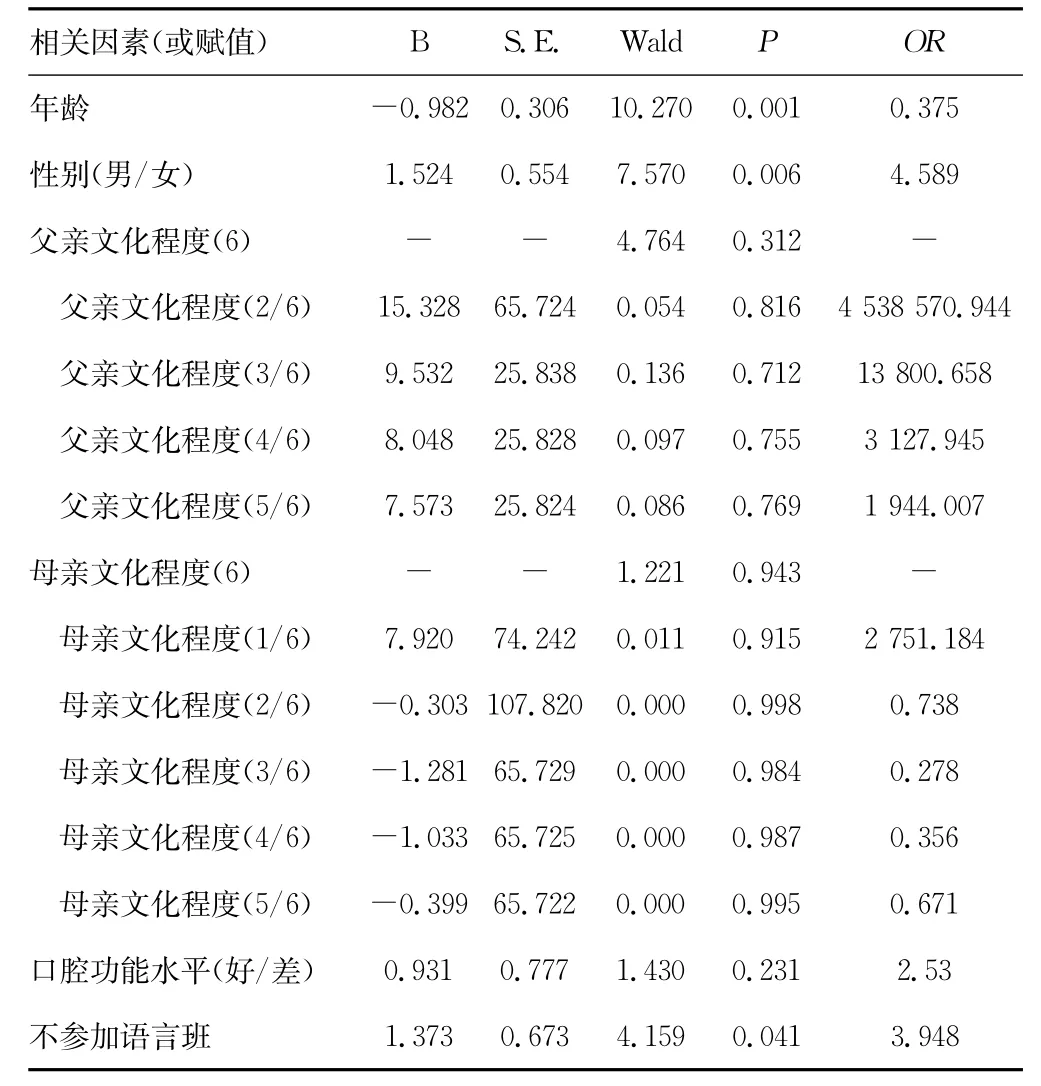
表3 構音錯誤危險因素Logistic回歸分析結果
3 討 論
3.1 兒童發音錯誤與功能性構音障礙的界定 “功能性構音障礙”,是相對于“器質性構音障礙”的概念,其具體定義并不統一。李勝利[3]將其定義為“無任何運動障礙、聽力障礙和形態異常等的學前兒童,其部分發音不清晰”。嚴格而言,大多數兒童在語音發育過程中的發音錯誤是功能性的、暫時性的,并不能被稱為“障礙”,故本文采用李勝利定義的內容,但不稱“障礙”,而稱“錯誤”,且不討論智力異常的兒童[4]。本文所謂構音“錯誤較重”則是指“輔音發音錯誤4個及以上”,此標準以統計學為依據:本研究卡方檢驗發現,家長評價“兒童發音不清楚,以至于影響陌生人的理解程度”是與語音評估結果“輔音錯誤達到或超過4個”相一致的。由于詞首輔音錯誤是最常見的臨床主訴,故本研究不討論元音及非詞首位置輔音的錯誤。
3.2 飲食習慣及口腔功能與語音發育的相關性 本研究結果認為,正常兒童的口腔功能對語音發育無影響。兒童不良進食習慣及口腔功能差的表現比較多,如:吃湯泡飯、吃飯不嚼、包飯不咽、吞咽時有惡心現象等,在單因素分析中,它們是嚴重發音錯誤的危險因素,但在最終的回歸分析中被剔除。分析發現,即使在發音較好組“不良進食習慣”者占55.9%,“較差口腔功能”者占76.9%,說明調查對象飲食普遍細軟,而2~6歲兒童口腔功能處于從不成熟向成熟過渡的階段,這是該年齡段兒童的共性,故與發音異常并無關系。同類研究結果意見不一。國內有研究認為,口腔功能不良、飲食習慣細軟與“構音障礙”相關,口腔功能訓練對語音矯正有效[5-10]。而既往臨床口腔功能訓練研究并非一致證明其對語音矯正的促進作用[11-14]。Bunton[14]認為,發音與非語音的口腔運動是由不同的神經支配的,對單純性功能性構音障礙兒童進行口腔功能訓練缺乏理論依據。因此,本研究認為,對器質性構音障礙兒童需行語音訓練以干預其語音發育,但對正常兒童,不應常規行口腔功能訓練與改變飲食習慣,這與張風華等[2]的研究一致。
3.3 家庭背景及語言環境對語音發育的影響 本次調查設計的家庭背景包括:帶養人的身份(祖、父輩及其他)、性別、文化程度、育兒方式及其與兒童的交流方式、家庭收入、父母文化程度及工作性質、家庭語言復雜程度、語言障礙家族史及家庭內使用的方言。結果顯示,家庭語言環境不影響兒童的語音發育,方言并非語音發育的負性影響因素,與國內的相關研究不一致[7,9]。
3.4 性別差異與語音發育的相關性 雖然統計結果顯示男孩比女孩更易出現嚴重語音錯誤,前者危險度是后者的4.589倍,但需注意,在同年齡組中,不僅構音錯誤嚴重組以男孩居多,而且構音較好組也以男孩居多,提示本研究抽樣存在性別偏倚。性別偏倚是本研究的不足,故不能證明語音發育存在性別差異。
3.5 語言班對語音發育的影響 幼兒園設置語言班旨在提高兒童的語音和語言水平,故本研究將其設為自變量,結果顯示語言班對語音發育的影響有統計學意義(P=0.041),但因P值接近0.05,應結合臨床考慮此意義。一般地,兒童語言能力強和弱均可作為家長安排兒童上語言班的理由,參加語言班的兒童語音水平可能很好,也可能很差,二者無因果關系,故該統計學結果并無臨床意義。
3.6 年齡與語音發育的相關性 本研究不涉及兒童聽覺辨別能力評價、注意力等認知能力評價,結果顯示年齡是兒童語音發育的惟一影響因素,這反映了認知和構音的實質性關系[15-17],因此,李勝利的“功能性構音障礙”定義有待商榷,還應界定年齡以利于臨床確定干預年齡。日本聽語協會的定義即限定了年齡(4歲以上)[18],其合理性在于該年齡段兒童認知水平較好,依從性強,更易獲較好療效,這有利于臨床確定干預年齡。過早矯正違背發育兒科學原則,拔苗助長則事倍功半且浪費醫療資源,并產生不必要的家庭負擔。因此語音矯正應遵循語音發育的年齡特征,干預時機和干預目標務必與發育水平相一致。
[1] 趙云靜.FOXP2基因與功能性構音障礙的相關性及突變研究[D].沈陽:中國醫科大學,2010.
[2] 張風華,金星明,章依文,等.舌尖音發音缺陷的臨床特征和語音治療[J].中華兒科雜志,2006(3):210-213.
[3] 李勝利.言語治療學[M].北京:華夏出版社,2007.
[4] 宋輝青,趙亞茹,趙云靜,等.功能性構音障礙學齡兒童的智力水平和智力結構分析[J].中國兒童保健雜志,2008,16(2):177-178.
[5] 王慧,羅燕斐,楊茹萊,等.兒童輔食添加及飲食習慣對構音問題影響的研究[J].中國婦幼保健,2005,20(5):57-58.
[6] 鐘云鶯,李維君,鄒時樸,等.兒童功能性構音障礙致病危險因素的分析[J].中國兒童保健雜志,2008,16(6):647-649.
[7] 林蕓,陳亦旋,劉運清,等.斷乳期飲食添加時間與兒童構音障礙相關性研究[J].中國初級衛生保健,2009,23(7):40-41.
[8] 陳少榮,洪金串.口腔訓練在構音障礙矯治中的應用[J].吉林醫學,2010,31(27):4792.
[9] 張潔.功能性構音障礙兒童相關因素分析[J].中國誤診學雜志,2011,11(13):3110-3111.
[10]高延,洪琦.兒童功能性構音障礙的研究進展[J].中國兒童保健雜志,2010,18(7):580-582.
[11]Forrest K.Are oral-motor exercises useful in the treatment of phonological/articulatory disorders[J].Semin Speech Lang,2002,23(1):15-26.
[12]Guisti Braislin MA,Cascella PW.A preliminary investigation of the efficacy of oral motor exercises for children with mild articulation disorders[J].Int J Rehabil Res,2005,28(3):263-266.
[13]Forrest K,Iuzzini J.A comparison of oral motor and production training for children with speech sound disorders[J].Semin Speech Lang,2008,29(4):304-311.
[14]Bunton K.Speech versus nonspeech:different tasks,different neural organization[J].Semin Speech Lang,2008,29(4):267-275.
[15]趙云靜,趙亞茹,郗春艷,等.功能性構音障礙兒童的聽覺辨別能力研究[J].中國康復,2005,10(3):149-151.
[16]毛世楨,馬紅英.構音障礙兒童的輔音聲母偏誤分析[J].中國特殊教育,2005,13(9):40-44.
[17]宋輝青,趙亞茹,趙云靜,等.功能性構音障礙兒童的持續性注意研究[J].中國臨床心理學雜志,2007,15(1):21-22.
[18]昝飛,馬紅英.言語語言病理學[M].上海:華東師范大學出版社,2005:88.

