腹腔鏡與開腹手術治療慢性闌尾炎的對比分析
張展志,于軍輝,羅成華
(首都醫科大學附屬北京世紀壇醫院 結直腸肛門外科,北京 100038)
腹腔鏡與開腹手術治療慢性闌尾炎的對比分析
張展志,于軍輝,羅成華?
(首都醫科大學附屬北京世紀壇醫院 結直腸肛門外科,北京 100038)
目的:比較腹腔鏡與開腹手術在慢性闌尾炎治療中的應用價值。方法:回顧分析2007年12月~2010年12月我院施行42例慢性闌尾炎手術的臨床資料,25例行開腹手術,17例行腹腔鏡手術,對比2組手術時間、術中出血、術后住院時間、術中合并處理其他疾病、總費用、切口感染率,并隨訪術后慢性腹痛的情況。結果:手術時間開腹組顯著長于腹腔鏡組(P<0.05):術中出血量開腹組多于腹腔鏡組(P<0.05):術后住院時間開腹組顯著長于腹腔鏡組(P<0.05)。開腹手術25例中同時處理其他疾病2例,腹腔鏡手術17例中同時處理其他疾病8例(P<0.05):開腹手術者平均費用明顯小于腹腔鏡手術者平均費用(P<0.05)。2組切口感染率及術后慢性腹痛比率均無顯著差異(均P>0.05)。結論:雖然平均費用較高,腹腔鏡對慢性闌尾炎的診治仍有一定的優勢。
慢性闌尾炎;腹腔鏡手術;開腹手術;總費用
闌尾炎是普通外科的常見病和多發病,自1983年由德國Semm首先報道腹腔鏡闌尾切除術以來,因其具有諸多優點,越來越受到外科醫生重視,開展越來越廣泛。2006年柏林國際腔鏡會議上歐洲提出腹腔鏡闌尾切除術是急慢性闌尾炎治療的首選。但是由于國內各地區社會醫療保險對急性闌尾炎進行單病種費用限制,使腹腔鏡對急性闌尾炎的手術開展受到很大制約。腹腔鏡闌尾切除術治療慢性闌尾炎仍可積極開展,但國內較少文獻報道其與慢性闌尾炎開腹手術的比較優勢。本文對比了腹腔鏡手術 (Laparospic appendectomy,LA) 和開腹手術 (Open appendectomy,OA)治療慢性闌尾炎術中、術后的情況及總費用,并隨訪了患者慢性腹痛的改善情況,現報道如下。
1 資料與方法
1.1 臨床資料
2007年12月~2010年12月,我院施行慢性闌尾炎手術42例,患者自主選擇手術方式,其中包括開腹手術25例和腹腔鏡手術17例,術者均為熟練掌握開腹及腹腔鏡闌尾切除手術技巧的高年資醫師。慢性闌尾炎的診斷符合以下標準:(1)右下腹疼痛反復發作;(2)沒有右下腹疼痛,但右下腹固定壓痛點存在,同時可伴有腹瀉、腹脹、便秘等其它附屬癥狀[1];(3)既往有明確的急性闌尾炎發作史或經鋇灌腸闌尾造影提示慢性闌尾炎。開腹組男8例、女17例;年齡15~79歲,平均38歲。腹腔鏡組男7例、女10例;年齡13~78歲,平均34歲。2組間性別與年齡差異無統計學意義。
1.2 手術方法
OA均取麥氏切口,長2~7cm,術中絲線結扎闌尾根部及系膜,荷包包埋殘端。LA采用三孔法,闌尾系膜電凝或超聲刀切斷,闌尾根部以鈦夾、可吸收夾、或可吸收線或絲線結扎切斷,殘端粘膜電灼處理。術后隨訪8個月~30個月,全部隨訪成功。
1.3 統計學處理
2組結果均以SPSS 17.0統計軟件包處理。計量資料比較采用t檢驗,計數資料采用χ2檢驗。
2 結果
2.1 計量資料
表1示,2組手術時間、術中出血、術后住院天數及總住院費用均存在顯著性差異(P<0.05,P<0.01)。
2.2 計數資料
OA組2例闌尾與周圍粘連,均松解粘連行闌尾切除術。LA組5例術中見腹腔有不同程度的粘連,其中闌尾與周圍粘連2例,回盲部與前側腹壁粘連2例,大網膜與腹壁及腸管粘連1例,術中均予以松解。與婦科合作行輸卵管再通術和卵巢囊腫剝除術各1例,聯合行膽囊切除術1例。OA組有2例切口感染,LA組無切口感染。2組比較,差異無統計學意義(P>0.05)。
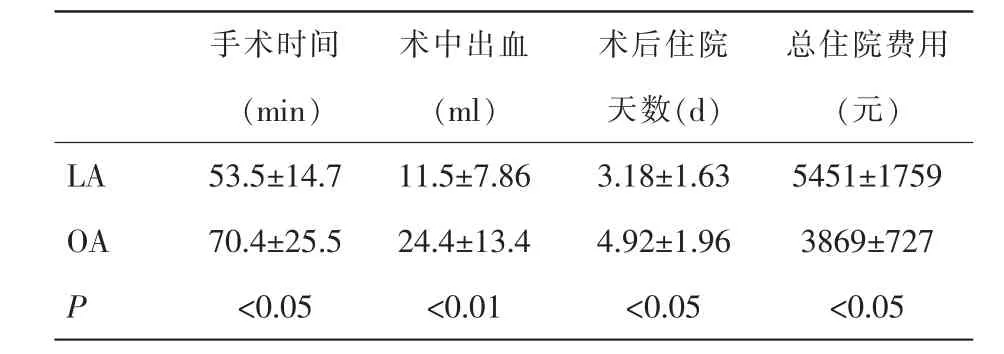
表1 2組手術結果比較
術后隨訪8~30個月,OA組5例術后仍有不同程度的慢性腹痛,經進一步診治,2例為慢性盆腔炎,予以相應治療后癥狀消失;1例為腹壁肌肉間血腫,經清創手術后治愈;2例為腸粘連伴不全腸梗阻,經治療后癥狀有所好轉。LA組1例術后仍有慢性腹痛,診斷為慢性盆腔炎,保守治療后癥狀消失。2組比較,差異無統計學意義 (P>0.05)。
3 討論
腹腔鏡行闌尾切除術已越來越多地應用于臨床,但對其推廣應用,國內外科界仍有不同意見。LA是微創手術,具有患者創傷小、康復快、住院時間短、并發癥明顯減少[2]等優點,目前均認為急性闌尾炎行腹腔鏡手術患者痛苦少,康復快,切口感染率低。但我國該術式仍只在發達省份得到推廣應用,其中原因除了與手術醫師腹腔鏡手術水平較低以及微創觀念不深相關外,還與一些研究認為LA存在手術操作復雜、手術時間長、適應證狹窄以及費用高等有關[3]。腹腔鏡治療慢性闌尾炎的報道較少見,我們研究分析了42例慢性闌尾炎LA和OA認為,LA手術時間要少于OA,但在2項技術純熟且達到平臺期、又減少腹壁開關操作的情況下,應為此種結果。且慢性闌尾炎與急性闌尾炎不同,一般闌尾無明顯充血水腫,術中操作相對簡單,因此手術時間和出血較少。慢性闌尾炎行LA,在探查和處理其它腹腔內疾病方面具有明顯優勢。
與慢性闌尾炎容易混淆的疾病有慢性結腸炎、慢性盆腔炎、潰瘍性結腸炎、腹腔粘連、Meckle憩室及盲腸疾病,如結核、腫瘤等。通過鋇灌腸闌尾造影可與大多數疾病鑒別,但腹腔粘連、慢性盆腔炎等不易區分。慢性闌尾炎術后約35%的患者癥狀未見改善,有學者認為這與其他疾病誤診為慢性闌尾炎有關[4]。慢性闌尾炎炎癥反復發作容易引起腹腔粘連。本文腹腔鏡術中發現不同程度的腹腔粘連比例達5/17,經松解術后慢性腹痛比例僅1/17,且為慢性盆腔炎。而開腹組術后慢性腹痛比例高達5/25,且2例為腸粘連造成不全梗阻所致。本文LA和OA在術后慢性腹痛上無統計學差異,可能與樣本量小有關,需進一步擴大樣本量研究。Blanco等分析了304例慢性腹痛患者,認為慢性闌尾炎和腹腔粘連是引起慢性腹痛的重要原因之一,并且14.4%的患者多項檢查不能明確病因,最后通過腹腔鏡確診并成功治療[5]。OA麥氏切口不易延長和追求盡量小切口,使得腹腔探查有明顯的局限性,術中不能廣泛探查及治療腹腔內粘連,一次麻醉下合并其他手術更為困難。LA能對腹腔進行徹底探查,避免漏診其他可引起右下腹慢性疼痛的疾病,亦可在行闌尾切除的同時將粘連松解、卵巢囊腫剝除和膽囊切除等,達到診治并舉。本文LA同時處理其他疾病的能力明顯強于OA,進一步證實上述觀點。
慢性闌尾炎行LA具有顯著的微創特征:(1)腹腔鏡手術不用開關腹,且省略了闌尾殘端的包埋;(2)采用超聲刀和電刀處理闌尾系膜血管安全、便捷,很少出血。術后疼痛輕,胃腸功能恢復迅速,住院時間短,平均3.5d;(3)腹腔鏡術野開闊,不受闌尾位置和肥胖等因素的影響,很容易找到闌尾;而傳統開放手術,若闌尾不在切口下或患者為肥胖體形,手術操作費時又費力;(4)本組采用三孔法切除闌尾,兩Trocar選擇在臍部和恥骨上毛發處,切口小而隱蔽,深受中青年女性患者歡迎[6]。采用臍二孔法行LA比傳統的三孔法LA少了一個孔,微創手術特點可得到了更好的體現,是更進一步趨向微創的外科改良新技術[7]。手術損傷輕,機體的免疫反應就較輕,有利于機體的順利恢復[8]。本文LA患者手術時間,術后住院時間,術中出血量均低于OA組,進一步驗證了以上觀點。但在慢性闌尾炎急性發作時,其既具有急性闌尾炎時腹腔急性炎癥、腸管擴張水腫,又具有慢性闌尾炎時腹內廣泛粘連的病理生理特點,此時LA風險極大,應及時選擇OA[9]。
[1]陳軍波.慢性闌尾炎的診斷與手術治療[J].實用中西醫結合臨床,2010,10(1):66.
[2]汪啟斌,張篤,董榮坤,等.腹腔鏡闌尾切除術并發癥探究[J].中國老年保健醫學,2008,6(3):112-113.
[3]李洪樹,陳玉濤,唐光華,等.腹腔鏡闌尾切除術應注意的幾個問題:附132例報告 [J].中國普外基礎與臨床雜志,2008,15(5):367-368.
[4]Giuliano V,Giuliano C,Pinto F,et al.Chronic appendicitis/syndrome manifested by an appendicolith and thickened appendix presenting as chronic right lower abdominal pain inadults[J].Emerg Radiol,2006,12(3):96-98.
[5]Blanco JA,Casasa JM,Castellv A,etalLaparoscopy in chronic abdominal pain in children[J].Cir Pediatr,2005,18(2):61-64.
[6]周曉武,張海宏,顧國利,等.慢性闌尾炎腹腔鏡手術的臨床應用價值[J].空軍總醫院學報,2008,24(1):15-16.
[7]謝英園,羅世云,聞久輝,等.臍二孔法腹腔鏡闌尾切除術[J].外科理論與實踐,2010,15(2):160-162.
[8]覃興尤,李智勇,陳衛民,等.慢性闌尾炎腹腔鏡與開腹手術切除闌尾對機體免疫功能影響的比較 [J].中國內鏡雜志,2008,14(5):539-541
[9]秦誠,陳延林,何德云,等,慢性闌尾炎急性發作手術方式的選擇 (附 22例報告)[J]. 中國內鏡雜志,2009,15 (7):728-729,732.
R574.61
B
1001-0025(2012)01-0036-03
10.3969/j.issn.1001-0025.2012.01.011
* 本文通訊作者。
張展志(1981-),男,主治醫師。
2011-10-20
2012-01-10

