老年心律失常臨床特征及相關因素的分析與探討
吉金榮 郭丹杰* 張 靜
(1 鄭州市中醫院心內一科,河南 鄭州450007;2 北京大學人民醫院心臟中心,北京 100044)
心律失常是老年人常見的臨床表現,嚴重心律失常(室性心動過速和心室顫動)可發生血流動力學改變,加重心肌缺血和誘發心力衰竭,是導致心臟性猝死的重要原因[1],我們對173例老年和94例非老年的動態心電圖結果進行分析,對比心律失常類型并對其相關因素進行比較,旨在探討基礎心臟病、心臟結構、心功能狀態和心律失常的關系,為老年心律失常的診斷和治療提供依據。
1 資料與方法
1.1 資料
回顧性分析2009年7月至2010年6月在北京大學人民醫院心內科住院并行24h動態心電圖和超聲心動圖者267人,分為老年組:年齡≥60歲,非老年組<60歲。其中老年組173人,平均(71.6±6.6)歲;非老年組94人,平均(50.1±8.9)歲。所有冠心病患者均經冠狀動脈造影證實至少一支主要冠狀動脈或其分支內徑狹窄≥50%,高血壓病符合《中國高血壓防治指南》2009年修訂版診斷標準。
1.2 方法
采用美國GE公司的Mars PC記錄儀及Holter分析系統,每例患者均連續監測24h,并詳細記錄生活日志,心律失常的定性和定量均由專業人員核對校正。應用美國GE公司的Vivind 7 彩色超聲心動儀測量左房內徑和左室射血分數(LVEF)。
1.3 統計學方法
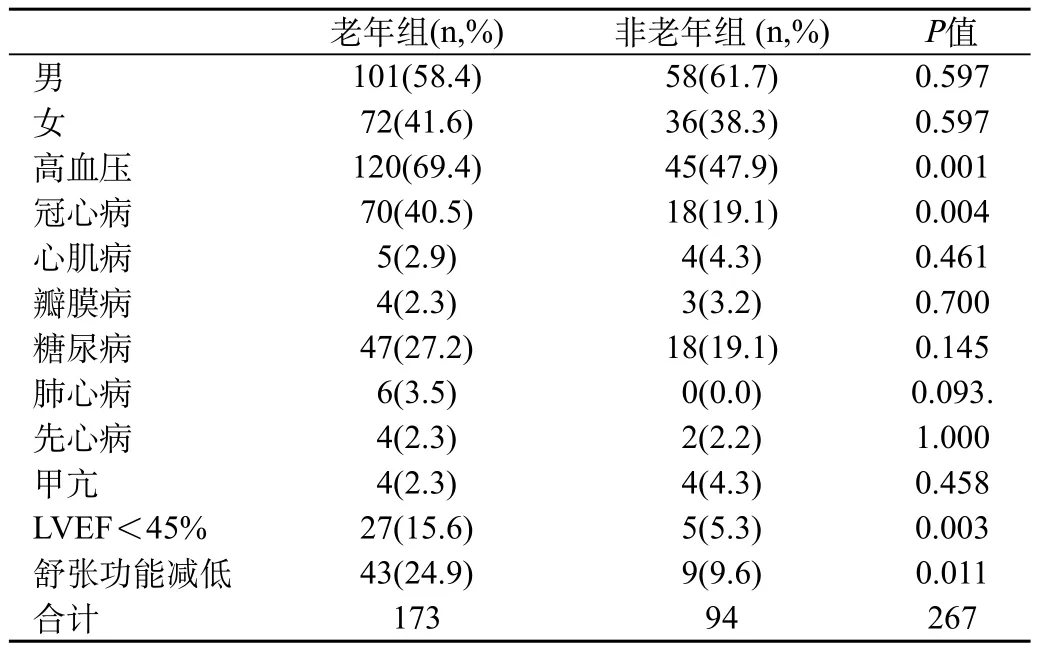
表1 老年組和非老年組一般情況比較
統計學資料采用SPSS11.5 統計軟件分析,計量資料以均數±標準差表示,組間比較采用t檢驗;計數資料采用百分數形式表示,組間比較采用χ2檢驗。以P≤0.05為差異有統計學意義。

表2 老年組和非老年組臨床表現比較

表3 老年組和非老年組心律失常類型比較

表4 老年組不同左房內徑患者心律失常類型的比較

表5 老年組不同心功能狀態患者心律失常類型比較
2 結 果
2.1 老年組和非老年組一般情況比較
我們對兩組患者的一般情況進行了對比,老年組糖尿病的比率高于非老年組,但差異無統計學意義(P>0.05);高血壓、冠心病、肺心病、慢性心功能不全和舒張功能減低的比率明顯高于非老年組,差異均有統計學意義(P<0.05),見表1。
2.2 老年組和非老年組臨床表現比較
老年組最常見的癥狀為胸悶,其次為心悸、頭暈、胸痛,非老年組常見的癥狀依次為心悸、胸悶、胸痛。黑朦和暈厥在老年組發生的比率高于非老年組,但差異無統計學意義(P>0.05);老年組頭暈的比率明顯高于非老年組,差異有統計學意義(P<0.05)。見表2。
2.3 兩組患者心律失常類型分析
對兩組患者的心律失常類型對比分析后的結果顯示:兩組中常見的心律失常類型均依次為房性早搏、室性早搏、房性心動過速、心房顫動,老年組各種心律失常的比率均高于非老年組,其中房性心動過速、心房顫動、Ⅱ度和Ⅱ度以上房室傳導阻滯的比率明顯高于非老年組,差異有統計學意義(P<0.05);心房撲動、室性心動過速及完全性左束支阻滯(LBBB)的比率高于非老年組,但差異無統計學意義(P>0.05)。見表3。
2.4 老年組心律失常的特點及相關性分析
①心房顫動:老年組發生心房顫動57例,發生率為32.9%,其中陣發性心房顫動34例(59.6%),持續性心房顫動 23例(41.6%),R-R間期>2.0s者18例(31.6%),心功能不全15例(26.3%),合并高血壓病37例(64.9%),冠心病19例(33.3%),糖尿病16例(28.1%)。提示老年組心房顫動的發生率及出現長R-R間期的概率較高。②不同左房內徑患者心律失常類型的比較:本研究對老年組左房增大(男性>4.0cm,女性>3.5cm)的動態心電圖結果進一步分析,數據顯示左房增大組房性心動過速和心房顫動的發生率高于左房正常組,差異有統計學意義(P<0.05),提示左房增大者房性心律失常的發生率增加,見表4。③不同心功能狀態患者心律失常類型的比較:我們依據LVEF把老年組分為A和B組,A組LVEF≥45%,146例;B組LVEF<45%,27例。數據顯示B組中各種心律失常的比率均高于A組,其中室性心動過速、Ⅱ度和Ⅱ度以上房室傳導阻滯和完全性左束支阻滯的比率明顯高于A組,差異有統計學意義(P<0.05)。1例心室顫動發生于B組,見表5。
3 討 論
本研究結果顯示心律失常的發生率均隨年齡增加而增加,主要原因是老年人合并基礎疾病多以及心臟傳導系統可能存在病變或退行性改變。高血壓是老年人心律失常最常見的病因,分析其機制可能如下:①高血壓患者,室壁增厚,左室順應性下降,左室舒張末壓增加,左心房壓力增加,左心房增大,形成心臟重構[2]。②高血壓患者交感神經興奮性增高,血液中兒茶酚胺水平升高,同時腎素-血管緊張素系統激活,心臟異位起搏點興奮性增加。因此老年高血壓患者更容易發生心律失常。提示我們在臨床工作中對老年高血壓患者應高度重視,采取合理的治療方案[3],減少各種心律失常及心血管事件的發生。
心房顫動是老年人常見的心律失常類型,有報告顯示:在65歲以上的人群中,每年新發心房顫動的風險大約為2%[4]。我們的研究數據顯示:老年心律失常患者中約1/3為心房顫動,發生率明顯高于非老年組,其中約1/3合并長R-R間期,原因可能如下:老年患者合并基礎心血管疾病較多,容易發生左房增大使心房壁受牽拉,同時由于心房肌的變性,心房肌細胞應激性增強,傳導和不應期的不一致使心房肌電位不穩定,導致房性心律失常的發生[5]。本研究結果也顯示,左房增大時心房顫動和房性心動過速的發生率明顯增加。同時竇房結、房室結的纖維化和脂肪浸潤隨年齡增加而加重,最終導致竇性心率下降、房室傳導阻滯的發生增加,因此老年心房顫動容易合并長R-R間期,,因此針對老年患者的心房顫動,治療前應行動態心電圖檢查,以明確是否存在快速心房顫動以外的緩慢心律失常的情況。
心力衰竭是各種心血管疾病發展的終末階段,LVEF是衡量左室收縮功能的重要指標,已有研究顯示LVEF下降是老年心律失常發生的重要影響因素,與惡性室性心律失常的發生呈明顯的負相關[6],我們的數據顯示LVEF<45%時惡性室性心律失常的發生率明顯增加,其發生機制可能如下:原發的心血管疾病導致心肌肥厚、缺血、壞死或纖維化,促使心肌重構,隨之發生室壁運動異常、室壁張力增加、神經內分泌失調、電解質紊亂等病理生理改變,使心肌離子流發生變化,心肌復極離散度增大,發生心肌電重構,通過觸發活動、自律性異常和折返等機制誘發室性心律失常[7],同時嚴重的室性心律失常可導致心輸出量下降,進一步加重心力衰竭,形成惡性循環,因此臨床工作中在積極糾正心力衰竭的同時,應積極預防惡性室性心律失常的發生。
心律失常更多見于老年人,是心臟傳導系統退行性變和各種病理因素共同作用的結果。老年心律失常最常見的病因是高血壓,其次是冠心病,左房內徑增大可致房性心律失常的發生率增高,慢性心功能不全患者惡性室性心律失常的發生率增高。臨床工作中應治療導致心律失常的病因,去除誘因,預防心臟重構,改善心功能,對不同患者采取個體化的治療方法,從而改善預后。
[1]Turakhia M,Tseng ZH.Sudden cardiac death: epidemiology,mechanisms and therapy[J].Curr Probl Cardiol,2007,32(5):501-546.
[2]Cuspid C,Negri F,Giudici V,et al.Echocardiography in clinical practice: the burden of arterial hypertension[J]J Hum Hypertens,2010,24(3):395-402.
[3]Wilbert S,Jerome L,Carl J,et al.ACCF/AHA 2011 Expert Consensus Document on Hypertension in the Elderly[J].Am J Cardiol,2011,57(1): 1-80.
[4]Mozaffarian D,Furberg CD,Psaty BM,et al.Physical activity and incidence of atrial fibrillation in older adults: the cardiovascular health study[J].Circulation,2008,118(8):800-807.
[5]Tsang TS,Barnes ME,Bailey KR,et al.Left atrial volume:important risk marker of incindent atrial fibrillation in 1655 older men and women [J].Clin Proc,2001,76(4):467-475.
[6]Frangiskakis JM,London B.Targeting device therapy: aenomics of sudden death[J].Heart Fail Clin,2010,6(1):93-100.
[7]Bharat K.Kantharia Cardiac arrhythmias in congestive heart failure[J].Expert Rev Cardiovasc Ther,2010,8(1): 137-140.

