肌力訓練對痙攣型腦癱患兒步行功能的影響
(臨沂市交通醫院,山東臨沂 276003)
腦性癱瘓是自受孕開始至嬰兒期非進行性腦損傷和發育缺陷所導致的綜合征,主要表現為中樞性運動功能障礙和發育落后、姿勢異常、肌力和肌張力異常、反射異常[1]。腦癱患兒比較常見的治療方法為Bobath神經發育促進療法,該療法是通過恰當的手法刺激,抑制異常姿勢和運動模式的產生,使患兒體驗正常的運動感覺與姿勢,從而改善異常運動的控制力,促進正常姿勢和運動模式[2]。2010年3月~2011年6月,我們對痙攣型腦癱患兒行肌力訓練,并觀察了其對患兒下肢肌力及步行功能的影像,現報告如下。
1 資料與方法
1.1 臨床資料 選擇我院收治的痙攣型腦癱患兒51例,男27例,女24例;年齡4~12歲。納入標準:①符合痙攣型腦性癱瘓診斷標準,包括偏癱型和雙癱型;②年齡4~12歲;③粗大運動功能分級為Ⅱ或Ⅲ級;④患兒家長知情同意,并簽署知情同意書。排除標準:①不能理解或配合完成指令;②膝關節或髖關節有固定性攣縮畸形超過25度;③因疾病原因不能完成各項訓練,如頻繁癲癇發作及嚴重聽力障礙;④下肢接受過矯形手術、接受過肉毒素注射或正在使用抗痙攣藥物。所有患兒隨機分為觀察組26例及對照組25例,兩組一般資料無統計學差異。
1.2 治療方法 觀察組行踝跖屈肌群、膝伸肌群及髖伸肌群的肌力訓練:①雙腳跟抬起訓練,受試者站在高度約20 cm穩定的平臺邊緣,兩腿伸直,最大限度的腳跟抬起離地,再將腳跟緩慢放下,然后再次將腳跟抬起離地。訓練時確保身邊有可扶住的支撐物保護。通過向受試者背包中增加重量來選擇訓練負荷,使受試者能很好地完成8~10次腳跟抬起訓練而不感疲勞;②緩慢下蹲訓練:受試者兩腳開立,與肩同寬,從站立位緩慢下蹲,髖部向后移動好像坐椅子的動作,直到屈膝30°~60°,還原,重復上述動作。訓練中不要上提足跟。下蹲時吸氣,起立時呼氣,在受試者腰部與墻壁之間放置直徑約55 cm的訓練球,用來規范訓練;③上下樓梯訓練。每項訓練進行3組,每組8~10次,訓練時間20~30 min,1周3次,共6周。由同一名專業治療師對所有受試者進行各項訓練的指導,選擇合適的運動負荷量,記錄每名受試者完成情況。對照組行常規康復訓練治療,如神經發育療法、物理療法等,不包含漸進性抗阻訓練,若有對照組成員接受肌力訓練將從對照組中剔除。治療結束后,由同一名專業醫師立即對兩組患兒進行評定。為評估肌力訓練的長效性,6周后再次進行同樣的評定。
1.3 觀察項目 對兩組患兒治療前(T0)、治療后即刻(T1)、治療6周(T2)觀察以下項目。①肌力:采用徒手肌力測定法測定踝跖屈肌、膝伸直肌、髖伸直肌肌力,分為0~5級。②肌張力:改良Ashworth評定量表對肌張力進行評定,分級為0、1級、1+級、2級、3級、4級,為了統計方便可將肌張力分級量化為0分、1 分、1.5 分、2 分、3 分、4 分[3]。GMFM-88量表[4]是由Russell創立,已被廣泛運用于小兒腦癱的粗大運動功能的評價,共88項內容,分為5個功能區:A(臥位與翻身)、B(坐位)、C(爬和跪)、D(站立位)、E(行走與跑、跳)。每項按4級評分,0分:動作沒有出現的跡象;1分:只完成整個動作的10%以下;2分:可完成整個動作的10% ~100%;3分:全部完成。GMFM中D區為站立位功能區,共13項,39分;E區為行走、跑、跳功能區,共24項,72分。本研究采用GMFM中D和E功能區對腦癱患兒進行步行功能評定,記錄D、E功能區原始分,采用百分比進行結果分析。采用足印法進行步態分析,使患者在撒滿白石灰粉的黑色走道上行走留下足印,行走距離不少于6 m,每側足不少于3個連續足印,計算步速,步速指步行的平均速度(m/s)。
1.3 統計學方法 采用SPSS16.0統計軟件,計量資料以±s表示,采用獨立樣本t檢驗,計數資料采用χ2檢驗。檢驗水準α=0.05。
2 結果
2.1 肌力評定比較 見表1。
表1 兩組治療前后肌力評定(級,±s)
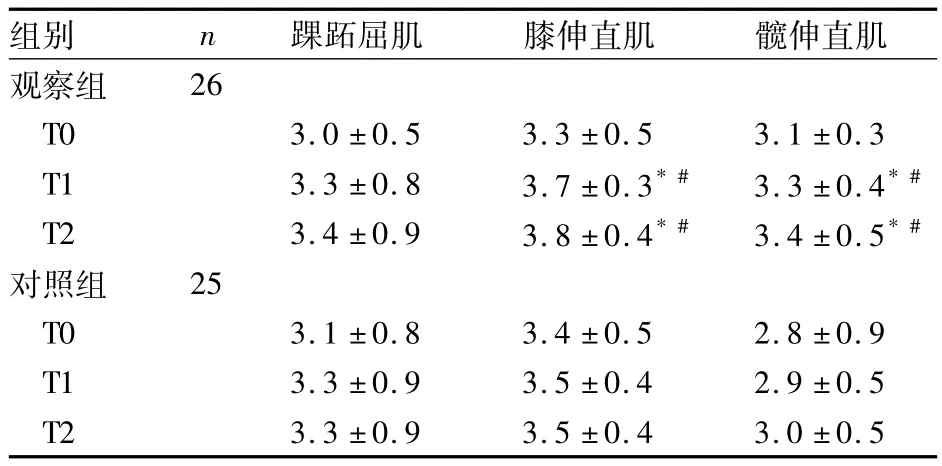
表1 兩組治療前后肌力評定(級,±s)
注:與T0時點比較,*P <0.05;與對照組比較,#P <0.05
組別 n 踝跖屈肌 膝伸直肌 髖伸直肌觀察組26 T0 3.0 ±0.5 3.3 ±0.5 3.1 ±0.3 T1 3.3 ±0.8 3.7 ±0.3*# 3.3 ±0.4*#T2 3.4 ±0.9 3.8 ±0.4*# 3.4 ±0.5*#對照組 25 T0 3.1 ±0.8 3.4 ±0.5 2.8 ±0.9 T1 3.3 ±0.9 3.5 ±0.4 2.9 ±0.5 T2 3.3 ±0.9 3.5 ±0.4 3.0 ±0.5
2.2 肌張力評定比較 見表2。由表2可見,各肌群不同時點肌張力比較無統計學差異(P>0.05)。
表2 觀察組治療前后肌張力評定(級,±s)

表2 觀察組治療前后肌張力評定(級,±s)
治療時間 踝跖屈肌 膝伸直肌 髖伸直肌T0 2.0 ±0.7 1.8 ±0.3 2.2 ±0.5 T1 1.9 ±0.6 1.9 ±0.2 2.0 ±0.6 T2 1.8 ±0.5 1.9 ±0.1 1.9 ±0.6
2.3 GMFM量表評分比較 見表3。
表3 兩組治療前后GMFM量表評分比較(分,±s)
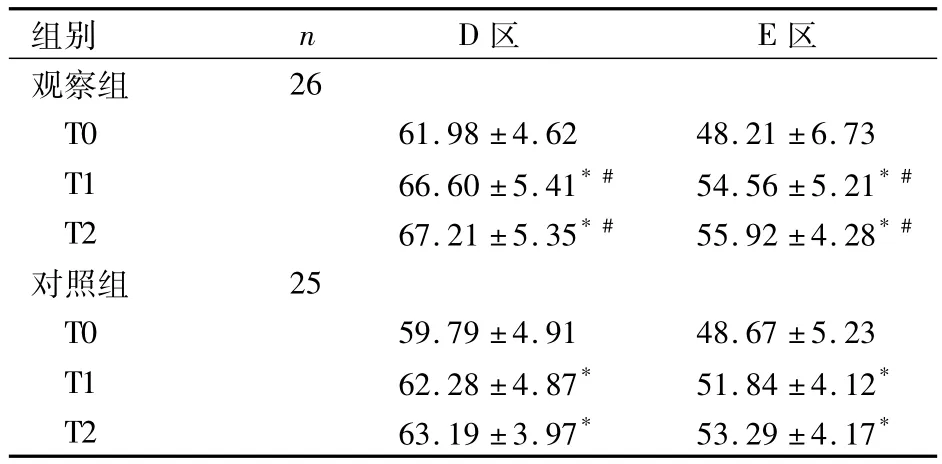
表3 兩組治療前后GMFM量表評分比較(分,±s)
注:與T0時點比較,*P <0.05;與對照組比較,#P <0.05
組別 n D區 E區觀察組26 T0 61.98 ±4.62 48.21 ±6.73 T1 66.60 ±5.41*# 54.56 ±5.21*#T2 67.21 ±5.35*# 55.92 ±4.28*#對照組 25 T0 59.79 ±4.91 48.67 ±5.23 T1 62.28 ±4.87* 51.84 ±4.12*T2 63.19 ±3.97* 53.29 ±4.17*
2.4 步行速度 見表4。
表4 兩組治療前后步速比較(m/s,±s)

表4 兩組治療前后步速比較(m/s,±s)
注:與T0時點比較,*P <0.05;與對照組比較,#P <0.05
組別T0 T1 T2觀察組 0.54 ±0.21 0.69 ±0.15*# 0.72 ±0.13*#對照組 0.56 ±0.11 0.60 ±0.14 0.64 ±0.14*
3 討論
腦性癱瘓是兒童殘疾最常見的疾病,是一組持續存在的運動和姿勢發育障礙的綜合征,患兒常伴有不同程度的智力、感覺、言語、行為、情感等障礙,伴發癲癇和繼發性肌肉骨骼障礙疾病[5,6]。痙攣型腦癱是最常見和典型的腦癱類型,約占全部病例的50% ~60%,主要因錐體系受累引起,表現以雙下肢為主的痙攣性截癱或四肢癱瘓。患兒行走、站立困難,走路足尖著地呈剪刀步態。
肌力訓練在痙攣型腦癱患兒中的應用存在著爭議。以往認為其能加重肌肉痙攣、異常姿勢及運動模式。原因是肌肉無力并不是痙攣型腦癱患兒的主要問題,而肌肉痙攣才是其功能障礙的主要原因,肌力訓練可增加患兒的肌肉痙攣程度,引起關節攣縮,從而加劇運動功能障礙[7,8],但許多文獻報道,肌肉無力是痙攣型腦癱患兒的主要問題,肌力訓練可通過改善患兒的肌力,從而加強對姿勢和運動功能的控制能力,并不增加患兒的肌張力[9]。McBurney等[10]對11例痙攣型腦癱患兒進行定性研究,發現肌力訓練治療可增加患兒肌力、減輕活動受限程度、促進游戲的參與能力。Dodd等[11]對22例雙側痙攣型腦癱患兒進行隨機對照研究,發現肌力訓練可增加患兒的肌肉肌力,也可促進患兒步行、跑、跳、爬樓梯等功能,此與本文結論一致。
Andersson等對成年腦癱患者進行漸進性肌力訓練研究,發現肌力訓練可提高患者肌力和步行功能,并不增加患者肌張力。李華等[12]對50例腦卒中偏癱患者在恢復期進行患肢膝屈伸肌群肌力訓練,發現肌力訓練有助于提高運動功能、改善步態。Lee等[13]對17例痙攣型腦癱患兒進行研究,試驗組進行5周的肌力訓練治療,對照組進行常規康復訓練治療,發現肌力訓練治療可增加患兒下肢肌力;采用三維步態分析儀分析步態功能,發現肌力訓練組步速、跨步長均比對照組提高,差異亦有統計學意義。本研究觀察組膝伸直肌和髖伸直肌T1、T2時點肌力明顯高于同組T0時點及對照組,且有統計學差異;觀察組T1、T2時點D區、E區評分明顯高于同組T0時點及對照組,說明肌力訓練治療能促進步行功能的改善。
正常步態應是平穩、協調、有節律的,兩腿交替進行的步態,步態是經過學習而獲得的,具有特征性,涉及個人行為習慣、職業、教育背景、年齡及性別等因素,也受到多種疾病的影響。正常步態具有三個特點:身體平穩、步長適當、耗能最少。步行速度是反映步行能力的基本指標,也是最具功能性的指標。本研究觀察組T1、T2時點步行速度明顯高于同組T0時點及對照組,且有統計學差異。進一步證實了肌力訓練的臨床療效。
總之,肌力訓練可增強患兒肌肉力量、改善步行功能并不增加肌張力,是腦癱患兒治療的有效方法,可促進康復,提高患兒生活質量。
[1]中國康復醫學會兒童康復專業委員會,中國殘疾人康復協會小兒腦癱康復專業委員會.小兒腦癱的定義、分型和診斷條件[J].中華物理醫學與康復雜志,2007,29(5):309-311.
[2]Klimont L.Principles of bobath neuro-developmental therapy in cerebral palsy[J].Ortop Traumatol Rehabil,2001,3(4):527-530.
[3]Ansari NN,Naghdi S,Arab TK,et al.The interrater and intrarater reliability of the Modified Ashworth Scale in the assessment of muscle spasticity:limb and muscle group effect[J].Neuro Rehabilitation,2008,23(3):231-237.
[4]Wright FV,Rosenbaum PL,Goldsmith CH,et al.How do changes in body functions and structures,activity,and participation relate in children with cerebral palsy[J].Dev Med Child Neurol,2008,50(4):283-289.
[5]Rosenbaum P,Paneth N,Leviton A,et al.A report:the definition and classification of cerebral palsy April 2006[J].Dev Med Child Neurol Suppl,2007,(109):8-11.
[6]Johnson A.Cerebral palsies:epidemiology and causal pathways[J].Arch Dis Child,2000,83(3):279A.
[7]Russell DJ,Rosenbaum PL,Cadman DT,et al.The gross motor function measure:a means to measure the effect of physical therapy[J].Dev Med Child Neurol,1989,31(3):341-352.
[8]Bobath B.Motor development,its effects on general development and application to the treatment of cerebral palsy[J].Physiotherapy,1971,57(11):526-537.
[9]Dodd KJ,Taylor NF,Damiano DL.A systemic review of the effectiveness of strength-training programs for people with cerebral palsy[J].Arch Phys Med Rehabil,2002,83(8):1157-1164.
[10]McBurney H,Taylor NF,Graham HK.A quantitative analysis of the benefits of strength training for young people with cerebral palsy[J].Dev Med Child Neurol,2003,45(10):658-663.
[11]Dodd KJ,Taylor NF,Graham HK.A randomized clinical trial of strength training in young people with cerebral palsy[J].Dev Med Child Neurol,2003,45(10):652-657.
[12]李華,姚紅華,劉利輝.肌力訓練對偏癱步態的影響及下肢功能評定與步態分析間的相關性[J].中華物理醫學與康復雜志,2003,25(1):34-36.
[13]Lee JH,Sung IY,Yoo JY.Therapeutic effects of strengthening exercise on gait function of cerebral palsy[J].Disabil Rehabil,2008,30(19):1439-1444.

