羅哌卡因用于乳腺癌術后傷口滲透與腋窩淋巴結清掃手術的研究
張希明
乳腺癌是一種最常見的癌癥[1]。乳房切除術是改變患者形象的手術,術后患者的舒適度和疼痛控制有助于提高術后早期肢體理療的人數[2]。此外,有人認為術后早期疼痛可能會發展成乳房切除術后的慢性疼痛綜合征[2]。較嚴重的術后疼痛可能導致慢性疼痛,發生焦慮和抑郁癥。本研究分析羅哌卡因用于乳腺癌術后傷口滲透與腋窩淋巴結清掃手術的效果,現報道如下。
1 資料與方法
1.1 一般資料 研究對象為2006年3月~2011年3月接受乳房切除術和腋窩淋巴結清掃手術的患者。所有患者接受乳房切除術和腋窩淋巴結清除術(Ⅱ級),不論腫瘤階段均被列入研究。精神遲緩和精神疾病干擾疼痛的感知被排除在研究之外。所有患者獲得書面知情同意書。
1.2 羅哌卡因的應用 甲磺酸羅哌卡因注射液(國藥準字H20051520,浙江仙琚制藥股份有限公司)。患者被隨機分配為兩組,術前皮下TLA的滲透組和傷口浸潤(POW)組。患者隨機接受100mL皮下的局部浸潤,由0.9%生理鹽水80mL和20mL 0.2%羅哌卡因(40mg卡因);或者術后傷口縫合之前POW 20mL 0.2%(戰俘)卡因。局部麻醉是在患者全身麻醉前提下,在此之前的皮膚切口做出永久性標記。20mL的注射器連接到20G脊髓針用于滲透液。滲透100mL,50mL滲透到乳房床,每到20mL進行優勢和劣勢的乳房皮瓣切除術,最后的10mL到腋窩區域。
對于隨機接受傷口滲透的患者,20mL的0.2%羅哌卡因(Naropin?)浸潤到傷口上,在相等平均劑量關閉之前使用23G的針。所有病人術后鎮痛均采用布洛芬400mg/8h。同時口服三硅酸鎂(Gelusil?)。PRN/對乙酰氨基酚的基礎上,患者給予1g的撲熱息痛以鎮痛。
所有患者術前評估,并獲得全身麻醉和氣管插管。患者沒有收到鞘內或硬膜外藥物。手術持續時間以分鐘計算,直到關閉切口。
1.3 疼痛的評估 采用視覺模擬疼痛評估量表(VAS)評分系統,每天早上查房時進行。VAS評分的結果不告訴病人。肩外展角度也每天在同一時間進行分析。每天繪制引流圖,如果24h引流液≤20mL則將引流液丟棄而繼續引流。引流于第7d被取消。為了更方便地分析數據,只從第3d的數據進行了分析。
1.3 統計學方法 采用SPSS16.0統計軟件包進行統計分析,計量資料用均數±標準差(±s)表示,采用95%的置信區間。組間比較使用t檢驗。計數資料的結果采用χ2檢驗。P<0.05為差異有統計學意義,以P<0.01為有顯著性差異。
2 結果
2.1 研究對象一般情況 兩組的平均年齡分別是(54.24±4.33)歲和(53.54±4.56)歲,兩組間一般資料比較差異無統計學意義(P>0.05)。具有術前腫大局部浸潤(TLA)的手術時間比無TLA的手術時間短(P=0.02)。見表1。

表1 研究對象的一般情況
2.2 術后第1~3d指標的情況 雖然TLA浸潤組術后肩外展角度第1d和第3d更廣,但差異沒有統計學意義(P>0.05)(表2)。平均腋窩漏輸出差異也沒有統計學意義(P>0.05)(表3)。兩組間乳房引流量的差異也沒有統計學意義(P>0.05)(表4)。

表2 兩組間平均肩外展角
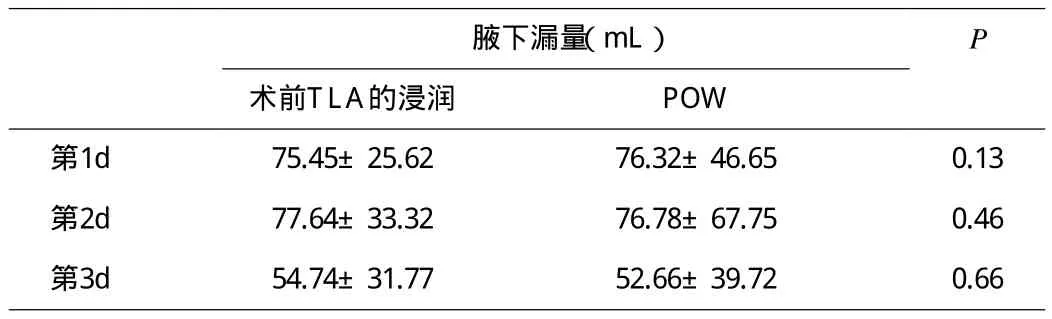
表3 兩組的平均腋下漏

表4 兩組的平均乳房漏
2.3 兩組漏腋窩和乳房漏平均天數 術前TLA浸潤組比POW的腋窩漏早一些(P<0.05),術前TLA浸潤組平均為(5.43±3.45)d,而傷口邊緣浸潤平均為(6.87±3.43)d(表5)。

表5 漏腋窩和乳房漏平均天數(d)
2.4 術后第1~3d兩組的視覺模擬評分(VAS)結果顯示,VAS評分在術后的第1~3d,差異沒有統計學意義(P>0.05)(表6)。
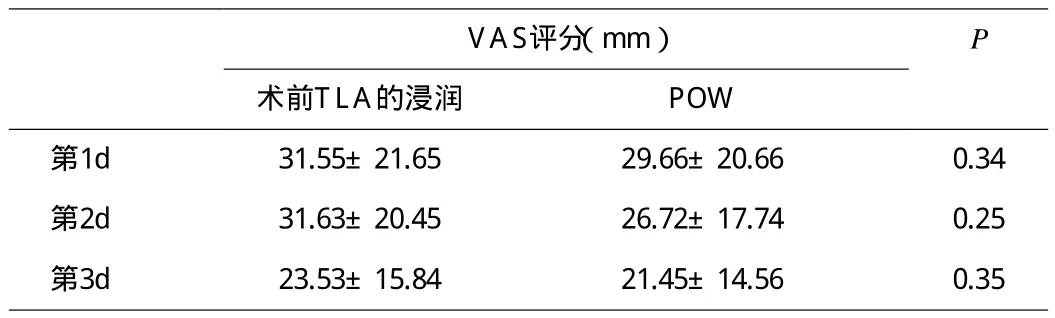
表6 視覺模擬評分(VAS)評分比較
3 討論
為了有效地進行術前麻醉,麻醉劑劑量必須能夠防止手術導致的切口和炎癥損傷的中樞興奮。因此術前必須有一個快速足夠的麻醉前誘導,以及足夠的麻醉持續時間。開始給予羅哌卡因是1~5min,持續時間是692~793min,當皮內注射未經稀釋的麻醉藥時。研究顯示[3]羅哌卡因在腫脹麻醉的持續時間,即發現沒有疼痛的平均時間最多30h。而15.6h的麻醉時間應足以應付乳房切除手術及其術后的疼痛。因此,羅哌卡因是一個理想的麻醉劑,雖然目前沒有術后24h鎮痛的研究。
來自德國的研究小組發現,20mL皮下注射7.5mg/mL的羅哌卡因(150mg)能有效地減少乳房切除與腋窩淋巴結清掃手術患者的痛苦,羅哌卡因組VAS評分較低,也減少術后靜脈阿片要求。有研究[4-5]發現給予0.3mL/kg、3.75mg/mL卡因的VAS評分并顯著差異。這兩項研究的結果應謹慎解釋,因為兩者都是小樣本研究,研究的結果相互矛盾,可能是因為相對低劑量羅哌卡因(65mg與150mg),不足以影響術后疼痛。
本研究主要目的是評估術前TLA的浸潤在和POW在乳腺癌手術局部麻醉的效果。兩組間將會有一個麻醉劑分布的變化。雖然羅哌卡因的推薦劑量為2~225mg,然而有研究表明[6],300mg卡因在37例腹股溝疝修補術能顯著減少術后疼痛。此外,術后第7d患者疼痛評分顯著降低,病人的滿意度更高。據推測該研究由于高劑量鎮痛劑的使用,能產生更長的術后鎮痛時間。
其他使用低劑量羅哌卡因的研究[7-8]如200mg(腹股溝疝)和175mg(膽囊切除術)只表現出術后6h劑量依賴性的疼痛減少。因此,低劑量可能不會持續足夠長的手術。然而,羅哌卡因增加劑量超過300mg可能沒有術后方面鎮痛的差異。有研究表明[9]300mg或350mg在術后鎮痛的差異并沒有統計學意義。
本研究兩組術后第2d VAS評分較高。這種疼痛的增加是由于患者開始做術后早期肢體理療。然而術后第2d肩外展的平均角度沒有體現,而表現在從術后1~3d穩步提高。因此,雖然病人術后第2d似乎經歷更多的痛苦,卻絲毫不影響他們的肩外展。
雖然沒有患者感知術后中度或重度疼痛,(平均VAS大于100mm)。本研究術后立即平均VAS30mm,但直至術后24h穩定下降,病人期間無疼痛。此外,VAS超過30mm病人才被給予鎮痛治療。然而,1例病人術后第2d前均沒有埋怨任何術后疼痛。
疼痛感是個人經驗,有許多影響因素,包括遺傳、環境和文化因素。疼痛體外研究表明[10],羅哌卡因減少血小板功能,減少血小板聚集,這會影響凝血功能,在理論上可以增加漏輸出,增加形成血腫。本研究中無患者發展成血腫。此外,腋下漏在TLA浸潤組比在傷口滲透組明顯早一些。所有上述可以歸結為羅哌卡因的血管收縮功能。研究表明[1],羅哌卡因能夠減少52%~54%的皮膚血流量,與布比卡因和生理鹽水增加了在體外皮膚血流量的功能相反。研究表明,羅哌卡因誘發血管收縮,使其成為理想的腫脹麻醉藥物。腫大的液體收縮微血管,可能減少出血和手術后的漿液性分泌物,這也解釋手術持續時間較短。在這項試驗的研究中,術前卡因腫大浸潤,有利于在較短的時間操作和早期去除腋下漏。持續時間較短的手術是最有可能由于皮瓣而容易創造作為一個水分離的結果腫脹液。早期去除腋下漏的原因是羅哌卡因影響血管收縮。
[1]Jeong J,Lee KS,Choi YK,et al.Preventive effects of zoledronic acid on bone metastasis in mice injected with human breast cancer cells[J].J Korean Med Sci,2011,26(12):1569-1575.
[2]Pavlista D,Koliba P,Eliska O.Axillary reverse mapping--chance to prevent lymphedema in breast cancer patients[J].Ceska Gynekol,2011,76(5):355-359.
[3]Fan Y,Ji M,Zang L,et al.Comparison of epidural tramadol-ropivacaine and fentanyl-ropivacaine for labor analgesia:A prospective randomized study[J].Ups J Med Sci,2011,116(4):252-257.
[4]Yildiz K,Efesoy SN,Ozdamar S,et al.Myotoxic effects of levobupivacaine, bupivacaine and ropivacaine in a rat model[J].Clin Invest Med,2011,34(5):273.
[5]Rybarova S,Vecanova J,Hodorova I,et al.Association between polymorphisms of XRCC1, p53 and MDR1 genes, the expression of their protein products and prognostic significance in human breast cancer[J].Med Sci Monit,2011,17(12):354-363.
[6]Bolondi M,Farinetti A.Axillary lymph node dissection in patients with micrometastasis in sentinel lymph node:new predilections[J].Minerva Chir,2011,66(5):385-395.
[7]Rosen AS,Colwell CW Jr,Pulido PA,et al.A randomized controlled trial of intraarticular ropivacaine for pain management immediately following total knee arthroplasty[J].HSS J,2010,6(2):155-159.
[8]Rubovszky G,Horváth Z.Menopausal symptoms and their treatment emerging during hormonal therapy of breast cancer[J].Magy Onkol,2011,55(4):235-242.
[9]Dobrydnjov I,Anderberg C,Olsson C,et al.Intraarticular vs. extraarticular ropivacaine infusion following high-dose local infiltration analgesia after total knee arthroplasty[J].Acta Orthop,2011,82(6):692-698.
[10]Narod SA,Salmena L.BRCA1 and BRCA2 mutations and breast cancer[J].Discov Med,2011,12(66):445-453.

