經鼻持續氣道正壓通氣治療兒童重癥肺炎合并呼吸衰竭的療效觀察
熊道學,馮 琰,彭 哲,譚艷鳴
經鼻持續氣道正壓通氣治療兒童重癥肺炎合并呼吸衰竭的療效觀察
熊道學,馮 琰,彭 哲,譚艷鳴
目的 探討經鼻持續氣道正壓通氣 (NCPAP)治療兒童重癥肺炎合并呼吸衰竭的療效。方法 將2007年9月—2011年8月我院收治的3~12歲兒童重癥肺炎合并呼吸衰竭患兒36例 (除外合并先天性心臟病)隨機分為兩組,對照組17例,治療組19例。對照組常規應用抗感染、氧驅動霧化、吸痰及鼻導管吸氧;治療組在常規治療的基礎上應用NCPAP治療。觀察兩組治療前和治療后12、24、48 h時呼吸頻率及經皮血氧飽和度 (TcSO2)、動脈血氧分壓 (PaO2)、危重病例評分體系 (PCIS)。結果 治療組與對照組患兒治療后12、24、48 h時呼吸頻率及PaO2、PCIS比較,差異均有統計學意義 (P<0.05);治療組與對照組患兒治療后12、24 h時TcSO2比較,差異均有統計學意義(P<0.05)。治療組2例 (10.5%),對照組5例 (29.4%)患兒治療效果不滿意,最終改為氣管插管,呼吸機機械通氣。結論 NCPAP治療較大兒童重癥肺炎合并呼吸衰竭有效,能迅速糾正低氧血癥,同時減少氣管插管和對機械通氣的要求。
連續氣道正壓通氣;肺炎;呼吸功能不全;兒童
肺炎是小兒常見病、多發病,其中重癥肺炎的發病率為7% ~13%[1],是小兒最常見的危重癥之一,約占兒童重癥監護室 (PICU)患兒總數的2/3。該疾病發病兇險,可合并多種嚴重的并發癥,常伴有多器官功能衰竭 (MSOF)[2],對小兒生命安全危害極大。重癥肺炎的診斷和正確的治療方法為兒科的重大課題[3]。呼吸衰竭作為小兒重癥肺炎最嚴重的并發癥[4],及時選擇合理有效的救治措施尤為關鍵。本研究分析經鼻持續氣道正壓通氣 (NCPAP)治療兒童重癥肺炎合并呼吸衰竭的療效,現報道如下。
1 資料與方法
1.1 一般資料 選取2007年9月—2011年8月我院收治的3~12歲兒童重癥肺炎合并呼吸衰竭患兒36例 (除外合并先天性心臟病),均符合《兒科急診醫學》相關診斷標準[4]。采用隨機數字表法分為兩組,對照組17例,其中男9例,女8例;3~7歲15例,8~12歲2例;Ⅰ型呼吸衰竭10例,Ⅱ型呼吸衰竭7例。治療組19例,其中男9例,女10例;3~7歲15例,8~12歲4例;Ⅰ型呼吸衰竭11例,Ⅱ型呼吸衰竭8例。兩組患兒的性別、年齡、體質量、呼吸頻率、經皮血氧飽和度 (TcSO2)、動脈血氧分壓(PaO2)、危重病例評分體系 (PCIS)、胸部X線改變率比較,差異均無統計學意義 (P>0.05,見表1),具有可比性。
1.2 方法 兩組患兒入院后均給予心電監護,常規應用抗感染,霧化、吸痰保持呼吸道通暢,同時維護臟器功能,糾正其他并發癥等內科保守治療。對照組予鼻導管或面罩吸氧 (氧濃度25% ~50%)。治療組予廣東鴿子醫療器械有限公司生產的AD-II醫用給氧儀行NCPAP治療。具體方法:選用合適的鼻塞,設置參數為流量8 L/min,呼氣末正壓初設為4~7 cm H2O(1 cm H2O=0.098 kPa),吸入氧濃度<50%,根據血氣分析及TcSO2調節吸入氧濃度及呼氣末正壓 (PEEP)值。
1.3 觀察指標 (1)臨床癥狀改善情況:監測患兒生命體征,于治療后12、24、48 h時記錄患兒呼吸頻率、TcSO2。(2)血氣分析:均于治療前30 min及治療后12、24、48 h時抽取動脈血查PaO2,若癥狀緩解不明顯者臨時加查。(3)危重癥評分:均于治療前PCIS,并于治療后12、24、48 h再次評估。其評分體系采用小兒急診醫學第3版內國內小兒危重病例評分方式,評價標準:>80分,非危重;71~80分,危重;≤70分,極危重。
1.4 統計學方法 采用SPSS 13.0統計學軟件進行統計分析,計量資料以(±s)表示,采用t檢驗;計數資料采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患兒治療后觀察指標比較 治療組與對照組患兒治療后12、24、48 h時呼吸頻率及PaO2、PCIS比較,差異均有統計學意義 (P<0.05);治療組與對照組患兒治療后12、24 h時TcSO2比較,差異均有統計學意義 (P<0.05,見表2)。
2.2 治療轉歸 治療組中17例病情穩定后改為鼻導管給氧,應用NCPAP時間10~52 h,平均26.5 h;2例患兒治療效果不滿意,行氣管插管。其中有5例(26.3%)治療過程中出現腹脹,2例(10.5%)出現鼻黏膜損傷。對照組中5例患兒治療效果不滿意,改為氣管插管,呼吸機機械通氣。
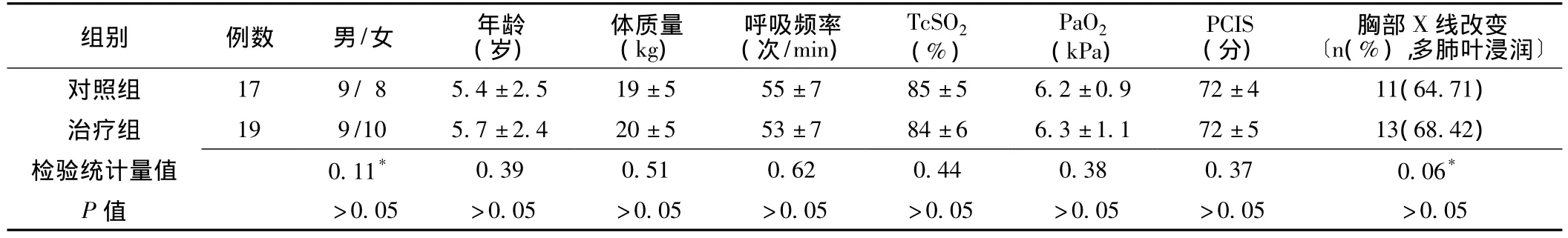
表1 兩組患兒一般資料比較Table 1 Comparison of general data between two groups
3 討論
重癥肺炎是PICU最常見疾病,是導致兒童死亡的主要原因,大多起病急驟,病情進展迅速,可出現多種并發癥,呼吸衰竭為其中最嚴重并發癥,且常與其他并發癥互為關聯,死亡率高,對小兒生命危害極大。小兒肺炎時,支氣管因黏膜炎癥水腫而使管腔變窄,肺泡壁因充血水腫而增厚,肺泡腔內充滿炎癥滲出物,導致通氣和換氣功能障礙,引起低氧血癥及高碳酸血癥;同時因炎癥,肺泡表面活性物質也大量消耗,導致肺泡萎陷和肺不張,影響換氣功能,加重呼吸困難,形成難治性低氧血癥。一般給氧不能糾正,易出現中毒癥狀和一系列并發癥,病情兇險,嚴重影響預后,采取快速有效方法糾正缺氧是搶救過程中的重要環節之一[5]。常規采用鼻導管高流量給氧或機械通氣,但采用鼻導管高流量給氧不能有效減少肺功能殘氣量和降低肺順應性;而應用機械通氣時存在人工氣道,易發生呼吸機相關并發癥[6]。NCPAP通過呼氣末提供一定的壓力,使萎陷的肺泡重新開放,減少了肺表面活性物質的消耗及肺泡內液體滲出,從而改善肺泡通氣,減少肺的功能分流,增加氧合能力,達到糾正低氧血癥,減少呼吸做功,降低能量消耗的目的[7]。同時,呼氣末正壓還可以使不張的肺區域產生擴展集合作用,避免了開放和關閉肺泡的剪切損傷[8],從而更好地改善肺功能。研究發現,NCPAP糾正低氧血癥的效果明顯優于普通給氧方法[9]。同時,本研究結果顯示,治療組患兒在呼吸頻率、TcSO2、PaO2、PCIS改善方面明顯優于對照組,能夠使患兒更快脫離危急狀態。考慮其原理與氧合改善、降低組織繼發損害有關。
NCPCP是20世紀70年代初開始應用于新生兒的一種給氧方法,在國外已廣泛應用[10]。因其自身需要一個較為密閉的環境,避免漏氣,故目前被較多應用于新生兒。近年來,國內外陸續出現NCPAP成功應用于嬰幼兒重癥肺炎的治療,并取得良好療效報道[11-15]。在較大兒童及成人,NCPAP尚僅限用于陣發睡眠呼吸暫停綜合征等疾病[16],而用于治療重癥肺炎合并呼吸衰竭報道較少。我院近年來將NCPAP應用于此類患兒,臨床觀察其療效顯著。另外,本研究發現,患重癥肺炎時,患兒大多因缺氧致精神萎靡,活動少,能明顯減少張口呼吸,減少漏氣,為治療成功提供了幫助;少部分患兒有煩躁表現,經適當鎮靜即可解決。且未發現嚴重副作用,部分患兒有腹脹、鼻黏膜損傷等現象,經置胃管及加強局部護理均得到緩解[17]。
在兒童重癥肺炎合并呼吸衰竭患兒中及時使用NCPCP,可明顯減少氣管插管、機械通氣比率,減少患兒痛苦,減少氣壓傷及呼吸機相關性肺炎等并發癥,減輕家屬經濟負擔。但是,本研究病例樣本較少,是否值得臨床推廣有待進一步觀察研究。筆者的經驗是,若治療過程中氧合改善不明顯,一旦有呼吸支持指證,應及時采用氣管插管、機械通氣,以免喪失最佳治療時機。
表2 兩組患兒治療后觀察指標比較 (±s)Table 2 Comparison of observation indicators between two groups after treatment
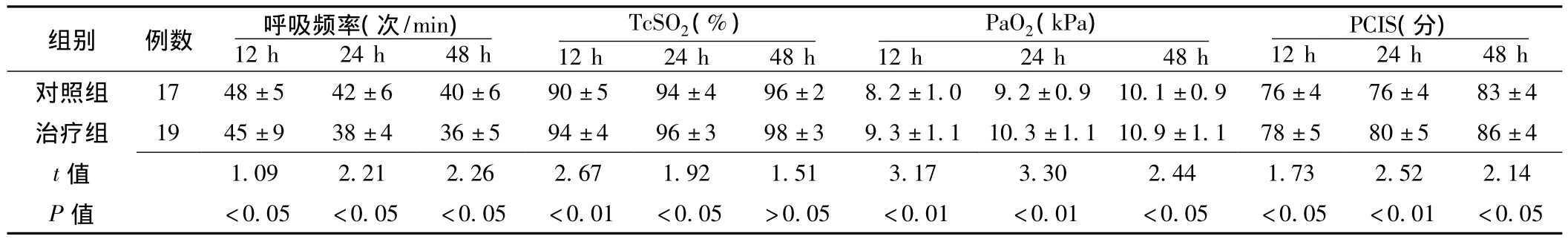
表2 兩組患兒治療后觀察指標比較 (±s)Table 2 Comparison of observation indicators between two groups after treatment
TcSO2(%)PaO2(kPa)PCIS(分)12 h 24 h 48 h對照組 17 48±5 42±6 40±6 90±5 94±4 96±2 8.2±1.0 9.2±0.組別 例數 呼吸頻率(次/min)12 h 24 h 48 h 12 h 24 h 48 h 12 h 24 h 48 h 9 10.1±0.9 76±4 76±4 83±4治療組 19 45±9 38±4 36±5 94±4 96±3 98±3 9.3±1.1 10.3±1.1 10.9±1.1 78±5 80±5 86±4 t 3 2.52 2.14 P值 <0.05 <0.05 <0.05 <0.01 <0.05 >0.05 <0.01 <0.0值1.09 2.21 2.26 2.67 1.92 1.51 3.17 3.30 2.44 1.7 1 <0.05 <0.05 <0.01 <0.05
1 Rudan I,Boschi - Pinto C,Biloglaw Z,et al.Epidemiololgy and etiology of childhood pneumonia[J].Bull World Health Organ,2008,86(5):408-416.
2 王恩偉.小兒重癥肺炎合并多器官功能衰竭臨床治療觀察 [J].中國醫藥導報,2010,7(29):151.
3 楊孝亭.小兒重癥肺炎的診斷與治療 [J].中國當代醫藥,2011,18(20):184-185.
4 趙祥文,樊尋梅,魏克倫,等.兒科急診醫學[M].3版.北京:人民衛生出版社,2010:497-502.
5 周慧敏,靳燕霞,張培霞.小兒重癥肺炎合并呼衰、心衰應用CPAP療效觀察 [J].中國實用神經疾病雜志,2010,13(2):49-50.
6 朱華棟,于春華,劉繼海,等.無創正壓通氣配合氣管內留置吸痰管吸痰在腦血管疾病合并重癥肺炎患者中的治療探討 [J].中國全科醫學,2010,13(7):2103.
7 Shernan TL,Blackson T,Touch SM,et al.Physiologic effects of CPAP:application and monitoring[J].Neonatal Netw,2003,22(6):7-16.
8 何蓉.小兒呼吸衰竭實驗性治療現狀[J].中國實用兒科雜志,2003,18(1):50-52.
9 孟艷臨.兒童DSAHS無創通氣治療的臨床觀察 [J].醫藥論壇雜志,2006,27(12):42-44.
10 Verder H.Nasal CPAP has become an indispensable part of the primary treatment of newborns with respiratory distress syndrome [J].Acta Paediatr,2007,96(4):482 -484.
11 金萍,劉純義,黃衛東,等.經鼻持續氣道正壓通氣優先策略治療重癥肺炎的臨床研究[J].中國小兒急救醫學,2008,15(5):469-471.
12 Javouhey E,Barats A,Richard N,et al.Non-invasive ventilation as primary ventilatory support for infants with severe bronchiolitis(J).Intensive Care Med,2008,34(9):1608-1614.
13 王學軍,朱云,潘杰,等.經鼻持續氣道正壓通氣治療嬰幼兒重癥肺炎的臨床觀察[J].中國小兒急救醫學,2009,16(4):385-387.
14 尹麗霞,梁愛萍.NCPAP在小兒重癥肺炎治療中的作用觀察[J].臨床肺科雜志,2010,15(4):549-550.
15 張連英.經ncpap治療嬰幼兒重癥肺炎療效觀察 [J].中國醫藥指南,2011,9(14):211-212.
16 崔小川,李翀,張希龍.經鼻持續正壓通氣治療妊娠晚期合并阻塞性睡眠呼吸暫停低通氣綜合征的臨床研究[J].中國全科醫學,2011,14(1):54.
17 趙秀花,芳菲.鼻塞式CPAP治療小兒重癥肺炎并呼吸衰竭的觀察及護理[J].臨床肺科雜志,2011,16(1):155-156.
Nasal Continuous Positive Airway Pressure for Respiratory Failure in Children with Severe Pneumonia
XIONG Daoxue,FENG Yan,PENG Zhe,et al.Chongqing Three Gorges Central Hospital,Pediatric Intensive Care Unit,Chongqing 404000,China
ObjectiveTo explore the efficacy of nasal continuous positive airway pressure(NCPAP)for respiratory failure in children with severe pneumonia.Methods A total of 36 3~12-year-old children with severe pneumonia and respiratory failure who were treated in our hospital from September 2007 to August 2011 were enrolled in this study.Subjects with congenital heart diseases were excluded.They were randomly divided into treatment group and control group.The control group
routine treatment including anti-infection therapy,sputum aspiration,and oxygen atomization.In the treatment group,on the contrary,children were provided nasal continuous positive airway pressure on the basis of the conventional treatment.The 12-,24-,and 48-hour respiratory frequency,transcutaneous oxygen saturation(TcSO2),arterial oxygen pressure(PaO2),and pediatric critical illness score(PCIS)before and after the treatment were observed and compared.ResultsThe 12-,24-,and 48-hour respiratory frequency,PaO2,and PCIS in the treatment group were improved more significantly than in the control group after treatment(P<0.05).The 12- and 24-hour TcSO2in the treatment group were significantly different from those in the control group after treatment(P<0.05).Two patients(10.5%)in the treatment group and 5 patients(29.4%)in the control group were given endotracheal intubation and mechanical ventilation after the condition became aggravated.ConclusionNCPAP is effective in treating respiratory failure in children with severe pneumonia;meanwhile,it can also reduce the application of intubation and mechanical ventilation.
Continuous positive airway pressure;Pneumonia;Respiratory insufficiency;Child
R 725.631
B
1007-9572(2012)10-3410-03
10.3969/j.issn.1007-9572.2012.10.069
404000重慶市,重慶三峽中心醫院兒童重癥監護室
馮琰,404000重慶市,重慶三峽中心醫院兒童重癥監護室;E-mail:Itawy@163.com
2012-03-20;
2012-08-09)
(本文編輯:陳素芳)

