腔內同期手術治療輸尿管結石合并前列腺增生效果評價
張建軍,蔡維奇,董 潔,方先林,嵇福榮,張紹奇,殷中玲
前列腺增生是老年男性的常見病、多發病,而輸尿管結石合并前列腺增生較少見。以往處理輸尿管結石合并前列腺增生多采用開放手術,還需分期完成,手術創傷大、住院時間長。隨著現代科技的發展,上述兩種疾病均可應用微創方法處理。經尿道前列腺電切術 (transurethral resection of prostate,TURP)是目前治療前列腺增生的金標準,具有安全有效、并發癥少等優點。而輸尿管結石多選擇輸尿管鏡下腔內碎石、取石治療。2005年8月—2010年6月,我院采用腔內同期手術治療輸尿管結石合并前列腺增生患者17例,效果良好,現報道如下。
1 資料與方法
1.1 一般資料 選取2005年8月—2010年6月我院采用腔內同期手術治療輸尿管結石合并前列腺增生患者17例為研究對象,年齡62~73歲,平均67歲。均以尿頻、夜尿增多、進行性排尿困難入院,伴腰痛、腰脹15例,反復尿潴留6例,肉眼血尿5例。術前前列腺質量50~90 g,平均61.3 g;最大尿流率3.5~10.0 ml/s,平均6.5 ml/s;殘余尿量70~460 ml,平均230 ml;國際前列腺癥狀 (international prostatic symptom score,IPSS)評分21~29分,平均23.8分;生活質量指數(quality of life index,QOL)評分4~6分,平均4.8分;血前列腺特異性抗原 (PSA)水平正常,確診為前列腺增生。術前經B超、靜脈腎盂造影或CT明確患者合并輸尿管結石,其中輸尿管上段結石5例,輸尿管中下段結石12例。
1.2 方法 取截石位,連續硬膜外麻醉加腰麻,用德國Wolf 8.0/9.8 F硬性輸尿管鏡置入膀胱,在斑馬導絲引導下將輸尿管鏡置入患側輸尿管,見結石后用德國Wavelight鈥激光碎石,合并輸尿管息肉的術中一并燒除,碎石成功后常規留置雙J管,然后經尿道置入德國WOLF電切鏡鞘,直視下吸出碎石后行恥骨上膀胱造瘺,再行TURP,確切止血后用輸尿管取石鉗調整雙J管的位置。留置20~24 F三腔氣囊尿管,0.9%氯化鈉溶液持續膀胱沖洗。若前列腺增生嚴重且向膀胱內突出,輸尿管鏡進鏡困難時,可先行TURP,認真止血后再行輸尿管鏡下鈥激光碎石術。
1.3 統計學方法 采用SAS 8.1統計軟件進行統計分析,計量資料以 (±s)表示,采用t檢驗,以P<0.05為差異有統計學意義。
2 結果
本組17例患者手術均獲成功,無中轉開放手術,手術時間54~132 min,平均76.4 min,其中TURP時間32~65 min,平均39.9 min,輸尿管鏡下鈥激光碎石時間22~67 min,平均36.5 min,無大出血、輸尿管穿孔、電切綜合征等術中并發癥發生,其中1例輸尿管上段結石滑入腎盂,二期行體外沖擊波碎石成功。術后留置尿管時間5~7 d,術后住院時間7~9 d,術后2個月復查B超未見結石殘留,拔除雙J管。術后6個月隨訪未出現永久性尿失禁、尿道狹窄等嚴重并發癥,平均最大尿流率較術前明顯升高,IPSS評分、QOL評分較術前明顯降低,差異均有統計學意義 (P<0.05,見表1)。
表1 術前及術后6個月最大尿流率、IPSS評分、QOL評分比較(±s)Table 1 Comparison of maximum urinary peak flow rate,IPSS,and life quality score before and after treatment
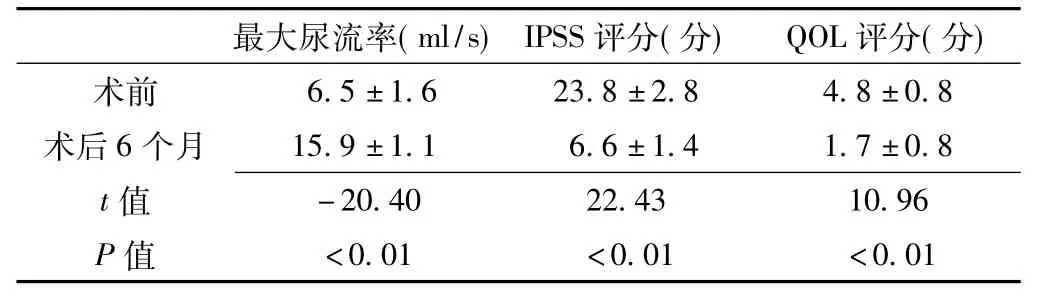
表1 術前及術后6個月最大尿流率、IPSS評分、QOL評分比較(±s)Table 1 Comparison of maximum urinary peak flow rate,IPSS,and life quality score before and after treatment
注:IPSS評分=國際前列腺癥狀評分,QOL評分=生活質量指數評分
最大尿流率(ml/s) IPSS評分(分) QOL評分(分)6.5±1.6 23.8±2.8 4.8±0.8術后6個月 15.9±1.1 6.6±1.4 1.7±0.8 t術前值<0.01 <0.01 <0.01-20.40 22.43 10.96 P值
3 討論
輸尿管結石合并前列腺增生能否腔內同期手術治療,目前尚有爭議。有學者認為,前列腺增生是輸尿管鏡下碎石術的相對禁忌證[1-2]。因為,增生的前列腺腺體使膀胱頸抬高,輸尿管鏡上行困難,手術難度增加;而若增生的腺體嚴重凸向膀胱,則可使輸尿管口位置和開口方向發生改變,造成輸尿管口尋找困難或引導導絲不能置入輸尿管內。但隨著泌尿外科手術器械的改進及手術經驗的積累,腔內同期手術治療輸尿管結石合并前列腺增生已成為可能。TURP經過50多年的反復驗證,目前已成為腔內手術治療前列腺增生的首選術式,尤其適用于高齡或并發心肺疾病者。而輸尿管鏡下鈥激光碎石術具有安全性高、單次腔內手術成功率高、并發癥少的優點,同時在處理合并的輸尿管息肉、狹窄等方面具有優勢[3];且術中出血少,視野清晰,對TURP影響較小。因此,本研究聯合應用TURP及輸尿管鏡下鈥激光碎石術腔內同期手術治療輸尿管結石合并前列腺增生。
兩種技術聯合應用,療效可靠[2],本研究亦得到了同樣的結果,本組17例術后2個月結石殘留率為0,術后6個月最大尿流率、IPSS評分、QOL評分均有顯著改善。但若操作不當,可引起嚴重并發癥。Johnson等[4]報道輸尿管鏡手術的并發癥發生率為2%~8%,常見并發癥有大出血、發熱、輸尿管穿孔、撕脫、斷裂等。而前列腺增生患者膀胱頸抬高,輸尿管鏡的進鏡方向較正常狀態發生改變,易發生輸尿管穿孔等并發癥[2]。TURP亦有大出血、前列腺電切綜合征、術后膀胱痙攣等并發癥,特別是電切綜合征猶為兇險。為減少電切綜合征的發生,術中應避免切開靜脈竇,嚴格控制手術時間,術中常規預防性靜脈滴注3%氯化鈉250~500 ml[5]。術后常規應用硬膜外腔鎮痛泵,可有效防止膀胱痙攣性收縮的出現,減輕患者的痛苦,增加患者的舒適性。由于兩種手術同期進行,手術難度增大,手術時間延長,從而增加了手術并發癥的發生風險。完善的術前檢查、充分的圍術期營養支持及術前糾正患者合并的慢性病,是手術成功及術后恢復的前提。而豐富的輸尿管鏡及TURP經驗則是手術成功的關鍵。另外,為確保手術開展早期的安全性,減少并發癥的發生,應選擇一般情況好,無嚴重合并癥的患者進行此類手術,術中確有難度時應果斷選擇分期手術,不可一味追求手術的成功率。待手術經驗積累后,再逐步放寬手術適應證。
輸尿管鏡下碎石術后常規留置雙J管可保證創傷后修復、保護腎功能及防止感染、碎石堆積,同時降低術后輸尿管梗阻及狹窄的風險[6-7]。對于腔內同期手術處理輸尿管結石合并前列腺增生的患者,大多學者在碎石后電切前留置雙J管。但郭中杰[8]認為,應在前列腺電切之后放置雙J管。因為,若在碎石后、電切前放置雙J管,電切時膀胱內壓力過大,易通過雙J管發生逆流,導致腎盂積水加重,甚至引起腎盂腎炎發生。本研究認為在碎石后電切前留置雙J管更為可靠,但應在電切后用輸尿管取石鉗調整雙J管的位置。因為,術中出血、輸尿管壁的水腫以及電切術后輸尿管口的位置可能改變,可導致雙J管留置失敗。而在電切前常規行恥骨上膀胱造瘺,使術中膀胱內壓力很小,可有效地防止沖洗液通過雙J管逆流。
輸尿管結石合并前列腺增生幾乎均見于老年患者,而老年患者一般情況及營養狀況較差,對手術及麻醉的耐受性也較差。老年人肺功能的下降使得老年患者更易出現缺氧,特別是在疼痛、使用止痛藥、感染以及術后[9]。采用腔內同期手術治療輸尿管結石合并前列腺增生具有以下優點:(1)手術同期完成,避免二次手術創傷及二次麻醉風險;(2)減少了兩次住院產生的術前檢查及術后應用抗生素等費用;(3)可同時解除上、下尿路梗阻,有利于患者術后快速恢復,減輕了患者的痛苦。
綜上所述,腔內同期手術治療輸尿管結石合并前列腺增生是一種安全、有效的手術方式,具有創傷小、恢復快、并發癥少、住院費用低等優點,是治療輸尿管結石合并前列腺增生的較好選擇,具有一定的臨床應用前景。

