新生兒科醫護介入分娩全程的臨床分析
張智慧 范義香
我國婦幼衛生監測資料顯示,在5歲以下兒童死亡中,嬰兒的死亡占首位,而在嬰兒死亡中新生兒占首位。可見降低新生兒死亡率的重要意義。
近年來,隨著省、市級婦幼衛生管理部門的統一培訓、協調、管理,逐漸形成了產科、兒科不分家的新型接產模式。新生兒科醫護人員在新生兒未出生前,提前進入產房,做好新生兒的復蘇準備。實現了產兒科的零接縫對接。保證了新生兒的處理在第一時間完成。降低了新生兒的死亡率。
1 資料與方法
1.1 一般資料 2003年1月至2005年12月四平市婦幼保健院出生的新生兒。他們是新模式形成后出生的新生兒,作為觀察組。選擇2000年1月至2002年12月出生的新生兒為對照組。觀察組中早產兒220例,足月兒2541例。剖宮產1684例,正常產1077例,其中側切分娩101例。對照組中早產156例,足月兒1934例。剖宮產1421例,正常產669例,其中側切分娩62例。兩組樣本孕周、分娩方式、性別、出生體重經統計學處理差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 觀察組 在新模式下,新生兒醫生和護士建立復蘇小組,小組成員由一名醫生和兩名護士擔任。制定復蘇預案。做好復蘇的一切準備。新生兒出生后直接由新生兒護士管理,即生后監護4 h。包括第一次開奶,指導培訓陪護喂養護理新生兒的一些原則和技巧。4 h后,將各項生命體征完全正常的新生兒送入母嬰同室病房。剩下生命體征不夠平穩的繼續觀察。必要時給予相應干預。或轉入新生兒重癥監護室。此間護士詳細記錄新生兒出入量,第一次開奶時間,第一次排便時間。幫助指導母乳喂養。新生兒出生記錄由兒科醫生完成。采用復蘇技術為2004年第2版美國復蘇教材。
1.2.2 對照組 孕婦分娩過程中,無新生兒科醫護人員的介入。當新生兒窒息發生時,第一時間由在場的助產士搶救。再打電話急招麻醉科醫生,進行氣管插管。然后轉入兒科病房。新生兒Apgar評分由產科醫生完成。新生兒科醫生不參加復蘇。
2 結果
新模式實施后,新生兒生命質量的各項指標發生明顯變化。詳見表1、表2
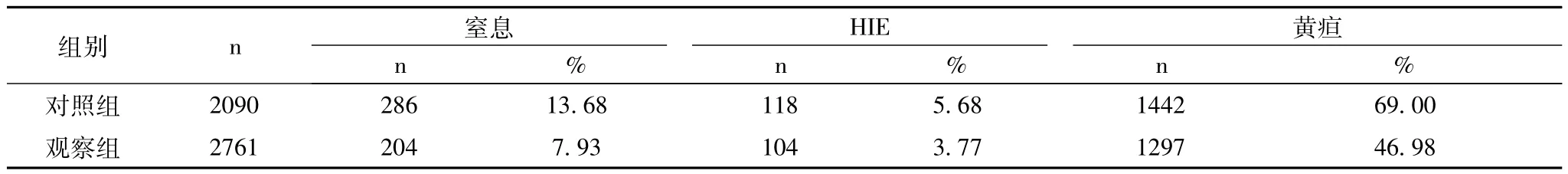
表1 新模式下新生兒窒息和常見病發生率的變化

表2 新模式下新生兒死亡率、體重下降和母乳喂養率的變化
近3年實行新模式以來,新生兒窒息率、死亡率、腦病發生率、生理性體質量下降率明顯降低。經統計學處理,與舊模式比較,P<0.05,差異具有統計學意義。
3 討論
為降低吉林省兒童死亡率,特別是嬰兒死亡率,從90年代開始,本省開展了一系列的干預措施。包括推廣應用新生兒窒息復蘇技術。要求所有兒科醫生和助產人員都必須掌握窒息復蘇技術。確定新生兒在第一時間得到救治。
兒科醫生進產房就是最重要措施之一。兒科醫生要嫻熟地掌握新生兒窒息復蘇技術,尤其是氣管插管技術,這就降低新生兒的窒息率,結束了新生兒窒息由麻醉醫生插管的歷史。新生兒窒息率的降低直接促使HIE發生率降低。新生兒窒息率的下降也降低了新生兒死亡、腦癱和智力低下的發生率。
新模式由1名兒科主治醫師和2名護士組成新生兒復蘇小組。全程監護護理,實現和產科的零接縫對接。早開奶促進新生兒胃腸蠕動加快,使其早排便。早排便的嬰兒不易發生黃疸。促進膽紅素排出體外。同時早開奶也使新生兒的生理性體質量下降不明顯,或有的喂養好的孩子不出現體質量下降。有效增強了體質,預防了疾病。降低了各種疾病的發生率。
[1]鮑秀蘭,孫淑英主編.挖掘兒童潛能始于0歲——新生兒行為0~3歲教育.北京:中國協和醫科大學出版社,2001:100.

