以中樞神經系統癥狀為首發表現的艾滋病臨床分析
陶鵬飛,雷素云※,楊欣平,黃石珍,聶 皎
(1.云南省傳染病專科醫院感染科,昆明 650301;2.云南省昆明市中醫醫院,昆明 650100)
艾滋病即獲得性免疫缺陷綜合征(acquired immunodeficiency syndrome,AIDS),是由人類免疫缺陷病毒(human immunodeficiency virus,HIV)引起的一種嚴重傳染病,臨床表現復雜多樣。回顧2009~2010年云南省傳染病專科醫院感染科收治的500例艾滋病患者,其中80例是以中樞神經系統表現為首發癥狀,臨床表現多樣,病情復雜,極易導致漏診和誤治。現報道如下。
1 一般資料
選擇2009~2010年云南省傳染病專科醫院感染科AIDS住院患者500例,入院后給予行HIV抗體檢查,HIV抗體均為陽性,艾滋病診斷均符合2004年中華醫學會和衛生部聯合頒布的“中國艾滋病診斷與治療指南”的診斷標準[1]。500例中以中樞神經系統癥狀為首發表現的有80例(占16%),其中男58例,女22例,年齡9~65歲。患者中59例為靜脈吸毒人員,18例有不安全性生活史,2例有輸血史,1例為母嬰傳播。
2 結果
2.1 臨床表現 80例患者中以頭痛、發熱起病的65例(其中以頭痛、發熱起病并經CT檢查確診為弓形蟲腦病的20例,腦脊液檢查確診為隱球菌的30例,腦脊液檢查診斷為結核性腦膜炎或結核性腦膜腦炎的15例);以頭昏、乏力等神經衰弱樣癥狀起病的5例;以記憶力下降、反應及動作遲緩起病的6例;以言語不完整、重復言語起病的3例;以肢體輕偏癱起病的4例;以雙下肢截癱伴大小便障礙起病的3例。中樞神經系統癥狀檢查(表1)。
2.2 CD4計數檢查結果22例患者 CD4計數 >200個/μL,58例患者 CD4計數<200個/μL(其中37例患者CD4計數<50個/μL)。CD4計數最少為1個/μL,最多為335個/μL。
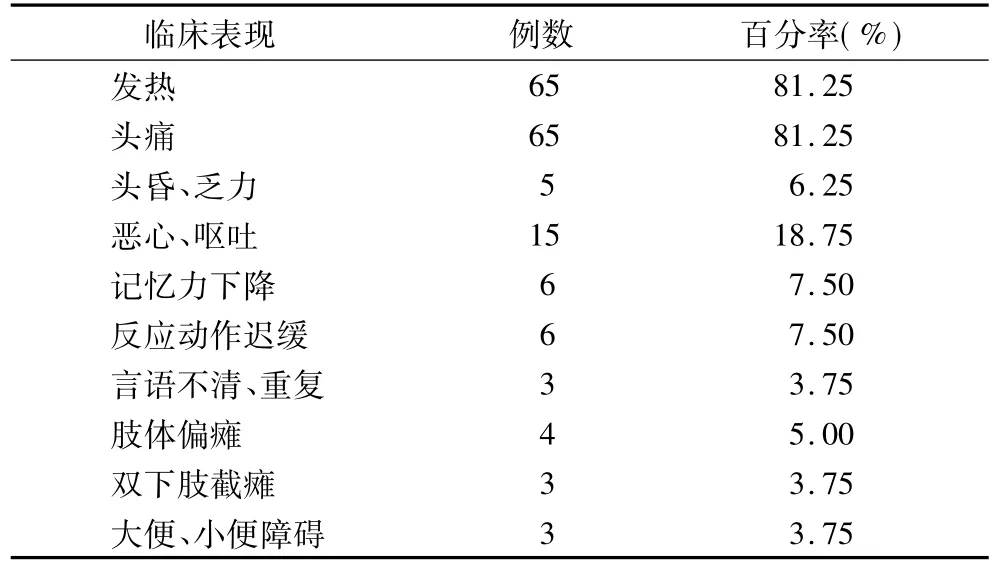
表1 80例艾滋病患者中樞神經系統癥狀
2.3 影像學變化特點 80例患者入院后全部均行頭顱CT檢查,頭顱CT影像學有改變者52例,其中,表現為額葉、顳葉明顯萎縮4例,雙側側腦室周圍白質脫髓鞘樣改變者3例,腦積水征象7例。增強掃描可見環形強化病灶者21例。
典型頭顱 CT 檢查(圖 1、2、3、4、5、6)。患者 9歲,CD4計數284個/μL,左側基底節區、島葉、額葉、顳葉、頂葉可見大片楔形低密度影,密度不均邊緣欠清,診斷為腦梗死(圖1),經治療后左側基底顳葉、頂葉可見大片楔形低密度影較前變小(圖2)。頭顱CT病灶位于基底節區,增強雙側基底節區可見環形強化病灶,診斷為弓形蟲腦病(圖3),同一患者治療后頭顱CT檢查基底節區病灶明顯吸收好轉(圖4)。頭顱CT檢查,雙側額葉灰白質交界區,雙側基底節區、雙側半卵圓中心多發斑片狀低密度影,密度不均邊緣不清(圖5),CT增強右側半卵圓中心低密度影可見直徑約0.7 cm結節狀強化灶,雙側側腦室、第三腦室稍增寬;中心結構居中。診斷為進行性多灶性白質腦病(圖6)。
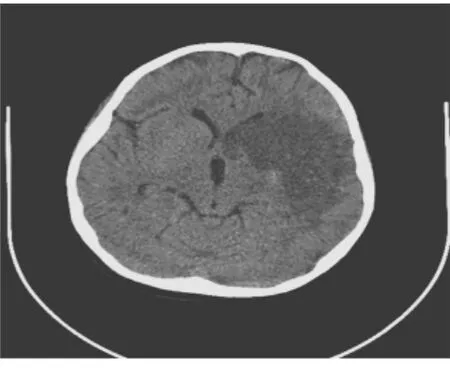
圖1 腦梗死
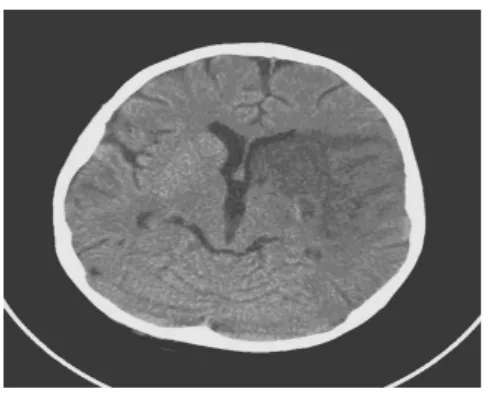
圖2 治療后左側基底顳、頂葉可見大片楔形低密度影較前變小
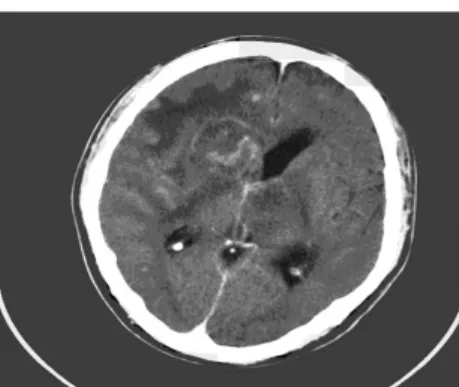
圖3 弓形蟲腦病
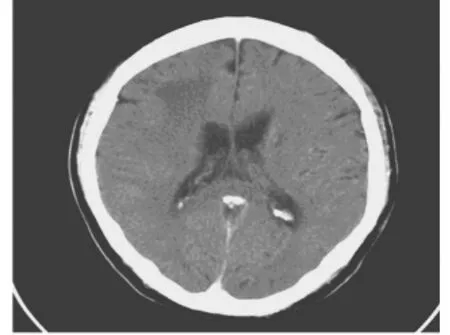
圖4 弓形蟲腦病患者治療后基底節區病灶明顯吸收好轉
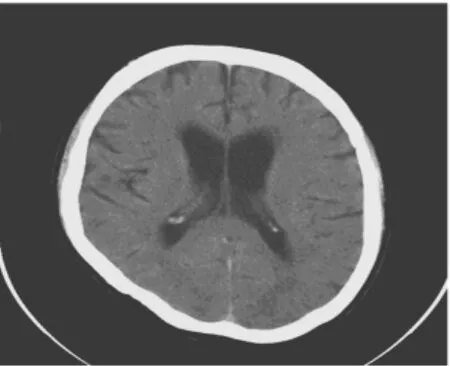
圖5 雙側額葉灰白質交界區,雙側基底節區、雙側半卵圓中心多發斑片狀低密度影,密度不均,邊緣不清
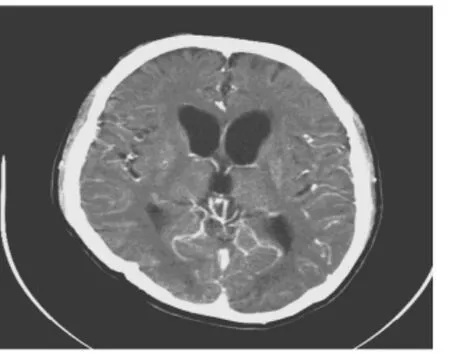
圖6 CT增強后診斷為進行性 多灶性白質腦病
2.4 腦脊液檢查結果 80例患者均行腰椎穿刺術,腦脊液性狀為草黃色改變10例,70例無色透明,蛋白質增高70例,最高達1.8 g/L,糖、氯化物同時降低40例,僅有氯化物降低7例,腦脊液涂片查到抗酸桿菌2例、隱球菌28例,腦脊液結核培養陽性13例,腦脊液隱球菌培養陽性2例。80例患者腦壓在80~180 mm H2O者20例,200~300 mm H2O者35例,>300 mm H2O者25例。

表2 80例艾滋病患者中樞神經系統疾病比例
2.5 治療及轉歸 30例隱球菌腦膜炎患者診斷明確后分別給予二性霉素B聯合氟康唑抗真菌、甘露醇脫水降顱內壓治療,其中4例患者因并發腦疝死亡,其余26例抗隱球菌治療2周后給予行高效抗反轉錄病毒治療(highly active anti-retroviral therapy,HAART)。20例弓形蟲腦病患者給予復方磺胺甲口惡唑抗弓形蟲治療,2周及4周分別復查頭顱CT檢查,結果提示病灶明顯吸收好轉,其中2例4周后復查頭顱CT示病灶吸收緩慢,給予延長抗弓形蟲治療3個月后復查病灶明顯吸收,所有患者2周后均給予HAART。結核性腦膜(腦)炎15例患者給予異煙肼、利福平、乙胺丁醇、吡嗪酰胺抗結核治療2周,10例行HAART,5例4周后行HAART,在治療期間4例患者并發多器官功能衰竭導致患者死亡,2例發生結核的免疫重建,給予激素治療后好轉。AIDS癡呆綜合征5例給予營養神經治療,并給予HAART,1例患者并發嚴重肺部感染后治療無效死亡。4例腦梗死患者在給予活血化瘀等治療后病情好轉。巨細胞病毒神經根炎3例給予更昔洛韋抗巨細胞病毒治療,但1例患者病情較重,經治療雙下肢截癱癥狀無緩解,后自動出院,其余2例治療后雙下肢截癱癥狀有緩解,能扶行。進行性多灶性白質腦病3例給予營養腦神經等治療,并給予HAART,1例患者病情加重治療1個月后死亡。HAART方案為AZT(齊多夫定)/D4T(司他夫定)+3TC(拉米夫定)+EFV(依非韋侖)。
3 討論
HIV病毒主要侵犯并毀損CD4T淋巴細胞,造成機體細胞免疫功能受損。隨著病情進展,最后發生各種嚴重機會性感染和惡性腫瘤,成為AIDS。該病主要累及中樞神經系統、呼吸系統、消化系統等。中樞神經系統是HIV易侵犯的部位,20%~40%的AIDS患者有神經系統損害或合并癥,尸檢80%以上有神經系統病變,而10%~27%患者以神經系統癥狀為首發表現 ,中樞神經系統的異常可能是部分AIDS病例的唯一表現。由于HIV病毒具有嗜神經特性,可侵犯神經系統,包括腦、脊髓和周圍神經細胞,大腦毛細血管內皮細胞是HIV進入中樞神經系統的最初通道。游離的HIV病毒感染內皮細胞,接著感染與血腦屏障相關的星形膠質細胞,導致血腦屏障完整性的破壞,于是血液循環中被HIV感染的T細胞和巨噬細胞進入,導致其他腦細胞被感染。同時HIV病毒及其表達的蛋白質誘導釋放多種毒性細胞因子對神經細胞產生一系列的損傷作用,因此以中樞神經系統病變為首發臨床表現的AIDS在臨床上應受到重視。
AIDS中樞神經系統病變可以不同組合形式同時存在,同一臨床表現、同一神經系統病變也可能由不同病因引起[3],每例患者的臨床表現不一,輕重不等,臨床上可以出現結核、隱球菌、癡呆及巨細胞病毒等不同病原菌感染,導致患者病情復雜,預后差,病死率高。因此在AIDS高發區,出現以頭痛、反應動作遲緩、言語不清、肢體偏癱等中樞神經系統為首發表現的患者應警惕HIV感染的可能,及時進行HIV檢查,早診斷、早治療,以防漏診、誤診。所以,掌握AIDS患者的臨床和神經病學特點,有助于臨床醫師在日常工作中更好地認識該病。臨床上一旦出現以中樞神經系統癥狀為首發表現的AIDS,都說明HIV感染已進入艾滋病期,本組患者CD4細胞計數普遍明顯降低都說明了這一點。目前HAART是治療AIDS唯一有效的方法,能夠有效抑制HIV復制,重建機體免疫功能,顯著改善患者的預后[4]。因此,對 HIV感染者適時進行HAART,才能減少中樞神經系統受損的機會,改善患者的預后,提高生活質量和生存期。
[1]國家衛生部.艾滋病診療指南[J].世界臨床藥物,2005,26(8):454-459.
[2]王維治,神經病學[M].北京:人民衛生出版社,2006:644-646.
[3]尹光芝,蘇慧勇.AIDS并發神經系統病變45例臨床分析[J].中國社區醫師,2008,10(2):41.
[4]Dubé B,Benton T,Cruess DG,et al.Neuropsychiatric mani-festations of HIV infection and AIDS[J].Psychiatry Neurosci,2005,30(4):237-246.

