在第二產程中行陰部神經阻滯麻醉時機的探討
王亞琴,程 倩,劉小青,馬晨霞,朱繼紅,柴鳳亭
陰部神經阻滯麻醉是第二產程中常用的麻醉方法,麻醉藥物發揮作用需要一定時間,且在有效時間內發揮作用,不同的麻醉時機會影響藥物發揮作用和肌松效果,故選擇合適的麻醉時機,將對產婦產生良好的影響。本研究就此入手,探討陰部神經阻滯的適當麻醉時機,以便于為孕產婦提供良好服務。
1 資料與方法
1.1 研究對象 隨機選擇2009年1月—2009年12月在河北省保定市第一中心醫院婦產科住院自然分娩初產婦156例,均為單胎、頭先露,年齡20歲~37歲,孕周 37周~42周,均無產科合并癥。隨機分為3組,實驗A組52例,實驗 B組 53例,對照組51例。3組產婦年齡、孕周、體質量比較差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 麻醉方法與時機 實驗A組于宮口開全后施行雙側陰部神經阻滯麻醉。方法:產婦取截石位,會陰部皮膚嚴格消毒后,將中指、示指伸入陰道,觸及坐骨棘及骶棘韌帶,用9號長針頭自坐骨結節至肛門連線的中點處進針,做一小皮丘后,向坐骨棘尖端內側約1 cm處穿過骶棘韌帶,有落空感后抽吸無回血即可注入1%鹽酸利多卡因10 mL,對側操作相同。
實驗B組于胎頭撥露后施行雙側陰部神經阻滯麻醉。方法及所用藥物和劑量同實驗A組。
對照組在需要側切時行會陰皮膚局部浸潤麻醉。
1.2.2 觀察指標
1.2.2.1 疼痛程度 疼痛程度指標參照世界衛生組織疼痛分級標準,根據產婦反應和醫務人員的評估進行測定。0級:無痛或稍感不適;1級:輕度疼痛,可忍受;2級:明顯疼痛,可忍受;3級:劇烈疼痛不能忍受。
1.2.2.2 產程與會陰側切率 宮口開全至胎頭拔露時間、胎頭撥露至胎兒娩出時間、第二產程時間、會陰側切率。
1.2.2.3 會陰裂傷程度 0度:會陰皮膚黏膜正常;Ⅰ度:會陰皮膚黏膜裂傷;Ⅱ度:會陰皮膚、黏膜、肌肉裂傷,但肛門括約肌完整;Ⅲ度:會陰黏膜、會陰體、肛門括約肌完全裂傷,甚至直腸損傷。
1.2.2.4 新生兒Apgar評分 滿分為10分,8分~10分為正常,4分~7分為輕度窒息,0分~3分為重度窒息。
1.2.2.5 產后出血量 用容積法、稱重法、面積法綜合測量產后24 h出血量。
1.2.3 統計學方法 采用SPSS16.0統計軟件進行統計分析,應用方差分析、秩和檢驗、χ2檢驗等進行顯著性檢驗。
2 結果
2.1 3組產婦鎮痛效果、會陰裂傷程度、會陰側切率比較(見表1)
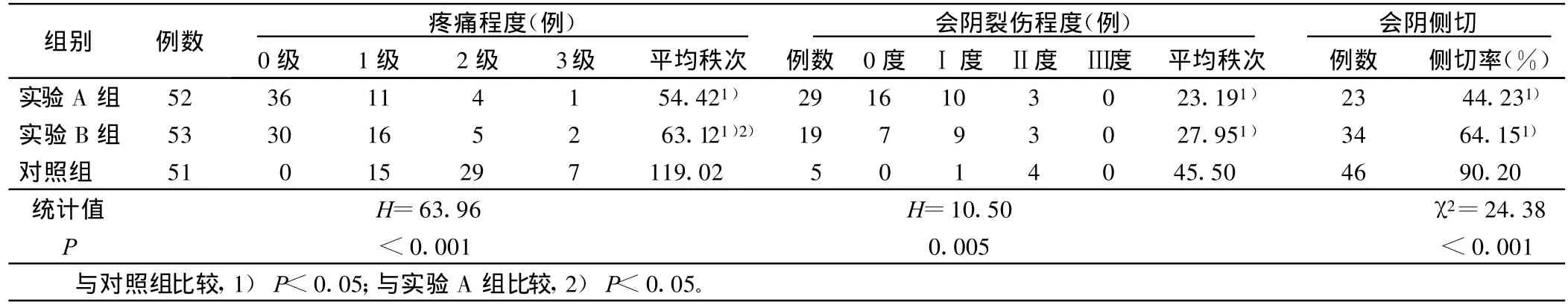
表1 3組產婦鎮痛效果、會陰裂傷程度、會陰側切率比較
2.2 3組產婦第二產程不同時段所用時間比較(見表2)
表2 3組產婦第二產程不同時段所用時間比較±s) min
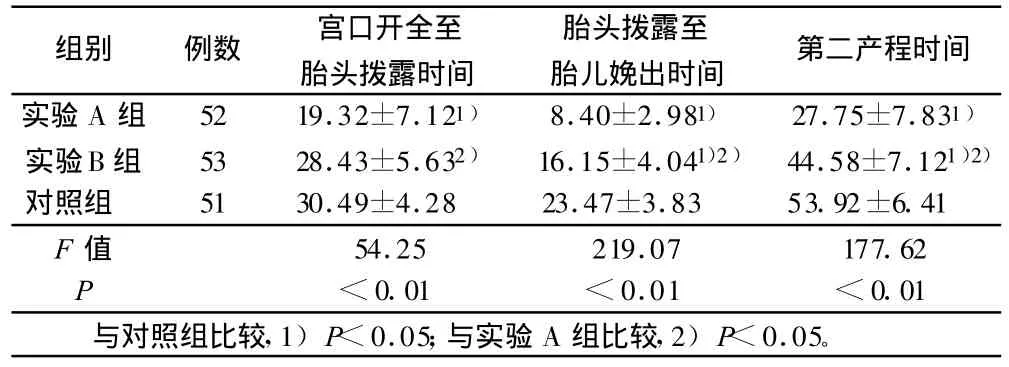
表2 3組產婦第二產程不同時段所用時間比較±s) min
組別 例數 宮口開全至胎頭撥露時間胎頭撥露至胎兒娩出時間 第二產程時間實驗A組 52 19.32±7.121) 8.40±2.981) 27.75±7.831)實驗B組 53 28.43±5.632) 16.15±4.041)2) 44.58±7.121)2)對照組 51 30.49±4.28 23.47±3.83 53.92±6.41 F值 54.25 219.07 177.62 P <0.01 <0.01 <0.01與對照組比較,1)P<0.05;與實驗A組比較,2)P<0.05。
2.3 3組產婦產后出血量及新生兒Apgar評分比較(見表3)
表3 3組產婦產后出血量及新生兒Apgar評分±s)

表3 3組產婦產后出血量及新生兒Apgar評分±s)
組別 例數 產后出血量mL Apgar評分分實驗A組 52 160.17±25.471) 9.49±0.80實驗B組 53 166.43±20.781) 9.42±0.60對照組 51 196.13±22.21 9.21±0.89 F值 36.21 1.78 P <0.01 >0.05與對照組比較,1)P<0.01。
3 討論
3.1 鎮痛 陰部神經阻滯主要是阻滯陰部神經,阻斷了疼痛的傳導,使陰部神經支配的組織達到無痛或減輕疼痛[1]。本研究采用雙側陰部神經阻滯麻醉,宮口開全后即實施麻醉,延長了鎮痛時間,提高了鎮痛效果。
3.2 縮短第二產程 陰部神經阻滯麻醉不影響子宮自律神經和支配腹壁肌肉及屏氣呼吸的神經,因此不影響子宮及輔助肌的收縮力[2],不影響產婦使用腹壓。宮口開全后即實施麻醉,明顯縮短了從宮口開全至胎頭撥露及胎頭撥露至胎兒娩出的時間,縮短了第二產程。
3.3 對新生兒的影響 本研究從不同時段采取雙側陰部神經阻滯麻醉后,并未影響新生兒Apgar評分,與蔣妮珊等[3]研究結果相同。
3.4 會陰側切率、會陰裂傷及產后出血量 本研究結果表明,實驗組在會陰側切率、會陰損傷程度、產后出血量方面,均優于對照組,這主要是雙側陰部神經阻滯麻醉后,阻斷雙側陰部神經的傳導,使盆底肌肉松弛,會陰皮膚肌肉彈性得到最大限度伸展,使出口增大,減小了胎兒娩出時的阻力。第二產程時間明顯縮短,產婦能夠得到較好的休息、進食,另外經過充分擴張軟產道,使陰道及會陰軟組織充分伸展,降低了會陰側切率,減少了軟產道損傷。同時,宮縮良好,利于血竇閉合,減少產后出血。
4 小結
麻醉時機選擇在宮口開全后,較胎頭撥露后延長了鎮痛時間,使第二產程無痛或痛感減輕,第二產程縮短,減輕產婦痛苦,利于產婦維持舒適感,提高對自然分娩的信心,在分娩時積極配合,降低側切率,使會陰完整率增加,損傷程度減輕,減少產后出血量,對新生兒無不良影響,操作方便,值得臨床推廣。
[1]黃愛銀,黃祝嬌,賴定群.自然分娩會陰切開術中應用藥物鎮痛的臨床效果觀察[J].全科護理,2009,7(6B):1508.
[2]丘敏芬,吳小妹,包玉美,等.陰部神經阻滯陰道擴張法與托肛法保護會陰分娩的觀察[J].護理學雜志,2001,16(5):281.
[3]蔣妮珊,楊炎.第二產程時間對新生兒出生評分的影響[J].華夏醫學,2008,21(2):330.

