ICU及NICU危重病人檢驗性失血量及其失血原因分析
史連義,張淑杰,張繼領(lǐng),劉繼勇,鄧琳棋
危重病人由于病情復(fù)雜危重,經(jīng)常被抽血用于體內(nèi)酸堿平衡、電解質(zhì)平衡、凝血功能、感染指證以及肝腎等重要臟器功能的監(jiān)測。因此,危重病人尤其重癥監(jiān)護(hù)病房(intensive care unit,ICU)危重病人住院期間檢驗性失血數(shù)量巨大,由此引起的貧血及相關(guān)后果應(yīng)引起醫(yī)生的重視。新生兒及早產(chǎn)兒危重病人,由于自體血容量較少,頻繁抽血可引起患兒免疫力下降,預(yù)后較差,更應(yīng)引起重視。查閱我院ICU病房1年來的住院病歷及新生兒重癥監(jiān)護(hù)病房(newborn intensive care unit,NICU)1個月的住院病歷,主要查閱住院超過5d以上危重病人的臨床及檢驗資料,包括病人疾病類別、住院時間、所做檢驗項目的種類、次數(shù)、血液標(biāo)本溶血及需要重新采集的情況。計算每日檢驗性失血量、總失血量、占總血液量的百分比、理論采血量,客觀分析不同種類疾病檢驗項目的分布特點、失血原因。一方面引起臨床醫(yī)生及醫(yī)院管理者的重視;另一方面為如何有效減少檢驗性失血量提供決策依據(jù)。
1 資料與方法
1.1 臨床資料 用計算機篩選我院ICU病房2009年1月1日—2009年12月31日住院時間大于5d的病歷及NICU病房2009年3月1日—2009年3月31日住院時間大于5d的住院病歷。ICU病人66例,男38例,女28例,年齡21歲~91歲,平均63歲;住院5d~173d,平均11.5d;疾病種類:外科(心臟術(shù)后、腦出血、腫瘤術(shù)后、外傷等)41例,內(nèi)科(中毒、心肌梗死、腎衰竭等)25例。NICU病人74例,男51例,女23例,住院5d~39d,平均9d;疾病種類:吸入性肺炎38例,新生兒溶血性黃疸12例,早產(chǎn)14例,其他10例。
1.2 方法
1.2.1 檢驗性失血量及理論用血量計算 檢驗性失血量等于病歷中記載的各種化驗項目的次數(shù)乘以標(biāo)準(zhǔn)采血量的累積和。理論用血量按照公式B=5(∑s+0.1)計算檢驗應(yīng)采集的全血量[1],其中B為該檢驗理論上應(yīng)采集的全血量(mL),∑s為各檢驗項目實際需用的血清總量(mL)。該計算公式考慮了1次檢驗可能不成功而需要2次檢驗的重復(fù)需血量,考慮了檢驗時血清、血漿交界面需保留的血漿無效腔量約為0.1mL[1]。見表1。

表1 各檢驗項目及相應(yīng)實際采血量及理論采血量
1d內(nèi)或連續(xù)2d檢驗同一個檢驗項目時,若前1d檢驗結(jié)果回報標(biāo)本溶血,則第2次檢驗視為標(biāo)本不合格致使的重復(fù)抽血,記錄發(fā)生頻率及失血量。
1.2.2 統(tǒng)計學(xué)方法 采用SPSS17.0統(tǒng)計學(xué)軟件進(jìn)行數(shù)據(jù)分析。用平均值、中位數(shù)、四分位數(shù)、最大值進(jìn)行統(tǒng)計描述,采用秩和檢驗進(jìn)行組間比較。
2 結(jié)果
2.1 ICU及NICU住院病人實際檢驗性失血量與理論檢驗性失血量比較(見表2) ICU病人住院時間長,每位病人住院期間總的檢驗性失血量平均177.1mL,總失血量平均占自體血液總量的4.4%,其中25.8%(17/66)病人失血量超過自體血液總量的5.0%。NICU病人住院時間較ICU病人短,每位病人住院期間總的檢驗性失血量也較少,平均21.4mL,總失血量平均占自體血液總量的6.1%,其中61.3%病人失血量超過自體血液總量的5.0%。提示,新生兒檢驗性失血量具有更大的隱蔽性,不易被察覺,應(yīng)引起重視。實際總失血量遠(yuǎn)遠(yuǎn)高于理論失血量。見表2。
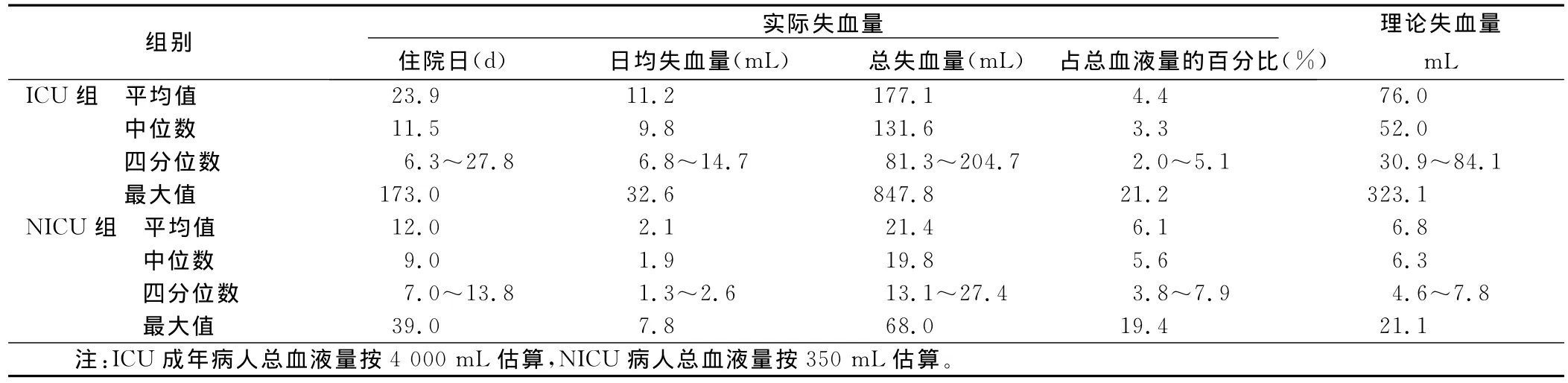
表2 ICU及NICU住院病人實際檢驗性失血量與理論檢驗性失血量比較
2.2 內(nèi)外科ICU病人失血原因(見表3)
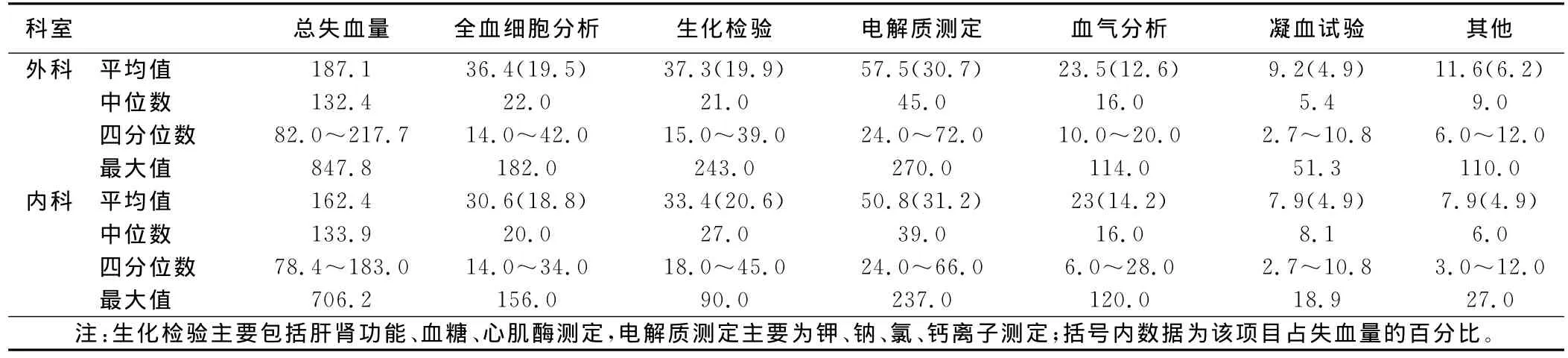
表3 內(nèi)外科ICU病人失血原因mL
2.3 NICU病人不同疾病檢驗性失血原因 NICU病人以吸入性肺炎、早產(chǎn)兒、新生兒溶血性黃疸為主。各種疾病失血量及主要失血原因不盡相同,其中早產(chǎn)兒失血量最多,新生兒溶血性黃疸失血量較少,平均11.3mL。見表4

表4 NICU病人不同疾病檢驗性失血原因mL
3 討論
3.1 ICU及NICU危重病人檢驗性失血數(shù)量巨大,是醫(yī)源性貧血的重要原因 本組ICU每例病人住院期間總的檢驗性失血量平均177.1mL,最大量為847.8mL,其中25.8%病人失血量超過自體血液總量的5.0%。這還不算有動靜脈插管的病人采血時為防止血液稀釋而從動靜脈插管中放出去的棄血量。據(jù)報道,這樣的“棄血量”每份標(biāo)本2mL~10mL,總量相當(dāng)于危重病人檢驗失血量的37%[2]。因此,實際失血量要大于統(tǒng)計結(jié)果。健康成人一次獻(xiàn)血的建議量為200mL(約自體血容量的5%),否則對身體有害,ICU病人由于藥物的毒性作用及營養(yǎng)不良造成的骨髓造血功能下降,使檢驗性失血的后果更加嚴(yán)重,如使病人住院日延長、病死率增加[3]。NICU危重病人檢驗性失血量遠(yuǎn)不如ICU危重病人大,但由于新生兒自體血容量少,較少的失血將占自體血液的較大比率,往往被人們忽視。本組61.3%的患兒失血量超過自體血液總量的5.0%。新生兒骨髓及肝臟等的合成功能尚不完善,某些物質(zhì)如IgG在一定時期內(nèi)依賴出生前從母體獲得量來維持,一旦丟失很難短時間補充,更應(yīng)引起重視。
3.2 ICU及NICU危重病人檢驗性失血原因 檢驗性失血的主要目的用于生化檢驗、電解質(zhì)測定、血細(xì)胞分析。究其原因是:醫(yī)生周期性、定時性為病人進(jìn)行檢驗,造成不必要的過度檢驗。在美國,為應(yīng)對過度檢驗問題,建立了指南指導(dǎo)臨床醫(yī)生恰當(dāng)?shù)叵聶z驗醫(yī)囑,并通過計算機決策支持反饋系統(tǒng)評價檢驗檢查醫(yī)囑的合理性[4,5]。2000年美國佛羅里達(dá)臨床學(xué)院通過此項工作減少了25%~30%的全血細(xì)胞分析及基本代謝項目的檢驗[2]。
3.3 危重病人實際檢驗失血量遠(yuǎn)遠(yuǎn)高于理論失血量 如何將實際失血量更接近于理論失血量,墨西哥學(xué)者Sanchez等[5]在成人病房中使用小容量采血管(兒科用)為病人采血,經(jīng)過對檢驗儀器的機械部件精細(xì)校準(zhǔn)后,一方面完全可以達(dá)到儀器設(shè)備的運行要求;另一方面采血量可滿足任一檢驗項目的要求,并可以節(jié)省73%~74%的采血量。
目前,我國有些醫(yī)院實驗室比較分散,各檢驗項目往往在不同部門、科室甚至要外送到不同的城市進(jìn)行檢驗,因此要采很多管血,增加了采血量。如何合理安排實驗室的設(shè)置,盡量做到更多的項目能在一個科室、一個部門甚至一臺儀器上完成測定將大大減少采血量。如生化檢驗、電解質(zhì)測定、C 反應(yīng)蛋白在同一臺生化分析儀上測定,血氣分析、電解質(zhì)測定、尿素、葡萄糖、乳酸在同一臺血氣分析儀上測定等。
3.4 不同疾病需做的檢驗項目有一定的規(guī)律性 如本調(diào)查發(fā)現(xiàn),早產(chǎn)兒、吸入性肺炎患兒入院后往往要做肝功能、腎功能、心肌酶、電解質(zhì)、血細(xì)胞分析、C反應(yīng)蛋白測定,甚至血氣分析測定。因此,合理安排醫(yī)囑時間,提高醫(yī)生開具檢驗醫(yī)囑的計劃性和規(guī)范性,盡量減少采血的管數(shù),做到一血多用,一方面可減少反復(fù)穿刺給病人帶來的痛苦,降低失血量;另一方面可減輕護(hù)理人員的工作量。
[1] 姜東輝.ICU危重病人檢驗性失血與疾病預(yù)后的相關(guān)性研究[D].大連:大連醫(yī)科大學(xué),2007:1.
[2] Dhillon SS,Watanakunakorn C,Chatrchai,et al.Iatrogenic blood loss in intensive care unit[J].Chest,2000,118(Suppl 4):S167.
[3] Corwin HL,Gettinger A,Pearl RG,eta l.The CRIT study:Anemia and blood transfusion in the critically ill:Current clinical practice in the United States[J].Crit Care Med,2004,32:39 52.
[4] Studnicki J,Bradham DD,Marshburn J,et al.A feedback system for reducing excessive laboratory tests[J].Arch Pathol Lab Med,1993,117:35 -39.
[5] Sanchez GF,Alvarez MF.Reduction of blood loss from laboratory testing in hospitalized adult patients usingsmall -volume(pediatric)tubes[J].Arch Pathol Lab Med,2008,132(12):1916 1919.

