頑固性血精癥的微創診治技術及其技巧
李彥鋒,梁培和,孫中義,張 軍,張 勇,畢 罡,葛成國,萬江華,王洛夫,靳風爍
(第三軍醫大學大坪醫院野戰外科研究所泌尿外科,重慶 400042)
血精是男科領域較為常見的一種臨床癥狀。通常人們認為血精是一種良性自限性疾病[1],僅需簡單抗感染等保守治療。但臨床上存在部分嚴重頑固性血精癥患者,采用各類常規保守治療措施無效或反復復發。該類患者不但對長期血精存在嚴重焦慮,而且客觀上也可能存在潛在的其他嚴重病理性改變的風險[1],要求采用更進一步的治療措施。為此,本科自2008年12月至2010年7月門診共接診以長期血精伴有無精子癥、精液量減少、腰骶部脹痛、排尿困難等為主要表現,經長期反復藥物治療無效的患者21例,嘗試選擇經尿道內鏡下的微創診斷和治療技術,獲得非常滿意療效,現報道如下。
1 資料與方法
1.1 一般資料 本組21例患者均經過長期反復抗感染、止血等藥物保守治療無效,存在嚴重頑固性血精癥狀,年齡24~77歲,平均45.4歲,病史1~10年,平均5.6年。主要癥狀為頑固性嚴重血精,多為持續性,部分為反復間斷性血精,射出暗紅色陳舊性血性液體,或伴少許血凝塊;同時其伴隨癥狀還包括會陰部及腰骶部隱痛、酸脹不適、精液量減少、射精快感消失、射精痛、射精后會陰部隱痛不適或尿頻、尿急、排尿困難等;2例因男性不育癥就診,精液常規檢查示無精子。體格檢查中泌尿系統及外生殖器均未發現陽性體征。肛檢:2例發現前列腺區域明顯囊性擴大,4例有前列腺區域輕壓痛,1例示一側精囊顯著擴大,呈囊性感,其余無明顯陽性體征。常規行經直腸超聲(trans-rectalultrasonography,TRUS)篩選性檢查,特征性改變包括:前列腺內中線區域或偏向一側的囊性結構或液性暗區;偶伴團塊狀增強回聲,后伴聲影,提示結石或鈣化形成;精囊增大并呈囊性擴張;精囊區域的囊性或液性暗區。64排螺旋CT檢查顯示:前列腺中線區域或偏向一側的射精管走形區域低密度影或囊性結構;偶伴單發或多發性鈣化影;雙側或單側精囊腺明顯增大,橫徑超過1.5cm;精囊區域顯著增大的囊性結構等。
1.2 方法 21例患者均采用經尿道途徑,應用美國ACMI順康電切鏡,首先對前列腺部尿道及整個膀胱進行常規觀察,均未發現充血、出血、血管畸形、曲張、新生物等。退鏡觀察精阜,多見精阜較正常顯著隆起、增大,中央可見細小的射精管開口。采用自行改進的電切環,主要是將前端約5 mm寬度的電切環修整為約2~3 mm的電切環,并根據需要調整其彎曲的角度,以利精確切割組織,減少局部創傷。小心切開精阜,使隆起的精阜處變平或輕微凹陷,此時通常可顯露雙側射精管開口,射精管如無擴張,一般難于辨認其開口,此時助手食指伸入肛門內,對雙側精囊區域進行擠壓按摩,即可觀察到射精管內流出乳白色略帶膠凍狀液體或暗紅色、咖啡色血性液體,從而可分辨射精管開口及是否單側或兩側精囊或射精管存在血精。選擇流出暗紅色、咖啡色液體一側,必要時應用導絲引導,取冷刀小心向12∶00方向挑開,即可見顯著囊性擴大的射精管或囊腫并有血性液體溢出,換輸尿管鏡觀察,部分患者可見射精管內黃褐色結石堆積,射精管囊腫遠端側后方一般可見菲薄半透明膜狀物覆蓋的精囊開口或裂隙狀精囊開口,血精嚴重者可見從精囊開口處溢出明顯血性液體。直接應用輸尿管鏡戳開精囊開口,伸入精囊內,可見蜂窩狀黃白相間的精囊內壁或精囊內囊腫,從而對精囊進行觀察、沖洗、電灼或囊腫切開。部分患者囊腫位于中線區域,與射精管及精阜無交通,切開囊腫其內未見血性液體,而是清亮無色液體,且囊腫各壁完整,未見與精囊的交通,此時,通過肛門擠壓按摩精囊,囊腫壁外側可見沿射精管溢出的血性精液,證實該類囊腫為Mullerian囊腫,導致射精管梗阻,引起血精。遂同上法切開擴大射精管并進行精囊的沖洗和觀察。
2 結 果
21例患者均成功進行經尿道途徑的射精管、精囊診斷性觀察并微創切開等治療。手術時間 20~65 min,平均34 min。失血量10~50 m L,平均30 m L。無術中及術后并發癥發生。術中常規行精囊組織活檢,術后病理檢查證實所取精囊組織均顯示非特異性慢性炎癥,無結核、腫瘤等發現。所有患者隨訪2~20個月,平均8個月,均述術前血精癥狀及伴隨癥狀消失,恢復性生活后均存在正常射精和性高潮快感,伴有無精癥及精液量減少的2例患者術后精液常規檢查出現大量精子,精液量較術前顯著提高,術后1個月復查精液常規示精子密度為(16.7~19.5)×106/m L,精子活率為 35.3%~47.5%,A+B級精子比例為11.7%~25.6%。
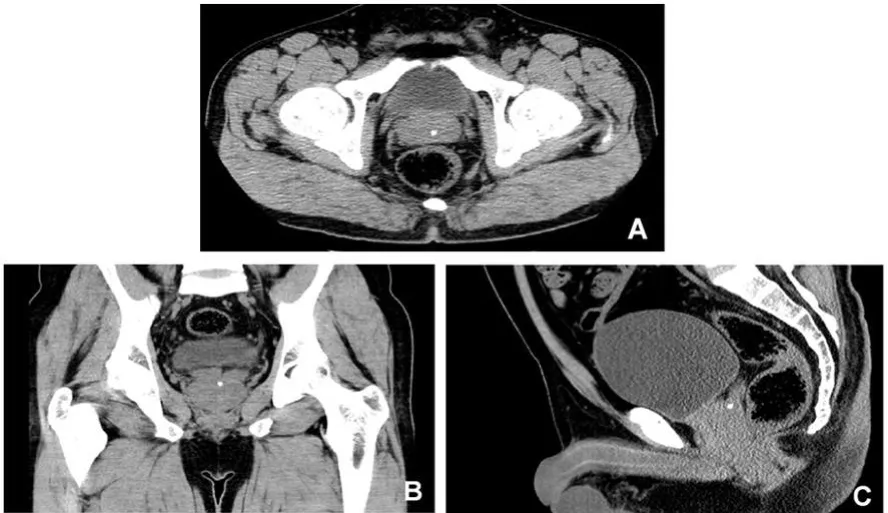
圖1 1例反復血精10年患者精囊前列腺區域CT影像
根據術中所見,將前列腺、射精管及精囊區域的主要異常表現進行歸類,顯示21例血精患者中,15例可見精阜較正常顯著隆起、增大,6例精阜未見明顯改變;明確存在偏離中線的射精管囊腫(Wolffian囊腫)者7例,其中左側 6例,右側1例,大小(0.8×1.0)~(1.4×1.6)cm;位于精阜深部中線區域的Mullerian囊腫或前列腺囊腫9例,大小(0.8×0.8)~(2.5×4.0)cm;未發現射精管區域囊腫者5例;與精囊交通的囊腫內均被暗紅色或咖啡色渾濁液體充填。囊腫內同時伴發單個或多個結石或鈣化者8例,結石多呈黃褐色,大小(0.3×0.3)cm~(0.5×0.7)cm(圖1);在9例位于中線部位的囊腫中,4例與雙側精囊及射精管無交通,提示符合 Mullerian囊腫(圖2),5例于內壁的側后方可見明顯卵圓形裂隙狀精囊開口,或被菲薄半透明膜狀物覆蓋的精囊開口,提示符合前列腺囊腫。通過該開口觀察可見一側或雙側精囊內大量咖啡色或暗紅色液體溢出,部分患者一側或雙側精囊顯著擴張,表面多呈凹凸不平之黃白相間蜂窩狀結構,類似存在長期排尿困難、具有廣泛小梁形成之膀胱內壁。
根據患者術前檢查情況,B超檢查存在陽性改變者18例,占85.7%。CT檢查存在陽性改變者19例,占90.5%。
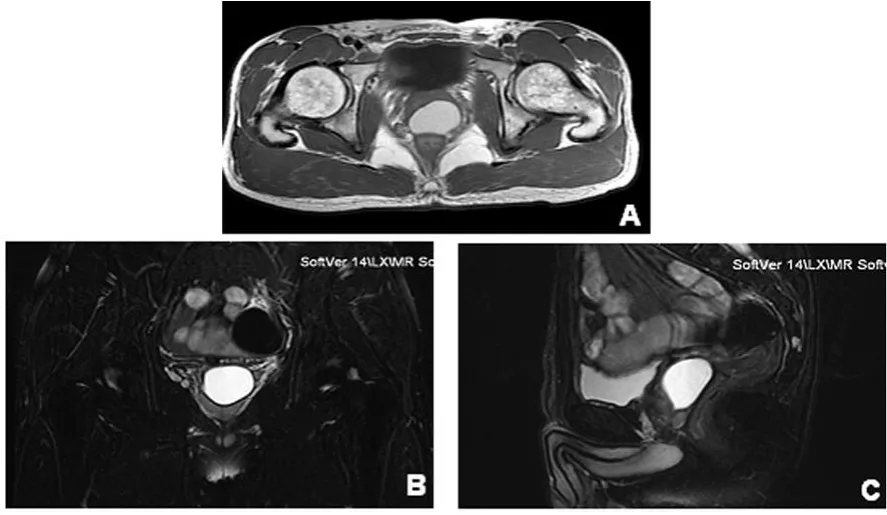
圖2 1例反復血精10年伴梗阻性無精癥患者精囊前列腺區域CT影像
3 討 論
3.1 有關血精的病因學 血精通常被認為是一種自限性良性疾病,臨床醫生往往籠統認為其多源于慢性精囊炎。一般多見于40歲以下的中青年[2]。而對于年齡大于40歲的患者,血精可能和潛在的更加嚴重的病理改變相關聯[1]。為此,對于復發和有癥狀的血精癥患者,需要進行系統深入的檢查,以排除可能的嚴重病理學改變并解除患者的焦慮。
從精液構成分析,血精顯然多來自精囊及前列腺部。精囊為上寬下窄、反復迂曲的囊性結構,精囊腺排泄管與輸精管壺腹在前列腺的后上方匯合,形成左右成對的射精管,射精管長約1~2 cm,近端管腔直徑約(1.7±0.3)mm,中段約(0.6±0.1)mm,末端開口處僅(0.3±0.1)mm[3]。顯然,上述解剖特征決定了該段生殖道極易梗阻,后尿道及精阜附近各種原因所致的炎癥均可累及精囊排泄管,發生梗阻,使精囊出現潴留性膨大,表現為繼發性精囊炎。
本組21例長期嚴重血精患者,均經過反復保守性治療,未能獲得緩解,顯然需要考慮到存在潛在重要病理性改變的可能性。通過采取本項微創性診治技術措施,發現達33.3%(7/21)的患者存在射精管囊腫導致的生殖道梗阻;19.0%(4/21)的患者存在既與射精管開口無交通,又與精囊無交通的Mullerian氏囊腫并導致梗阻;23.8%(5/21)的患者存在開口于精阜,與雙側精囊開口相交通的前列腺囊腫并導致梗阻;38.1%(8/21)的患者在囊腫內形成結石或鈣化。上述囊腫患者均同時伴發一側或雙側精囊顯著擴張,內被血性精囊液充填,偶伴精囊囊腫。23.8%(5/21)的患者雖未發現輸精管區域囊腫或擴張,但其精囊明顯擴張,而且經過精阜切開并輸精管切開處理后,隨訪證實該類患者血精癥狀也完全消失,表明該類患者血精的原因仍然可能是生殖道遠端如射精管遠端開口的不完全梗阻。Turek等[4]認為射精管梗阻具有下列4條之一即可診斷:(1)精囊擴張直徑大于1.5cm;(2)射精管擴張(經直腸超聲檢查);(3)精阜內或射精管鈣化、結石形成;(4)在近精阜中線或偏離中線處存在囊腫,即提示Mullerian囊腫或Wolffian囊腫。本組患者術中所見,結合相關B超和C T檢查結果表明90.5%(19/21)患者明確存在射精管梗阻。因此,射精管梗阻及其梗阻基礎上的精囊慢性炎癥是本組頑固性血精癥的最主要病因。
3.2 有關診斷技術 對于頑固性血精及伴發其他癥狀的患者,除進行詳細詢問病史及全身檢查,并作必要的化驗如血尿常規、前列腺液及精液分析、肝腎功能、凝血功能及PSA檢查外,影像學檢查是進一步判斷精囊前列腺區域重要病理性改變的主要措施,包括經直腸前列腺精囊 B超、盆腔 CT、M RI等。Papp等[5]報道121例血精患者,未能找到明確病因的特發性血精占15%,較以往報道認為的特發性血精30%的比率[1]大幅降低,顯示隨著現代影像學技術的應用,以往所指的特發性血精多數能找到病因并作出診斷。Yagci等[6]對54例血精患者作 TRUS,發現異常者達94.5%,提示T RUS能明確大多數血精癥的病因。國內一組報道顯示53例血精患者中超聲檢查發現異常者47例,占88.7%[7]。本組B超檢查發現陽性改變者約為85.7%,可見T RUS可作為血精患者基本的首選影像學檢查。本組患者常規進行了64排C T檢查,結果顯示90.5%的患者均存在明顯陽性改變,盡管從C T平掃圖片觀察,含有血性精液的囊性結構與正常前列腺和精囊結構對比度較差,但病史和前列腺精囊部的形態大小結構改變,對于病因學判斷具有重要價值。有文獻報道,M RI的三維切面成像,有更好的軟組織結構分辨力,能顯示前列腺、精囊、輸精管壺腹及射精管多層面更精確的結構變化,尤其是能夠明確顯示精囊和前列腺的出血,被認為是男性性腺、附屬性腺及其導管影像學檢查的金標準[8-9]。本組由于沒有常規進行MRI檢查,未做深入總結,有待進一步積累病例后觀察分析。本組所有病例在上述B超、CT檢查的基礎上,均選擇了經尿道內腔鏡的診斷性觀察并微創治療。作為一種診斷手段,內鏡可對膀胱頸及后尿道的血管畸形等異常病變進行排除,并可同時對射精管及精囊直接進行微創性治療。
3.3 有關微創治療技巧 血精的處理主要取決于3個因素:血精持續的時間和嚴重程度,患者的年齡和伴隨癥狀[1]。雖然大部分有明顯生殖道感染的血精患者可通過藥物治療,最近經驗性無對照的證據提示,保列治治療某些原因的血精有一定作用,但癥狀嚴重保守治療無效的血精患者應該在深入進行影像學檢查的基礎上,分析內在病因,并進行微創治療。針對生殖道遠端的常見病變,近年有學者報道可應用8F半硬輸尿管鏡伸入射精管進行檢查和處理,如輸精管逆行插管造影及精囊的沖洗等[10],也有報道采用等離子電切精阜、經射精管逆行插管、精囊腺置管沖洗引流等[11-13],還有學者采用經直腸超聲引導下的精囊穿刺和抗生素持續灌洗等措施治療難治性血精[14-16]。
根據射精管和精囊區域的解剖特征并借鑒有關微創治療方法,本組頑固性血精患者均采用了經尿道途徑內鏡下的檢查和治療,總結該種微創處理血精癥的方法,術中注意事項和技巧主要是:(1)精阜的顯著隆起一般意味著該區域存在明顯梗阻,故可直接應用電刀切除隆起的精阜;(2)如切除精阜后,深面不能直接顯露囊腫,或難以分辨射精管,需結合肛門內精囊按摩,使血性液體從射精管溢出,從而或插入導絲進行引導,或直接沿之小心向深部電切或冷刀挑開;(3)根據術中所見囊腫是否偏離中線,是否與精囊相溝通可鑒別囊腫的類型,并據情況行單純切開、電灼或電切除處理;(4)對于較為深在的囊腫,需反復通過肛門指檢的輔助確認電切的深度,避免損傷直腸;(5)如果是射精管囊腫,通過該囊腫通常僅能觀察到一側的精囊情況,需注意結合雙側精囊按摩,確認對側精囊及射精管的通暢性,必要時可同時行對側射精管切開;(6)對于存在與精囊無溝通的Mullerian囊腫處理后,需繼續觀察和探查雙側射精管的通暢性;(7)可應用輸尿管鏡對雙側射精管及精囊進行全面觀察;(8)如有精囊囊腫,可行囊腫切開、電灼和電切除等處理。結合有關文獻和本組經驗分析,該微創診治手段療效滿意,未見明顯并發癥,不影響射精和性高潮,并顯著改善射精管梗阻性不育癥患者精液質量,故臨床上可在嚴格掌握指征的情況下積極推廣使用。
[1]Dean E.Leoca′dio BS.S tein Hematospermia:etiological and management considerations[J].Int Urol Nephrol,2009,41(1):77.
[2]Kumar P,Kapoor S ,Nargund V.Haematospermia-a systematic review[J].Ann R Coll Surg Engl,2006 ,88(4):339.
[3]Nguren HT ,Etzell J,Turek PJ.Normalhuman ejaculatory duct anatomy:a study of cadaveric and surgical apecimens[J].J Urol,1996 ,155(5):1639.
[4]Turek PJ,Magana JO ,Lipshultz LI.Semen parameters before and after transurethral surgery for ejaculatory duct obstruction[J].J Urol,1996,155(4):1291.
[5]Papp GK ,Kopa Z,SzabóF,etal.Aetiology of haemospermia[J].Andrologia,2003,35(5):317.
[6]Yagci C,Kupeli S,Tok C,etal.Efficacy of transrectalultrasonography in the evaluation ofhematospermia[J].Clin Imaging,2004 ,28(4):286.
[7]張玲,高曉艷,凌毅,等.經直腸超聲檢查在血精病因分析中的價值[J].臨床超聲醫學雜志,2008,10(10):698.
[8]Ahmad I,Krishna NS.H emospermia[J].J Urol,2007,177(5):1613.
[9]Furuya S,Furuya R,Masumori N ,et al.Magnetic resonance imaging is accurate to detectbleeding in the seminal vesicles in patients with hemospermia[J].Urology,2008,72(4):838.
[10]Li L,Jiang C,Song C,et al.Transurethral endoscopy technique with a ureteroscope for diagnosis and management of seminal tracts disorders:a new approach[J].J Endourol,2008 ,22(4):719.
[11]戴楓,周德泉,周敏.精阜切除精囊沖洗術治療頑固性血精[J].重慶醫學,2009,38(6):696.
[12]孟凡湘,劉彥軍,陳潛.微創治療精阜增生合并精囊腺炎58例分析[J].中國誤診學雜志,2009,9(9):2178.
[13]吳升,祝黎潔,胡根祥,等 經尿道超脈沖等離子精阜切除精囊沖洗治療頑固性血精[J].江蘇醫藥,2009,35(6):716.
[14]Zhang X,Gu B,Xu Y ,et al.Transrectal ultrasonographyguided transperinealbilateralseminalvesicle puncture and continuous irrigation for the treatment of intractable hematospermia[J].Chin Med J,2008 ,121(11):1052.
[15]張凱,李淑清,賀占舉.經直腸超聲引導下精囊穿刺灌注治療頑固性血精長期療效觀察[J].中華男科雜志,2005,11:452.
[16]Torigian DA,Ramchandani P.Hematospermia:imaging findings[J].Abdom Imaging ,2007 ,32(1):29.

