后程三維適形放療在Ⅱb~Ⅳa期宮頸癌中的應用
王洪乾,蒙富斌,蘇善寧
(廣西壯族自治區玉林市紅十字會醫院放射治療科 537000)
子宮頸癌是女性最常見的生殖道惡性腫瘤之一,我國每年新增子宮頸癌患者約13.15萬,占全世界新發病例28.20%,其發病近年來呈明顯年輕化趨勢[1]。宮頸癌的主要治療手段是手術與放療,而宮頸癌根治性手術由于受到分期的限制僅適用于國際婦產聯盟(FIGO)分期Ⅰ~Ⅱa期患者,而宮頸癌放療適應證則非常廣泛,可應用于宮頸癌各期[2]。目前治療Ⅱb~Ⅳa期宮頸癌以放療為主,主要模式是常規盆腔外照射、后裝腔內照射,該模式國際上的5年生存率為66%[3]。為探索新的放療模式,本研究采用前程常規盆腔外照射加后程三維適形放療,現報道如下。
1 臨床資料
1.1 一般資料 選擇2005年 4月至 2006年6月在本院住院治療的Ⅱb~Ⅳa期宮頸癌患者,分期采用FIGO(1995)修訂的標準,采用隨機數字表法隨機分為兩組,均經病理檢查確診,無手術指征,患者一般情況見表1。
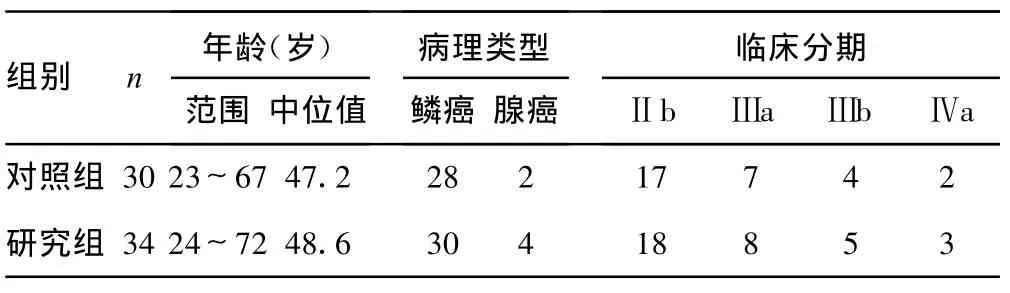
表1 兩組宮頸癌患者一般情況(n)
1.2 儀器設備 美國Varian生產的直線加速器Varian2 300C/D,X線能量為4~23mV,電動多葉準直器(MLC)葉片共26對,寬1cm;放療計劃系統(TPS)為該公司Cdpplan-Helios系統,模擬定位機為TOSHIBA model KXO-50N型,CT模擬掃描用美國GE公司CT/e型,近距離遙控后裝機為深圳威達WD HDR18型。
1.3 三維適形放療
1.3.1 固定體位 在普通模擬機下仰臥于有機玻璃體架上,熱塑膜固定體位。
1.3.2 CT模擬定位 使用GE公司螺旋CT機掃描層厚5mm,范圍上至L3、L4椎體,下至坐骨結節下3cm。使用泛影葡胺增強造影,后將影像數據經網絡傳送到計劃室的TPS。
1.3.3 定義靶區及周圍正常組織范圍 GTV:CT、MRI增強影像及陰道鏡下觀察所確定的宮頸癌腫瘤區;CTV:部分陰道、宮頸、部分宮體及宮旁組織;PTV:在CTV上外擴左右方向0.5cm,頭尾方向1.0cm,前后方向1.0~1.5cm[4]。
1.3.4 計劃制定 由醫生勾畫靶區,設定劑量計劃及危及器官的限量值,要求處方劑量包括95%PTV。危及器官評價:股骨頭V50≤5%。直腸V60≤50%,膀胱 V60≤50%。再由物理師進行計劃制訂及優化,評估合格后進行放療。
1.4 治療方法
1.4.1 對照組 目前采用直線加速器6M V-X線外照射,每次2Gy,每日1次,每周5次,總照射劑量 20次后為 40Gy,中央鋁擋與腔內后裝放療同時進行,繼續外照射使B點劑量達到DT50~54Gy,后裝補充A點劑量DT30Gy左右(每次 6~7Gy,1~2次/周),放療時間約7周。
1.4.2 研究組 前程全盆照射達DT50Gy,25次/5周[其中達DT40Gy/(20次?4周)時中間擋鋁(8~10)cm×4保護直腸、膀胱],后半程采用縮野三維適形放療,推量至60Gy左右,再縮影照射腫瘤區,總量達DT68~70Gy。
1.5 療效評價 近期療效參照1979年WHO制訂的療效判斷標準[5]。以開始治療后4周末與治療前比較,分為完全緩解(CR):治療前見到的病灶完全消失,無新的病變出現;部分緩解(PR):病灶區縮小到治療前50%或更小,無新的病變出現,多病灶性病變時,沒有1個病灶增大;無變化(NC):病灶面積縮小不到50%,多灶病變時,總面積有縮小,且沒有1個病灶增大超過25%,無新的病變出現;擴展(PD):單個病灶或多個病灶總面積比治療前增大25%及以上,或出現新的病變(包括轉移)。總有效率(RR)=(CR+PR)×%[6]。中期療效統計以1、2、3年生存率(YSR)為宮頸癌放療后預后評定指標 。放療后隨訪按宮頸癌標準隨訪觀察規定進行,隨訪率達98%。
1.6 放療反應分析 按美國腫瘤放射治療協作組織(RTOG)標準評價正常組織的放療反應。
1.7 統計學方法 以χ2檢驗處理統計數據。
2 結 果
2.1 治療效果 無論近期療效還是中期療效,研究組與對照組比較差異均無統計學意義(P>0.05),見表 2。
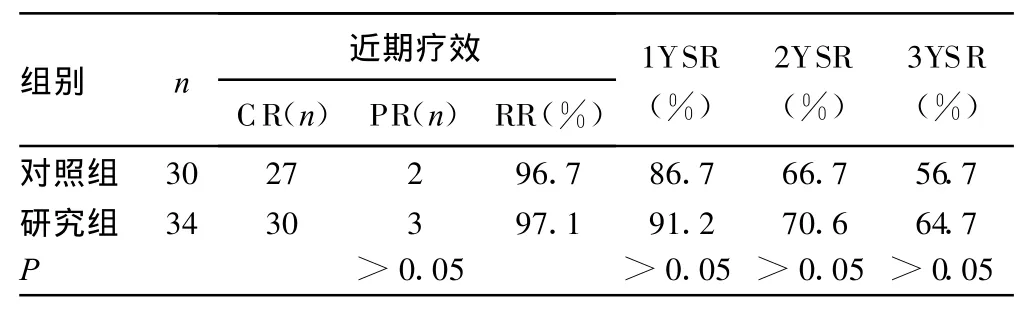
表2 兩組放療效果比較
2.2 放療并發癥 包括早期和晚期并發癥。早期并發癥最常見的是直腸反應,表現為里急后重、大便疼痛甚至黏液便;其次是陰道炎,表現為充血、水腫、疼痛,陰道分泌物增多。晚期并發癥最常見的是輕、中度的放射性直腸炎;其次是放射性膀胱炎。兩組比較差異有統計學意義(P<0.05),見表 3。

表3 兩組早期、晚期放射治療并發癥發生情況比較〔n(%)〕
3 討 論
長久以來,早期宮頸癌(Ⅰ~Ⅱb期)適合根治性手術治療,而放療是中、晚期(Ⅱb~Ⅳa期)宮頸癌的主要治療手段,放療最主要的模式是體外照射加腔內照射或體腔管加外照,Ⅰ~Ⅳ期宮頸癌5年生存率達52.2%[7-8]。
2000年以來,我國引進了精確放療,如三維適形放療技術應用于實體瘤的照射,取得了很好的效果。應用于宮頸癌,本研究1、2、3年生存率分別為 91.2%、70.6%、64.7%,與文獻報道相似[9-10]。本研究結果顯示,中晚期宮頸癌以后程三維適形放療與傳統外照射加后裝放療的中期治療效果相比差異無統計學意義,即可用后程三維適形放療代替腔內放療,為宮頸癌的治療提供了另一種模式,特別適于基層因各種原因未裝備后裝治療機的單位,而且從不良反應看,兩組比較,早、晚期并發癥明顯減輕,差異有統計學意義(P<0.05)。
三維適形放療取得了良好效果,與其以下優勢有關:(1)高精度定位,三維適形放療采用體膜固定、CT模擬定位,可進行圖像立體重建;(2)設計治療精確,三維計劃不僅能精確計算,還能在任何平面上顯示劑量分布,這是迄今為止確定靶區是否充分、治療有無冷熱點的最佳方法[11];(3)降低了正常組織受照劑量,通過調整90%劑量曲線基本包繞靶區,直腸、膀胱及部分小腸在50%劑量曲線之外,使危及器官的分次及總的受照劑量更加減少[12];(4)克服了盆腔縮影、后裝放療操作不易規范,腔內放射源定位不準確所造成劑量分布不均、過量或不足的弊端[10]。
綜上所述,中、晚期宮頸癌前程常規盆腔外照射加后程三維適形放療為一種新的治療模式,可代替盆腔外照射加后程腔內照射,近中期療效相似,且早、晚期反應更少,特別值得基層醫院應用。但因本研究觀察時間尚短,對遠期效果如何,仍需進一步探討。
[1]李連弟,魯風珠,張思維,等.中國惡性腫瘤死亡率20年變化趨勢和近期預測分析[J].中華腫瘤雜志,1997,19:3.
[2]Ryu HS.Concurrent chemoradiotherapy in cervical cancer(a new paradigm in cervical cancer treatment)[J].Yonsei Med J,2002,43(6):749.
[3]James F,Barter MD,Seng JS,et al.Complication of combined radical hysterectomy postoperative radiation therapy in women with early Stage cervical cancer[J].Gynecol oncol,1989,32(3):292.
[4]Rose PG,Eifel PJ.Combined radiation therapy and chemotherapy for carcinoma of the cervix[J].Cancer J,2001,7(2):86.
[5]中華人民共和國衛生部醫政司.中國常見惡性腫瘤診治規范第9分冊[M].北京:北京醫科大學、中國協和醫科大學聯合出版社,1992:12.
[6]包如迪.婦科腫瘤臨床手術[M].北京:金盾出版社,1998:413.
[7]殷蔚伯,余子豪,徐國鎮,等.腫瘤放射治療學[M].4版.北京:北京醫科大學、中國協和醫科大學聯合出版社,2008:1036.
[8]單國用,張松,張現軍,等.中晚期胰腺癌三維適形放射治療近期療效觀察[J].醫藥論壇雜志,2008,29(21):11.
[9]朱向華.三維適形放射治療宮頸癌60例臨床觀察[J].腫瘤研究與臨床,2006,18(5):322.
[10]張繼紅.三維適形放療在宮頸癌治療中的應用[J].河北醫藥,2008,30(9):1309.
[11]曲雅勤,何玉寶,姜新,等.宮頸癌根治術后三維適形放療的臨床價值[J].腫瘤,2007,27(9):737.
[12]崔立春,耿會生,楊正浩,等.以三維適形放療推量的宮頸癌治療的初步研究[J].現代腫瘤學,2007,15(8):1175.

