重癥急性胰腺炎早、晚期死亡原因分析
程征宇 黃宗文 郭佳 陳燕 馬悅
·短篇論著·
重癥急性胰腺炎早、晚期死亡原因分析
程征宇 黃宗文 郭佳 陳燕 馬悅
大多數學者認為重癥急性胰腺炎(SAP)早期主要死于全身炎癥反應綜合征(SIRS)引起的多臟器功能衰竭,晚期(2周后)主要死于感染和營養代謝障礙引起的全身衰竭。為探討SAP早期和晚期死亡原因及臨床特點,現回顧性分析我院因SAP病死的118例患者資料,報道如下。
一、臨床資料和方法
1.一般資料:我院1996年1月1日至2003年12月30日收治急性胰腺炎(AP)患者4423例,均在發病后7 d內入院。采用曼谷會議的診斷標準[1],SAP 1161例。所有病例均采取禁食、胃腸減壓、抗感染、維持水電解質及酸堿平衡等對癥支持治療,同時予以益氣養陰、活血化瘀、清熱解毒、通里攻下等中西醫結合治療。出現呼吸衰竭者轉ICU用呼吸機輔助治療;胰腺壞死伴感染、胰周膿腫及病情危重內科治療無效者轉外科手術治療。入院時已經瀕臨死亡的病例除外。發病1~14 d內病死者納入早期病死(早期)組;發病14 d后病死者納入晚期病死(晚期)組。
2.分析指標:分析病死患者的年齡、性別、病因、Ranson評分、APACHEⅡ評分、實驗室檢查、并發癥等情況。
3.統計學處理:應用SPSS10.0統計軟件進行t檢驗、χ2檢驗和秩和檢驗,檢驗水準α=0.05。
二、結果
1.性別和年齡:本組共病死118例,男81例,女37例,中位年齡48歲。早期組64例,男39例,女25例,年齡24~85歲,中位年齡46歲;晚期組54例,男42例,女12例,年齡28~78歲,中位年齡50歲。早期組lt;45歲者占40.6%(26/64),顯著高于晚期組的14.8%(8/54,χ2=9.512,P=0.002)。
2.病因:早期組膽源性12例(18.7%),高脂血癥性6例(9.4%),暴飲暴食19例(29.7%),其他病因27例(42.2%);晚期組分別為18例(33.3%)、10例(18.5%)、7例(13.0%)、19例(35.2%)。早期組暴飲暴食為誘因者顯著高于晚期組(χ2=4.769,P=0.024)。
3.Ranson評分、APACHEⅡ評分、CT評分:早期組Ranson評分、APACHEⅡ評分、CT評分分別為4.683±1.942、15.195±7.711和7.375±2.802;晚期組為4.128±1.673、10.821±5.067和7.677±2.578。早期組APACHEⅡ評分顯著高于晚期組(P=0.004)。
4.血清白蛋白、紅細胞壓積、血糖、血脂水平:早期組血清白蛋白、紅細胞壓積、血糖、血脂水平分別為(25.6±4.6)g/L、0.458±0.083、(19.5±10.7)mmol/L和(9.47±1.52)mmol/L;晚期組為(24.6±4.7)g/L、0.392±0.111、(14.9±9.0)mmol/L和(5.88±4.57)mmol/L。早期組血糖、血脂、紅細胞壓積顯著高于晚期組(P=0.037,P=0.047,P=0.006)。
5.并發癥發生率:晚期組成人呼吸窘迫綜合征(ARDS)、腦病、消化道出血、低蛋白血癥、感染的發生率顯著高于早期組(表1)。
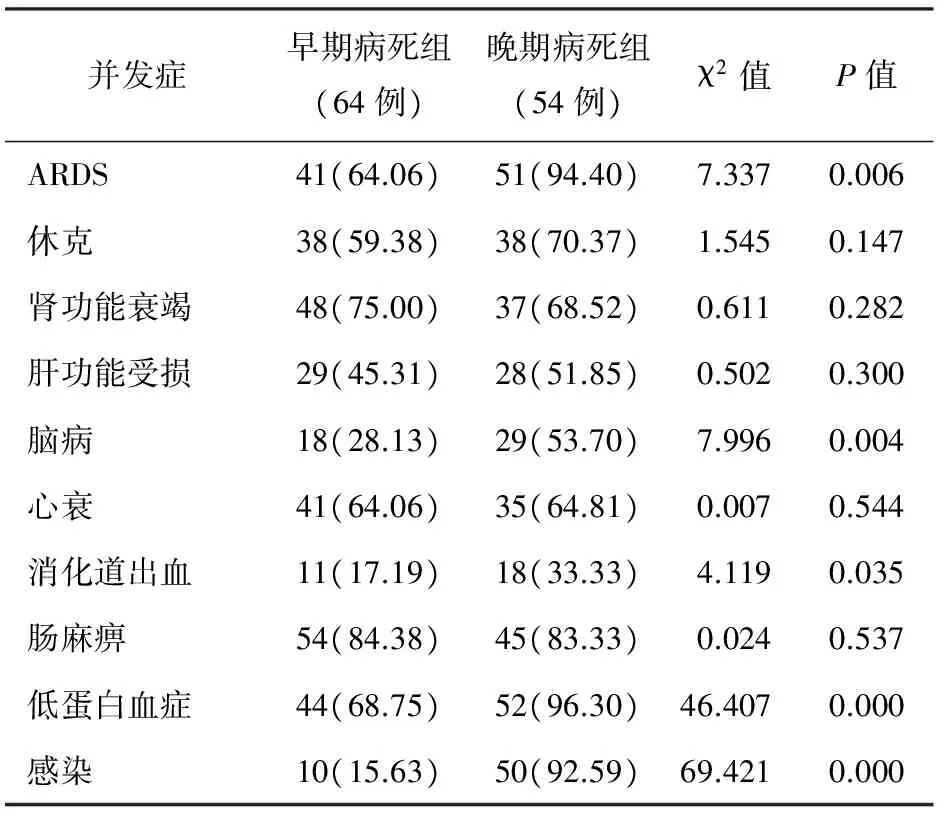
表1 早期病死組及晚期病死組并發癥發生例數(%)
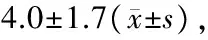
討論本資料顯示,早期病死組以青壯年為主,暴飲暴食為誘因者多,可能與青壯年生活不規律有關。在SAP早期,由于應激反應,血脂和血糖可以中等程度升高。早期病死組血糖、血脂水平顯著高于晚期病死組(Plt;0.05),這可能與青壯年免疫力及對損傷的應激反應強,以及暴飲暴食等因素有關。晚期病死組中老年人構成比高,可能與中老年機體各臟器功能減退等生理功能的變化,在度過急性期后,比青壯年更易發生營養代謝障礙及感染,出現全身衰竭有關。
本資料顯示,早期病死組APACHEⅡ評分明顯高于晚期病死組(P=0.004),這可能與SAP的病死主要與多臟器功能受損的嚴重程度有關。早期病死組ARDS、腎功能衰竭、消化道出血各1例,晚期病死組ARDS及休克各1例,這與報道的SAP單一器官衰竭發生率一致[2]。
早期器官功能障礙的發生與細胞因子等炎性介質引起的瀑布樣級聯反應密切相關[3]。現在大多數學者認為,在SIRS的B級已經開始多臟器功能障礙(MODS),D級已經出現不可逆的器官功能衰竭[4]。董瑞等[5]認為,由于過度SIRS,導致AP發展成SAP,在胰腺組織壞死的同時,就并發MODS。
SAP晚期病死的主要原因是由于患者長期禁食及SAP早期的高代謝狀態、營養代謝障礙以及SAP急性期過度的SIRS導致的遲發性免疫抑制。機體免疫力降低,易繼發感染,導致MODS[4]。本資料顯示,晚期病死組紅細胞壓積、血清白蛋白水平明顯低于早期病死組(P=0.016),而感染發生率明顯高于早期組(P=0.000),說明SAP晚期存在營養代謝障礙,容易繼發感染。而感染是導致MODS的主要原因之一[6]。晚期病死組呼吸衰竭、消化道出血的發生率明顯高于早期病死組(Plt;0.05),可能與其全身衰竭以及長期臥床,易發生肺部感染和DIC有關。特別值得一提的是,晚期病死組并發腦病的發生率(53.70%)明顯高于早期病死組(P=0.004)。這是因為SAP晚期并發腦病的主要原因是營養代謝障礙[7]。
綜上所述,SAP患者早期病死主要與炎性反應導致SIRS、MODS有關;晚期病死主要與營養代謝障礙、免疫力降低、感染導致MODS有關。故我們在治療SAP時,早期主要針對SIRS的治療,晚期主要加強營養支持、增強機體免疫力及防治感染。
[1] Toouli J,Brooke-Smith M,Bassi C,et al.Guidelines for the management of acute pancreatitis.J Gastroenterol Hepatol,2002,17:S15-S39.
[2] Zhu AJ,Shi JS,Sun XJ.Organ failure associated with severe acute pancreatitis.Word Journal of Gastroenterology,2003,9:2570-2573.
[3] 孫家邦,朱斌,張鍵.暴發性胰腺炎診治關鍵探討.中國實用外科雜志,2003,23:53-55.
[4] 保春.多臟器功能衰竭.第2版.北京:人民軍醫出版社,2004:6-118.
[5] 董瑞,王自法,呂毅,等.大劑量地塞米松治療重癥急性胰腺炎的實驗研究.中國普通外科雜志,2001,10:309-312.
[6] 葛穎,萬勇,王大慶,等.ICU治療重癥急性胰腺炎42例臨床分析.川北醫學院學報,2004,19:162-163.
[7] Trapnell JE.Pathpphysiology of acute pancreatitis.World J Surg,1981,5:319-327.
2009-02-10)
(本文編輯:屠振興)
10.3760/cma.j.issn.1674-1935.2009.06.019
610041 四川成都,四川大學華西醫院中西醫結合科
黃宗文,Email: huangzongwen@medmail.com.cn。

