IMB護理模式對主動脈夾層動脈瘤手術患者負性情緒、疼痛和生活質量的影響
耿小想,王玉偉,李慧,李銀玲
(河南省胸科醫院/鄭州大學附屬胸科醫院 心外科,河南 鄭州 450000)
主動脈夾層(aortic dissection,AD)可以往近心端撕裂,從而形成的一種病理樣的改變[1]。高血壓是誘發主動脈夾層動脈瘤患者術后病發的最為重要的危險因素,此外,隨著年齡增長,本病的發病率也會逐漸增高。主動脈造影、CT是確診主動脈夾層動脈瘤的首要、準確、可靠的診斷方法,目前首選的主流手術方案是微創腔內治療,可以放覆膜支架,在保證器官血供的前提下,把破口盡快封堵住,如果覆膜支架方案不可行,要盡快開刀,把破口封堵住來進行血管重建[2]。手術雖然控制了病情,但主動脈夾層動脈瘤術后常見昏迷、神經系統偏癱、呼吸功能不全、肝腎損害,甚至出現脊髓損傷和截癱[3]。因此,如何采取有效護理以改善AD術后患者的預后,是現階段臨床上需要解決的難題。信息-動機-行為模型(information motivation behaviora,IMB)護理模式是通過信息支持激發患者的主觀能動性,從而達到改善患者行為的系統過程,是一種為臨床常用的行為轉變理論,并可以此為理論指導,糾正患者錯誤認知,幫助患者建立積極行為[4-5]。本研究旨在探討IMB護理模式對主動脈夾層動脈瘤手術患者負性情緒、疼痛和生活質量的影響,現報告如下。
1 資料與方法
1.1 研究對象
選取2022年2—12月河南省胸科醫院收治的60例主動脈夾層動脈瘤手術患者,按照隨機數字表法將其分為對照組(30例)和觀察組(30例)。兩組患者一般資料比較差異無統計學意義(P>0.05),組間可比,詳細數據見表1。本研究已經醫院倫理委員會批準,患者及家屬均知情同意本研究,并簽署知情同意書。

表1 兩組患者一般資料比較
1.2 納入與排除標準
(1)納入標準:①經主動脈造影確診為主動脈夾層動脈瘤;②無麻醉藥物過敏;③依從性好。
(2)排除標準:①嚴重心、腎功能異常;②意識不清;③偏癱在床,無法進行實驗。
1.3 護理方法
對照組進行常規護理模式:包括術前檢查,術后囑患者絕對臥床休息,保持良好的情緒,給予吸氧、監護,定時監測血壓情況,若血壓較高給予相應藥物降壓治療,疼痛時給予一些鎮靜止痛藥物,當患者出現劇烈疼痛時,同時伴有惡心、嘔吐等其他系統癥狀,建議患者適當禁食,防止誤吸等不可預知的并發癥發生。
觀察組進行IMB護理模式,內容如下。(1)信息干預:入院第1天向患者發放主動脈夾層動脈瘤知識調查表,調查患者對于疾病的知識認知水平,根據調查結果為患者提供個性化信息指導,同時向患者發放主動脈夾層動脈瘤宣教手冊,講解疾病相關知識,定期組織主動脈夾層動脈瘤疾病課堂,對于患者提出的疑問耐心解答,出院前指導患者術后復查時間、自我檢測血壓、用藥等。(2)動機干預:對患者的疾病進行風險評估,使患者了解自己的病情,麻醉前主要了解患者心理波動情況,使患者身心放松,并積極安撫、鼓勵患者,幫助其建立治療的信心,配合完成手術。提供護理干預,鼓勵家屬給患者提供精神支撐。(3)行為干預:術后密切關注患者切口情況,及時了解患者需求,紓解患者緊張、焦慮的情緒,由于手術切口較大,患者身體較為虛弱,通常需要臥床休息,避免過度運動,以免加重病情。同時,患者要保持飲食清淡,多吃瘦肉、大豆、牛奶等高蛋白食物,以促進身體恢復,也可以適當多吃新鮮的水果和蔬菜,保持營養均衡,不吃辛辣刺激的食物,避免引發切口感染。告知患者定期去醫院的血管外科進行復查,隨時了解身體的恢復情況,另外需注意的是,即使術后恢復較為良好,手術的部位仍然較為脆弱,警惕患者應該隨時關注身體狀況。
1.4 觀察指標
(1)血壓水平。通過水銀柱血壓計測出患者護理前、護理4周血壓水平。
(2)負面情緒。根據醫院焦慮抑郁量表(hospital anxiety and depression scale,HADS)[6]對患者護理前、護理4個月負面情緒進行評分內容包括焦慮與抑郁2個分量表,分值劃分:0~7分為陰性;8~10為輕度;11~14分為中度;15~21分為重度,滿分為42分,分值越高,負面情緒越嚴重。
(3)疼痛評分。根據數字疼痛強度量表(numerical rating scale,NRS)[7]評估兩組患者護理前與護理4周的疼痛情況,疼痛的程度用0至10表示,0表示無痛,10代表最痛。
(4)生活質量。在護理前、護理3周、護理6周進行隨訪,采用生活質量自評量表(shortform 36 questionnaire,SF-36)[8]評估兩組生活質量,此量表共有8個維度,每項分值為100,分值越高,生活質量越好。
1.5 統計學分析
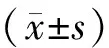
2 結果
2.1 血壓水平
護理4周兩組血壓水平均降低,且觀察組的血壓水平較對照組更優(P<0.05)。見表2。

表2 兩組患者血壓水平對比
2.2 負面情緒
護理4個月兩組患者的HADS評分均降低,且觀察組較對照組更低(P<0.05)。見表3。

表3 兩組患者HADS評分比較分)
2.3 疼痛評分
護理4周兩組NRS評分均逐漸降低,且觀察組疼痛緩解較對照組更優(P<0.05)。見表4。

表4 兩組患者NRS評分 比較分)
2.4 生活質量
護理6周,觀察組SF-36各項評分均比對照組高(P<0.05)。見表5。

表5 兩組患者SF-36評分比較分)
3 討論
主動脈夾層動脈瘤系由主動脈內膜出現破口,可形成血管真腔和假腔,由于主動脈夾層撕裂和剝離位置、程度的不同,故臨床上會出現多種疼痛[9]。但不論撕裂位于哪個部位,疼痛都是非常劇烈、撕裂樣或刀割樣,疼痛可使患者無法忍受、坐臥不寧。出現疼痛時,患者會伴有面色蒼白、大汗淋漓、皮膚濕冷、呼吸急促、脈搏加快等表現。這種疼痛大多位于胸部、背部,甚至上腹部,而且疼痛非常劇烈[10]。
高血壓是誘發主動脈夾層動脈瘤病發的最為重要的危險因素,有文獻報道,50.1%~75.9%的主動脈夾層動脈瘤患者有高血壓病史,在各種難以控制的高血壓患病人群中,主動脈夾層動脈瘤的發病率明顯增高[11]。對于主動脈夾層動脈瘤患者,無論采取何種治療方法,都應該進行相對保守的治療,控制血壓,控制疼痛。主動脈夾層動脈瘤大多數都與高血壓患者造成的動脈粥樣硬化有關系,臨床上主要表現為突然發生的胸背部劇烈疼痛感覺,患者會伴有焦慮不安,背部大汗淋漓,臉色面色蒼白,心率加快等一系列的癥狀,影響血管收縮,而且長期緊張焦慮會降低免疫力,不利于患者的病情恢復[12]。IMB護理模式可以使患者放松心情,保持心情的愉悅,不會引起患者有過大的情緒波動,在這種環境下,患者增強了自身的免疫力,有利于患者平和心情,維持血壓平衡[13]。本研究結果顯示,護理1~4周觀察組的血壓水平較對照組更優;護理1~4個月觀察組的HADS評分較對照組更低,說明IMB護理模式有助于患者放松心情,減輕焦慮,平衡血壓,改善預后。
疼痛不僅會使患者感到痛苦,還有可能會對機體的各個系統造成不良影響,當患者的胸部或腹部出現疼痛時,會造成呼吸系統通氣功能障礙,可能發生缺氧或者二氧化碳蓄積,引起呼吸困難、喘憋等,嚴重時甚至可出現呼吸衰竭[14]。而且疼痛通常會引起一些應激反應,甚至引起免疫系統的改變,使患者對于病原菌的免疫力減弱,同時疼痛會導致睡眠障礙,機體休息不足也會造成免疫力下降,發生感染的概率增加;疼痛通常可以導致激素釋放,造成受損的神經末梢更加敏感,使得疼痛加劇,導致患者的血壓升高、心動過速,甚至引起心律失常,嚴重者甚至會導致心肌缺血,甚至心肌梗死[15]。而IMB護理模式可以根據不同疼痛,護理人員或醫護人員給出正確建議和指導,對于疼痛患者會進行情緒疏導,減輕疼痛、改善病情,另外還會給患者營造比較好的外界環境或營造較好、較舒適、較安靜的病房環境,從而幫助病情恢復[16]。本研究結果顯示,護理1~4周觀察組NRS評分疼痛緩解較對照組更優,說明IMB護理模式可以緩解疼痛,幫助病情恢復。
IMB護理模式相對于常規的護理模式,其護理理念更加先進,基本上綜合了其他護理模式的優點,在信息、動機、行為方面全面干涉,能夠使護理人員更加清晰的了解到患者的護理需要,加強了與患者之間的有效溝通,提升了護理服務質量,提高了患者的生活質量[17]。本研究結果顯示,護理3~6周觀察組SF-36各項評分均比對照組高,說明IMB護理模式能夠使患者獲得連續的、全面的整體護理,提高了患者的生活質量。
4 結論
IMB護理模式不僅可以減輕主動脈夾層動脈瘤患者焦慮,平衡血壓,還可以緩解疼痛,提高生活質量,具有顯著療效,值得臨床推廣應用。

