血糖控制對糖尿病合并肺結核影像學表現的影響
秦芬芬 范克 趙麗 孫學智 李威 石麗穩 鄭春蘭
2022年WHO全球結核病報告顯示,我國現有結核病病例數占全球的7.4%,位列第三[1]。據估計2019年全球糖尿病患病率為9.3%,其中2型糖尿病占比高達90%[2]。據報道,15%的成人結核病是由糖尿病引起的,糖尿病是結核病的獨立危險因素,它使得結核病的控制和管理變得更加復雜[3-5]。與非糖尿病患者相比,糖尿病合并肺結核患者胸部CT影像學表現出肺部病變范圍更廣,干酪病灶多,空洞多等特點,且糖尿病患者的影像學表現可能與血糖控制相關[6-7]。糖化血紅蛋白是反映血糖控制的重要指標,本研究旨在探討糖尿病患者血糖控制與抗結核治療后胸部CT影像學表現的關系,更好了解血糖控制對糖尿病合并肺結核影像學表現的影響。
資料與方法
一、一般資料
收集2018年11月至2019年11月就診于武漢市肺科醫院肺結核合并糖尿病科的60例初治菌陽肺結核合并糖尿病患者作為研究對象。納入標準:同時符合以下兩項:①肺結核的診斷標準按2000年中華醫學會結核病分會指定的《結核病診斷和治療指南》[8]診斷為初治菌陽的患者。②根據1999年WHO專家委員會公布《糖尿病診斷標準》[9]診斷為2型糖尿病的患者。排除標準:①患有嚴重的心肺及血液系統疾病、惡性腫瘤、精神疾病、其他免疫功能低下及慢性肝病、嚴重貧血者。②研究前使用過抗結核藥、激素,妊娠期或哺乳期婦女以及合并其他部位結核病的患者。本研究經過了武漢市肺科醫院道德倫理委員會的審核批準[(2018)6號]。
二、研究方法
①抗結核治療方案根據體重選用合適劑量怡諾尼康(乙胺吡嗪利福異煙片Ⅱ),藥品生產廠家為沈陽紅旗制藥有限公司,體重<50kg者怡諾尼康劑量為3片/日,體重50~70kg者怡諾尼康劑量為4片/日,體重>70kg者怡諾尼康劑量為5片/日,抗結核藥物均為晨起六點頓服,治療時間均為3個月。②通過高效液相色譜法檢測研究對象在抗結核治療3月末的糖化血紅蛋白水平。③胸部CT檢查:為調節64排128層螺旋CT掃描儀(美國GE公司生產,型號Optima CT660),操作時患者取仰臥位,深吸氣后屏氣掃描,掃描范圍從肺尖至肺底,圖像傳至AW4.6后處理工作站由2名主治以上職稱影像科醫師進行閱片。④降糖藥物根據血糖情況選擇合適胰島素或者胰島素加二甲雙胍、阿卡波糖,GLP-1等,規范降糖治療3月。⑤病灶吸收效果評估:顯著吸收為病灶吸收≥1/2原病灶;吸收為病灶吸收<1/2原病灶;無明顯吸收為病灶略吸收或無明顯改變;病灶顯著吸收及吸收均判定為好轉。⑥血糖控制標準參照《國家基層糖尿病防治管理指南(2018)》[10]:糖化血紅蛋白≦7.0%為血糖控制良好,>7%~<8%為血糖控制一般,≧8%為血糖控制差。⑦觀察指標:抗結核治療前胸部CT影像學表現(包括病變特征、主要病變部位、病變范圍)、病灶空洞個數、病灶累及肺葉數,抗結核治療3月后的病灶(包括總體病灶、病變特征)吸收情況,3月末糖化血紅蛋白水平。
三、統計學處理
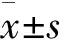
結 果
一、一般資料
總共納入60例肺結核合并糖尿病患者,根據糖化血紅蛋白水平分為血糖控制良好組(糖化血紅蛋白≦7.0%)18例、血糖控制一般組(糖化血紅蛋白>7%~<8%)22例、血糖控制差組(糖化血紅蛋白≧8%)20例,(表1)總結了三組患者糖化血紅蛋白、性別、年齡特征。三組患者在糖化血紅蛋白水平上存在統計學差異(P<0.05),在性別和年齡分布上均無統計學差異(P>0.05),但各組內男性患者更常見(見表1)。
表1 三組患者之間糖化血紅蛋白、性別、年齡的比較
二、三組患者治療前胸部CT影像學病變特征
(如表2)所示,與血糖控制良好組相比,血糖控制一般及血糖控制差的兩組患者在胸部CT上表現出更多的斑片/大片狀影及單個/多個空洞影,而纖維條索影則更為少見,且差異具有統計學意義(P均<0.05)。
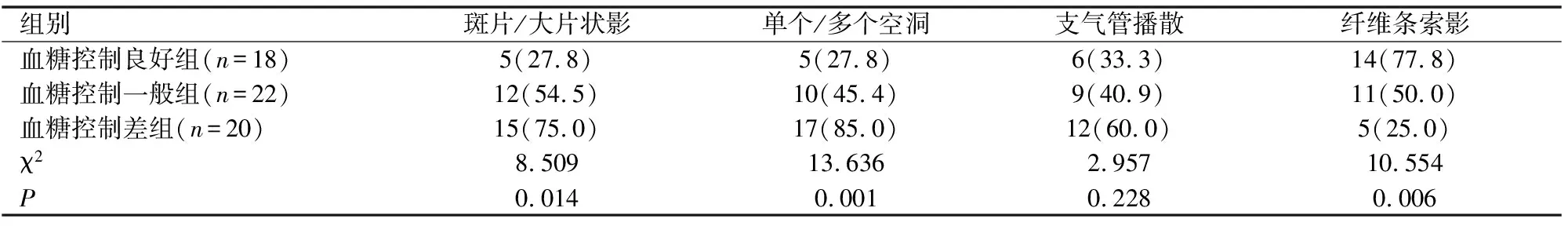
表2 三組患者治療前胸部CT影像學病變特征[n(%)]
三、三組患者治療前胸部CT影像學主要病變部位及病變范圍
(如表3)所示,本研究進一步對比了三組患者血糖控制與肺部病灶分布部位及分布范圍的關系,與血糖控制差組相比,血糖控制良好及血糖控制一般組病灶常見于上葉尖后段,差異具有統計學意義(P<0.05)。而血糖控制差組病灶多位于下葉基底段及右肺中葉,與其他兩組患者相比差異有統計學意義(P<0.05)。在病變范圍上,血糖控制差組病變范圍更廣泛,以多肺葉病變為主,與其他兩組患者相比差異有統計學意義(P<0.05)。
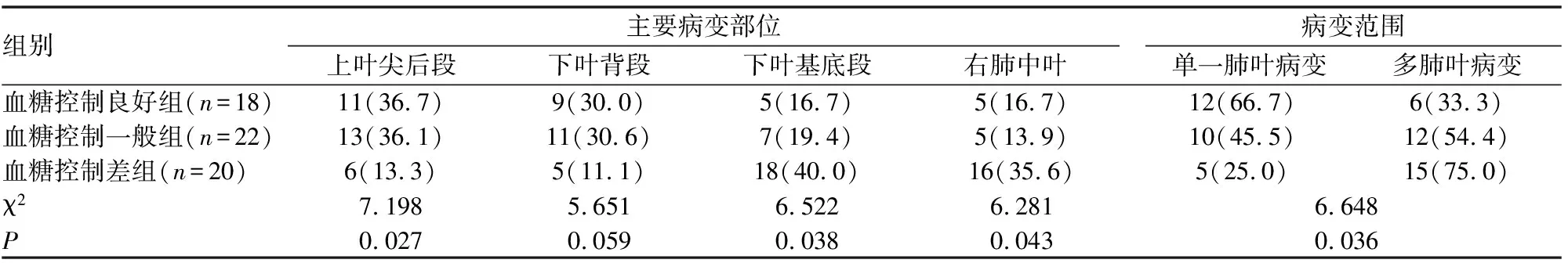
表3 三組患者治療前胸部CT影像學主要病變部位及病變范圍
四、糖化血紅蛋白與病灶空洞個數、病灶累及肺葉數之間的相關性
(如表4)所示,本研究進一步探討了在糖尿病合并肺結核患者中,糖化血紅蛋白水平與病灶空洞個數、病灶累及肺葉數之間呈明顯正相關性,差異具有統計學意義(P<0.05)。
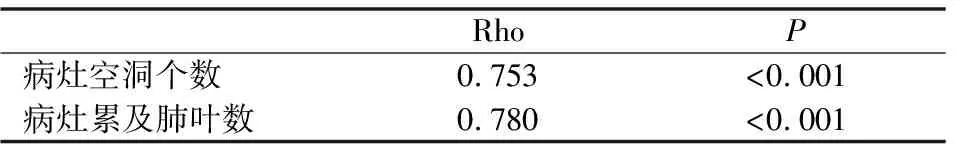
表4 糖化血紅蛋白與病灶空洞個數、病灶累及肺葉數的相關性
五、三組患者治療3月后總體病灶吸收情況
(如表5)所示,經過3個月的規范抗結核及降糖治療后,與血糖控制差組相比,血糖控制良好及控制一般的兩組患者病灶吸收好轉率更高,且血糖控制良好組患者病灶好轉率高于血糖控制一般組,差異具有統計學意義(P<0.05)。

表5 兩組患者治療3月后總體病灶吸收情況[n(%)]
六、三組患者治療后在四種胸部CT影像學病變特征上的好轉情況
(如表6)所示,我們進一步對比了三組患者治療3月后以上四種胸部CT影像學病變特征上的好轉情況,斑片/大片狀影、單個/多個空洞、支氣管播散3種影像學病變相比,三組患者間存在明顯差異性(P<0.05),而在纖維條索影好轉情況上并無明顯差異(P>0.05)。
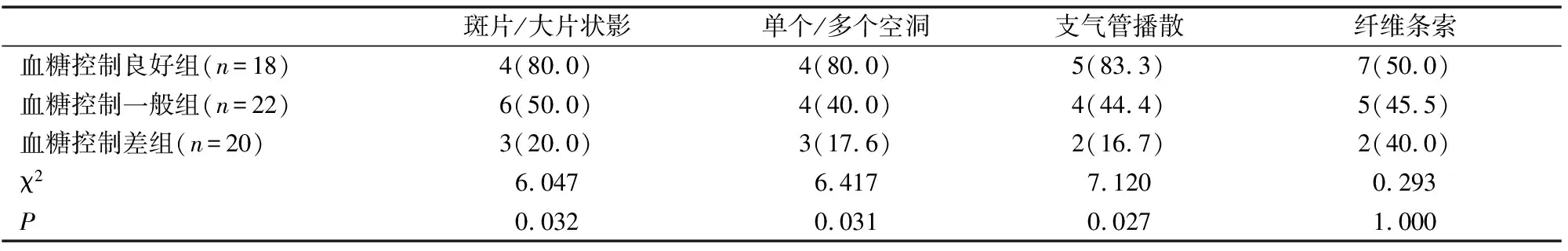
表6 三組患者治療前后對比四種影像學病變特征好轉率情況[n(%)]
討 論
本研究中,我們發現糖化血紅蛋白>7%的兩組患者中胸部CT影像學病變特征以斑片狀或大片狀影、空洞等病變更多見,纖維條索影較少,而糖化血紅蛋白≤7%的患者中則主要以纖維條索影更為常見,三組患者相比糖化血紅蛋白≥8%的患者中斑片狀或大片狀影、空洞等病變最常見且病灶范圍更廣泛。這與Huang L.K.等人的研究結果大致相仿[7],另外,在三組患者中病灶空洞個數、病灶累及肺葉數與糖化血紅蛋白水平存在明顯正相關性,也與我們的臨床所見相符,提示我們在臨床工作中患者血糖控制越差,肺部病灶越重、病變范圍越廣泛,且多以斑片狀或大片狀影為主,更容易出現空洞。為了解三組患者肺部病灶主要病變部位的差異性,對比發現三組患者相比糖化血紅蛋白≥8%的患者中肺部病變發生在非典型部位的下葉基底段及右肺中葉較多見,說明血糖控制差者結核易好發于少見及非典型部位,臨床上若碰到此類患者需予以重視。
經過積極控制血糖后,血糖控制良好組抗結核治療3月后肺部病灶吸收好轉率為83.3%,血糖控制一般組病灶吸收好轉率為45.5%,而血糖控制差組好轉率僅為25.0%,三組相比差異具有統計學意義。這說明血糖控制對肺結核患者胸部CT影像學病灶吸收上存在顯著影響,血糖控制差者病灶吸收更差,可能原因如下[11]:①高血糖患者體內維生素A的缺乏更為嚴重,從而導致呼吸道粘膜的防御能力下降,結核菌更容易侵入肺部。②高血糖導致患者體內代謝紊亂更為嚴重,代謝產生的酸性環境更加有利于結核分枝桿菌的生長繁殖。③血糖控制差者微血管病變更為嚴重,肺部通氣血流比例失衡,從而為結核菌的生長提供有力條件。另外也有研究表明,除了血糖控制會影響胸部CT病灶吸收外,可能還與患者的營養狀態、抗結核藥物的血藥濃度等因素有關[12-14],但這些因素影響病灶吸收的具體機制如何,目前尚無定論,未來還需要更多、更大樣本的研究進一步探討。
本研究中我們進一步對比了三組患者治療后在四種影像學病變特征上的差異性,我們發現在斑片/大片狀影、單個/多個空洞、支氣管播散3種影像學病變上相比,三組患者間存在顯著差異性,而在纖維條索影上相比三組患者間并無明顯差異,說明在滲出、干酪樣、空洞等病變中,血糖控制越好,病灶吸收越好。但在纖維條索影的增殖性病變中,肺部病灶吸收受血糖的影響并不明顯。這在臨床上也提示我們,血糖控制理想的情況下,若肺內病灶表現為干酪樣、滲出及空洞病變,在抗結核治療過程中病灶吸收明顯;若其肺內病灶以增殖性病變為主,則抗結核治療過程中病灶吸收比較緩慢,但不一定表明抗結核治療效果不佳。
綜上所述,血糖控制與糖尿病合并肺結核患者影像學表現密切相關,血糖控制與肺部病灶范圍及空洞個數呈顯著正相關性,臨床上良好的血糖控制對糖尿病合并肺結核患者肺部病灶的吸收產生積極的影響。本研究也存在一定的局限性,我們只觀察了抗結核治療3個月的病灶吸收情況,觀察期不長,并不能完全反映抗結核治療整個過程中血糖控制對胸部CT影像學表現的影響。另外,我們只分析血糖對胸部CT影像學的影響,并沒有監測患者的營養狀態及血藥濃度等情況。

