實時超聲成像生物反饋脊柱穩(wěn)定訓練對慢性腰肌勞損病人的影響
黃聚財,王杰,康春梅
作者單位:中國人民解放軍聯(lián)勤保障部隊第九一〇醫(yī)院,a超聲科,b康復科,c超聲科,福建 泉州362000
慢性腰肌勞損(CLMS)是附著在腰部脊柱周圍肌肉、筋膜或韌帶等軟組織的積累性損傷,是導致腰痛的重要因素[1]。CLMS 病程較長、易反復,影響病人的健康和生活質量,是導致勞動力喪失和缺勤的重要因素。CLMS 病因復雜,發(fā)病機制涉及到積累性損傷、急性腰扭傷治療不當、受涼、小關節(jié)功能紊亂等。近年來的研究[2]顯示,CLMS病人存在腰部肌肉形態(tài)改變,表現(xiàn)為橫截面積減少和肌肉脂肪浸潤,多裂肌強化和激活訓練可緩解CLMS 的疼痛癥狀。使用實時超聲成像(RUSI)可用于評估軀干肌肉的形態(tài),為肌肉訓練病人提供肌肉激活的視覺反饋,但RUSI 在CLMS 訓練中的應用較少見報道[3-4]。本研究RUSI 反饋脊柱穩(wěn)定訓練對CLMS 病人的影響,報告如下。
1 資料與方法
1.1 樣本量估算根據(jù)預試驗中Oswestry 功能障礙指數(shù)(ODI)變化擬定樣本量,預試驗中常規(guī)脊柱穩(wěn)定訓練后ODI平均改善率為30%,RUSI生物反饋脊柱穩(wěn)定訓練后ODI 平均改善率為70%。采用臨床研究的樣本量計算公式來確定樣本量,n=(Uα+Uβ)22p(1-p)∕(p1-p0)2,雙側檢驗Uα=1.96,Uβ=1.28,p0 為預試驗中常規(guī)脊柱穩(wěn)定訓練達到的改善率,p1為預試驗中RUSI 生物反饋脊柱穩(wěn)定訓練達到的改善率,p=(p1+p0)∕2,計算后每組樣本量為32.8 例,取整數(shù)33 例,加上10%退出病例(取整數(shù)4 例),每組共納入37例病人,兩組納入74例病人。
1.2 一般資料選擇2019 年1 月至2020 年6 月在中國人民解放軍聯(lián)勤保障部隊第九一〇醫(yī)院就診的74 例CLMS 病人作為研究對象,采用隨機數(shù)字表法將病人分為對照組和觀察組各37例,兩組病人的性別、年齡、身體質量指數(shù)(body mass index,BMI)、病程等一般資料相比,均差異無統(tǒng)計學意義(P>0.05),具有可比性。見表1。本研究符合《世界醫(yī)學協(xié)會赫爾辛基宣言》相關要求。

表1 慢性腰肌勞損74例一般資料比較
1.3 納入標準①病人年齡范圍18~59歲;②有長期(≥6個月)的腰痛史,反復發(fā)作,一側或兩側腰骶部酸痛不適,纏綿不愈,單側或雙側骶棘肌壓痛,不伴腿部疼痛,腿部活動無明顯障礙,符合CLMS[5]的診斷標準;③病人對研究知情并簽署知情同意書。
1.4 排除標準①脊柱骨折、感染、腫瘤及退行性病變者;②嚴重骨質疏松導致的疼痛;③既往有脊柱手術史者;④盆腔疾病、泌尿系疾病、胃腸疾病導致的背部牽涉痛;⑤妊娠或哺乳期女性;⑥精神疾病病人;⑦存在其他疾病,不適合行脊柱穩(wěn)定訓練者。
1.5 退出、中止、脫落標準①病人自行應用其他干預措施,可能影響結果判定者;②病人出現(xiàn)其他疾病,相關治療可能影響結果判定者;③病人依從性差,不能按照規(guī)定完成研究干預措施者;④失訪病人;⑤強烈要求退出研究者。
1.6 干預方法觀察組由同一名超聲主治醫(yī)師和同一名康復醫(yī)師進行康復訓練,病人取俯臥位,身下墊適當?shù)恼眍^支撐。使用D3 超聲診斷成像系統(tǒng)(深圳威爾德醫(yī)療電子有限公司)和5 MHz探頭進行多裂肌成像。首先通過觸診確定L5棘突位置,超聲探頭置90°垂直于皮膚表面,找到L4-5 關節(jié)突關節(jié),多裂肌超聲圖像,測量多裂肌厚度。在屏幕上指示病人觀察多裂肌厚度的方法。病人在康復醫(yī)師指導下激活和收縮腰椎多裂肌,具體方法為:病人取標準俯臥位,上肢置于頭頂,肩部外展約120 °,然后要求病人最大程度抬起頭部、軀干和上肢。病人收縮肌肉時,眼睛盯著監(jiān)視器,觀察收縮時多裂肌厚度的變化(見圖1),并在連續(xù)收縮時努力增加多裂肌厚度。每組進行10 次收縮,每次收縮持續(xù)30 s,每次收縮之間休息2 min。每日進行兩組收縮運動。每周行5次治療,6周治療后觀察療效。對照組不給予RUSI 實時反饋,運動方法、時間同觀察組。每周訓練5次。共治療6周后觀察療效。

圖1 慢性腰肌勞損病人行脊柱穩(wěn)定訓練過程中RUSI實時反饋(A、B、C、D分別為靜息、收縮10 s、收縮20 s和收縮30 s時)多裂肌厚度
1.7 觀察指標于治療前后觀察病人多裂肌厚度、疼痛視覺模擬評分(VAS)、Oswestry 功能障礙指數(shù)(ODI)和生活質量。多裂肌厚度測量方法:分別于干預前、后,測量病人一個收縮周期(30 s)內多裂肌厚度變化,測量時間點為靜息(T0)、收縮10 s(T1)、20 s(T2)和30 s(T3)時,測量方法見“1.6”。VAS 采用線段法測評,VAS 范圍0~10 分,得分越高表示病人的疼痛程度越嚴重[6]。ODI 包括10 項條目,每個條目根據(jù)嚴重程度得分0 分至5 分,ODI 計算公式=總分∕50分×100%,ODI越高說明病人的功能障礙越嚴重[7]。生活質量采用簡式生活質量量表(SF-12)進行評估,SF-12 是SF-36 量表的簡化版本,包括12個條目和8個維度,分為生理(PCS)和心理(MCS)兩個子量表,每項均按5級評分[8]。
1.8 統(tǒng)計學方法采用SPSS 23.0 統(tǒng)計學軟件包進行統(tǒng)計學分析,計量資料表示為±s,組內比較采用配對t檢驗,組間比較采用獨立樣本t檢驗,計數(shù)資料采用例(%)表示,組間比較采用χ2檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 干預前后兩組病人多裂肌厚度比較干預后兩組病人T1、T2、T3 時多裂肌厚度均高于干預前(P<0.05),且干預后觀察組T1、T2、T3 時多裂肌厚度高于對照組(P<0.05)。見表2。
表2 慢性腰肌勞損74例干預前后兩組病人多裂肌厚度比較∕(mm, ± s)
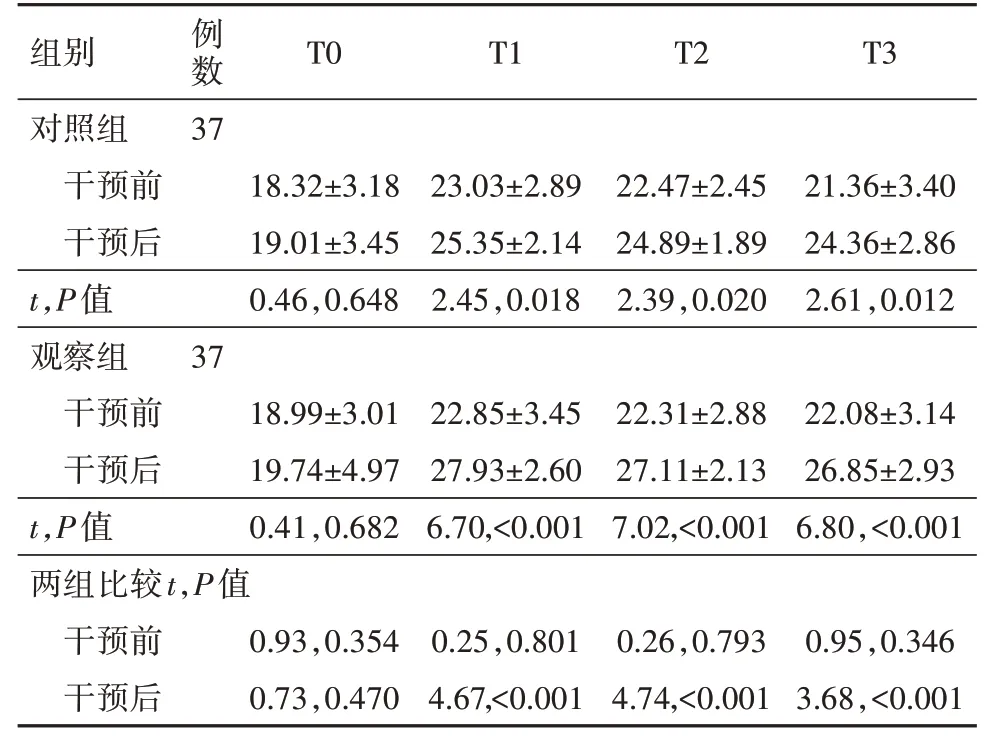
表2 慢性腰肌勞損74例干預前后兩組病人多裂肌厚度比較∕(mm, ± s)
注:T0為靜息時,T1為收縮10 s時,T2為收縮20 s時,T3為收縮30 s時。
組別對照組例數(shù)37 T0 T1 T2 T3干預前干預后t,P值觀察組干預前干預后t,P值18.32±3.18 19.01±3.45 0.46,0.648 23.03±2.89 25.35±2.14 2.45,0.018 22.47±2.45 24.89±1.89 2.39,0.020 21.36±3.40 24.36±2.86 2.61,0.012 37 18.99±3.01 19.74±4.97 0.41,0.682 22.85±3.45 27.93±2.60 6.70,<0.001 22.31±2.88 27.11±2.13 7.02,<0.001 22.08±3.14 26.85±2.93 6.80,<0.001兩組比較t,P值干預前干預后0.95,0.346 3.68,<0.001 0.93,0.354 0.73,0.470 0.25,0.801 4.67,<0.001 0.26,0.793 4.74,<0.001
2.2 干預前后兩組疼痛評分和ODI 比較干預前兩組病人VAS 和ODI 相比較差異無統(tǒng)計學(P>0.05),干預后兩組病人VAS 和ODI均較干預前顯著降低(P<0.05),且干預后觀察組VAS 和ODI 均低于同期對照組(P<0.05)。見表3。
表3 慢性腰肌勞損74例干預前后兩組疼痛評分和ODI比較∕ ± s

表3 慢性腰肌勞損74例干預前后兩組疼痛評分和ODI比較∕ ± s
注:VAS為疼痛視覺模擬評分,ODI為Oswestry功能障礙指數(shù)。
組別對照組例數(shù)37 VAS∕分ODI∕%干預前干預后t,P值觀察組干預前干預后t,P值兩組比較t,P值干預前干預后5.82±0.82 3.36±0.73 4.08,<0.001 32.48±6.41 21.05±5.42 5.04,<0.001 37 5.93±0.91 2.67±0.54 7.24,<0.001 33.69±8.05 14.32±4.97 9.93,<0.001 0.72,0.475 5.57,<0.001 0.52,0.602 4.64,<0.001
2.3 干預前后兩組病人SF-12 量表比較干預前兩組病人PCS 和MCS 評分均差異無統(tǒng)計學意義(P>0.05),干預后兩組病人PCS和MCS均較干預前顯著升高(P<0.05),且觀察組的MCS 和PCS 均高于對照組(P<0.05)。見表4。
表4 慢性腰肌勞損74例干預前后兩組病人SF-12量表比較∕(分, ± s)

表4 慢性腰肌勞損74例干預前后兩組病人SF-12量表比較∕(分, ± s)
注:PCS為生理子量表,MCS為心理子量表。
組別對照組例數(shù)37 PCS MCS干預前干預后t,P值觀察組干預前干預后t,P值兩組比較t,P值干預前干預后28.54±5.46 35.87±4.39 3.97,<0.001 33.03±4.89 37.08±3.25 3.41,0.001 37 27.83±5.11 39.02±4.28 6.20,<0.001 32.34±4.36 43.05±9.82 6.42,<0.001 0.64,0.526 3.51,0.001 0.58,0.566 3.15,0.002
3 討論
腰椎多裂肌是軀干深部肌肉,大部分被豎脊肌覆蓋,在腰椎節(jié)段中發(fā)揮重要的穩(wěn)定作用,多裂肌等軀干肌肉萎縮、肌肉浸潤和∕或激活減少影響脊柱穩(wěn)定性,是CLMS 發(fā)生、發(fā)展和復發(fā)的關鍵因素[9-10]。國內外多項研究[11-12]顯示,核心穩(wěn)定訓練、吊索訓練等可增強腰背部肌群,緩解腰椎不穩(wěn)引起的功能障礙,有效減輕腰部疼痛程度。但也有研究顯示,僅行核心肌穩(wěn)定訓練與傳統(tǒng)力量練習在治療CLMS 的效果方面差異無統(tǒng)計學意義。導致效果差異的原因可能是:常規(guī)核心穩(wěn)定訓練時未關注訓練過程中多裂肌激活情況,導致訓練效率降低,正確的核心穩(wěn)定性訓練應可引起多裂肌厚度增加、厚度收縮比增加及腰部疼痛癥狀減輕[13]。
RUSI可實時監(jiān)測肌肉形態(tài)特征和收縮厚度,在臨床和基礎研究中得到廣泛應用[14]。既往研究[15]顯示,與磁共振和肌電圖比較,RUSI 不僅可有效測量肌肉形態(tài),而且是選擇性激活多裂肌的有效生物反饋方法,通過RUSI反饋可增強病人重建適當感覺運動環(huán)路的能力和促進脊柱局部穩(wěn)定肌肉組織激活。林珊珊等[16]研究顯示,健康受試者在接受RUSI視覺生物反饋(運動收縮時觀察多裂肌收縮狀態(tài))后,可提高多裂肌的招募能力和改善多裂肌持續(xù)收縮能力。Sarafadeen 等[17]對健康受試者的研究顯示,使用RUSI臨床指導和視覺反饋可減少受試者正確執(zhí)行多裂肌收縮需要的試驗次數(shù)。王立娟等[18]在腰痛病人中進行腹部牽拉動作激活腹橫肌給予RUSI 實時反饋,未觀察到RUSI 增加腹橫肌激活的能力,但該研究療程較短,可能無法反映RUIS 對病人腹橫肌激活的影響。這些結果提示,RUIS作為生物反饋工具用于腰痛治療時訓練時間、訓練強度、療程等均可能影響RUSI的臨床效果。
本研究結果顯示,RUIS 不會影響兩組病人靜息時多裂肌厚度,但隨著多裂肌收縮,在收縮10 s、20 s、30 s 時,兩組的收縮厚度存在顯著差異。結果表明,在多裂肌收縮期間,接受RUSI 臨床指導和實時反饋的觀察組病人收縮厚度得到改善,RUSI可增強CLMS 病人收縮過程中LM 肌肉的運動控制。研究[19]顯示,腰痛病人多裂肌厚度明顯低于健康人群,單次RUSI 實時反饋并未增加病人的多裂肌厚度,該研究觀察的為靜息期多裂肌厚度,其結果與本研究T0時結果類似。Lin等[20]對健康受試者的研究同樣顯示,在健康人群中RUSI實時反饋脊柱穩(wěn)定訓練不能增加靜息狀態(tài)下多裂肌厚度。這些結果提示,RUSI實時生物反饋下脊柱穩(wěn)定訓練有助于提高多裂肌收縮性能,也提示脊柱穩(wěn)定訓練對核心肌群的影響監(jiān)測重點應為收縮期而非靜息時。
本研究結果顯示,觀察組在干預后VAS、ODI低于對照組,MCS 和PCS 高于對照組,結果提示,RUSI實時生物反饋下脊柱穩(wěn)定性訓練在改善CLMS 病人疼痛強度、功能障礙和生活質量方面具有優(yōu)勢。這可能與RUSI 實時生物反饋改善了多裂肌的激活模式,有利于恢復功能性姿勢和運動控制,增加腰椎穩(wěn)定性,從而緩解了腰部疼痛和功能障礙。本研究的局限性在于:①納入病人數(shù)量較少,且為單中心研究,結果提示RUSI實時生物反饋脊柱穩(wěn)定性訓練值得納入更多病人和多中心研究進一步論證后推廣應用;②本研究納入病人為CLMS 病人,研究結論是否適用于腰椎間盤突出癥、退變性腰椎管狹窄等腰椎器質性疾病尚需要驗證;③本研究納入人群年齡范圍18~59 歲,研究結論是否適用于≥60 歲的老年人群尚需要進一步論證。
綜上所述,本研究結果顯示,RUSI 生物反饋脊柱穩(wěn)定訓練有助于改善CLMS 病人多裂肌收縮性能,降低病人的疼痛程度,減輕病人功能障礙程度,提高病人生活質量。

