基于行為改變理論的遠程營養干預用于慢性阻塞性肺疾病患者對營養狀態及康復效果的影響
蔣炬 史曉芬 張雨 周惠雅 胡彩霞
南京醫科大學附屬無錫人民醫院RICU,無錫 214023
慢性阻塞性肺疾病(Chronic Obstructive Pul-monary Disease,COPD)是一種臨床上較為多見的慢性進行性呼吸系統疾患,以持續氣流受限進行性發展為特征〔1〕。COPD患者常合并營養不良,其發生率可達25%~50%〔2〕。營養不良會影響COPD患者肺部功能,導致患者免疫力低下、胃腸道功能受損,增加疾病惡化風險等,嚴重影響COPD患者的生活質量〔3〕。營養干預指對受試者營養上存在的問題進行相應改進〔4〕。行為改變理論是一種綜合性心理干預手段,為受試者提供針對性的行為支持,以達到改善受試者健康的目的〔5〕。現臨床關于通過行為改變理論改善慢性疾病患者的健康狀況研究較多〔6-8〕,但罕見運用該模式聯合互聯網遠程營養干預COPD患者的研究。本研究為探索幫助COPD患者糾正營養不良問題的合適方法,特探討基于行為改變理論的遠程營養干預用于COPD患者對營養狀態及康復效果的影響。
1 資料與方法
1.1 一般資料
選取2019年5月至2022年5月期間南京醫科大學附屬無錫人民醫院住院治療后出院的86例COPD患者,按照隨機數字表法分為兩組,對照組43例和觀察組43例。納入標準:①符合COPD全球倡議(Global Initiative for Chronic Obstructive Lung Disease,GOLD)診斷標準〔9〕;②GOLD分級為Ⅰ~Ⅲ級〔10〕;③溝通無障礙,具有聽說讀寫能力;④知情同意,自愿參加研究。排除標準:①伴有肺癌、肺結核;②肢體活動障礙;③有原發性胃腸道疾病;④肝、腎功能不健全;⑤合并其他惡性腫瘤。終止標準:研究期間患者自行轉院。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。
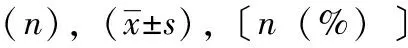
表1 兩組患者一般資料比較
1.2 方法
對照組采用常規出院后延續干預:①在COPD患者出院后,責任護士利用患教微信群對其進行COPD院外健康宣教,內容包括合理飲食結構、康復訓練、規律用藥、家庭護理指導、家庭氧療等;②囑咐COPD患者按時復診,有突發不適情況及時就診;③每周一上午患教微信群內推送COPD相關疾病知識等。
觀察組在對照組基礎上聯合基于行為改變理論的遠程營養干預。(1)成立營養管理專業團隊,團隊內成員包括科護士長1名、責任護士5名、營養專科護士2名、營養師1名、主治醫生1名,共10名;其中科護士長負責團隊日常事務統籌管理與協調,并對團隊所有護士進行COPD相關院外護理知識與COPD合理飲食指導培訓;責任護士與營養專科護士負責完成科護士長日常安排的具體事務;營養師負責COPD患者飲食結構的指導;主治醫生負責營養干預過程中COPD患者的疾病相關健康咨詢。團隊所有成員本科及以上學歷,在該院有≥5年臨床工作經驗,日常工作認真負責,并自愿服從團隊內工作安排;(2)干預方案:根據行為改變理論分為以下階段對患者進行營養干預。①意向前階段,在出院前3 d,責任護士和營養護士運用圖文、播放視頻、自制健康手冊等多種途徑向COPD患者詳細講解營養相關的內容,介紹營養對于改善病情的意義,使患者明白營養干預對控制疾病發展的重要性,促進COPD患者行為向下一階段改變;②意向階段,在出院前2 d,責任護士與營養專科護士向患者和其家屬進一步深入講解行為改變理論下營養干預對COPD患者預后、改善生活質量的益處,并和患者與家屬共同找出阻礙其營養干預最為主要的影響因素,并一起找到合適的解決方法;③準備階段,在出院前1 d,責任護士、營養師與營養專科護士分析COPD患者行為改變過程中有可能會出現的問題,并依據其年齡、病情情況、心肺功能等,結合COPD營養指南與患者一起制定個性化的營養干預方案,使患者出院后飲食結構盡可能合理化;④行動與維持階段,出院后30 d內,責任護士與營養專科護士利用微信平臺,根據營養師每天制定的食譜對COPD患者進行個性化營養指導、持續跟蹤、護患互動答疑,責任護士期間不斷給予患者鼓勵,對患者營養干預的成果進行肯定,充分調動COPD患者營養干預的積極性與依從性;責任護士并定期在患教微信群聊內分享通過營養干預改善COPD病情的成功案例,增強患者對營養干預的信心,責任護士并邀請患者家屬在家中幫助監督患者日常飲食、鼓勵患者日常飲食行為、肯定患者營養干預結果等。兩組患者均干預30 d。
1.3 評價指標
①肺功能〔11〕。運用RSFJ1000肺功能檢測儀(川械注準20152070137),對COPD患者干預前后肺功能相關指標進行測定。測定COPD患者第一秒用力呼氣容積占預計值的百分比(The percentage of forced expiratory volume in the first second to predicted value,FEV1%)、肺活量(Vital Capacity,VC);②生活質量。采用COPD生存質量評分表〔12〕評價兩組患者干預前后生活質量,該表4個維度,運用Likert 4級評分法,日常生活能力(13條)、社會生活狀況(7條)、抑郁心理癥狀(8條)、焦慮心理癥狀(7條),共35條,每項得分范圍1~4分,總得分35~140分,如分數越高表示該COPD患者生活質量越差;③營養指標〔13〕。分別于干預前后采用HBF-212體重身體脂肪測量器(蘇械注準20182210402)測量患者身高、體重,責任護士根據得到數據計算COPD患者體質量指數(BMI),并抽取患者空腹上肢靜脈血3 ml,離心機離心后取上層血清,利用D180全自動生化分析(蘇械注準20172401667)測定COPD患者血清中的白蛋白(ALB)、前白蛋白(PA)和轉鐵蛋白(Tf);④免疫指標〔14〕。與營養指標同種方法測定COPD患者血清中免疫球蛋白A(IgA)、免疫球蛋白G(IgG)與T淋巴細胞亞群中 CD3+和CD4+水平。
1.4 統計學方法
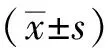
2 結果
2.1 兩組干預前、后肺功能對比
干預前兩組FEV1(%)、VC比較差異無統計學意義(P>0.05),干預后觀察組FEV1(%)、VC 高于對照組,差異有統計學意義(P<0.05),見表2。
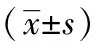
表2 兩組患者干預前、后FEV1(%)、VC比較
2.2 兩組干預前、后生活質量對比
干預前兩組生活質量評分比較差異無統計學意義(P>0.05),觀察組干預后生活質量評分低于對照組,差異有統計學意義(P<0.05),見表3。
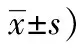
表3 兩組干預前后生活質量對比(分,
2.3 兩組干預前、后營養指標對比
干預前兩組ALB、PA、Tf與BMI水平比較差異無統計學意義(P>0.05),觀察組干預后ALB、PA、Tf與BMI水平高于對照組,差異有統計學意義(P<0.05),見表4。
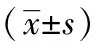
表4 兩組干預前后營養指標對比
2.4 兩組干預前、后免疫指標對比
干預前兩組 IgA、IgG、CD3+與CD4+水平比較差異無統計學意義(P>0.05),觀察組干預后 IgA、IgG、CD3+與CD4+水平高于對照組,差異有統計學意義(P<0.05),見表5。
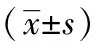
表5 兩組干預前后免疫指標對比
3 討論
COPD患者由于呼吸困難導致食欲下降,飲食攝入不足,機體蛋白質合成受限,常伴有營養不良〔15〕。據相關報道,COPD患者長期營養不良會導致其肺部與胸壁結構改變,呼吸肌萎縮,加重患者病情,影響患者生活質量〔16〕。因此,對COPD患者進行營養干預有利于幫助患者控制病情,改善預后狀態。
鄒葉青等〔17〕針對COPD患者進行過補充抗氧化維生素與高蛋白營養干預研究,結果顯示通過營養干預可以促進COPD患者肺功能康復,從而提高生活質量,這與本文研究結果相符。本研究發現,觀察組的肺功能各項指標高于對照組,說明觀察組肺功能好于對照組。分析原因可能為COPD營養狀況與患者肺功能呈正相關,基于行為改變理論分階段對患者進行營養干預,首先意向前階段,責任護士和營養專科護士運用圖文、播放視頻、自制健康手冊等多種途徑向COPD患者詳細講解營養相關的內容,使患者明白營養干預對改善疾病的重要性,并促進COPD患者行為向下一階段改變;其次意向階段,責任護士、營養專科護士、患者與其家屬共同討論影響營養干預的主要因素,并一起找到合理的解決措施,幫助患者清除營養干預具體實施的阻礙;再其次于準備階段與患者一起制定個性化的營養干預方案,最后在行動與維持階段,責任護士利用微信平臺,對COPD患者進行個性化營養指導、持續跟蹤、互動答疑,不斷給予患者鼓勵,肯定患者營養干預的成果,充分調動患者營養干預的積極性與依從性等,從而使患者能夠在出院后堅持營養干預計劃,進而能夠改善自我營養狀況,改善肺功能。
趙姜楠〔18〕發現基于跨理論模型的飲食干預,能有效改善糖尿病患者生活質量。本研究表明,觀察組COPD生存質量評分小于對照組,說明觀察組生活質量好于對照組。分析原因可能為基于改變理論指導下的營養干預,營養管理專業團隊成員依據患者不同改變階段具體需求給予其相應支持,如意向前階段讓患者了解營養干預對控制疾病發展的意義;意向階段幫助患者排除方案實施的干擾因素;準備階段依據COPD患者具體情況制定針對性營養計劃;行動與維持階段遠程給予患者提供連續指導、鼓勵與肯定等,從而避免營養不足導致患者病情惡化,進而提高患者生活質量。
本研究顯示,觀察組營養指標優于對照組,說明觀察組營養狀態情況好于對照組。分析原因可能為,根據行為改變理論分階段幫助患者建立良好飲食習慣,并給予患者有效行為支持;意向前階段提高了患者營養干預COPD疾病的意識,堅定了患者改變自我行為的態度;意向階段解決了營養干預可能會遇到的困難;準備階段給予其提供個性化營養干預方案;行動與維持階段通過微信平臺遠程干預給予患者正向鼓勵,并發動家人監督,同時提供成功案例給予心理支持從而使患者營養不良情況得到改善。曾繼紅、翟澤虹〔19〕有過相似研究。
本研究結果表明,觀察組免疫細胞水平高于對照組,說明觀察組免疫功能好于對照組,與彭順剛等〔20〕研究結果類似。分析原因可能為,基于行為改變理論的遠程營養干預幫助患者糾正了機體營養不良狀態,而免疫功能與患者營養情況密切相關,當患者機體沒有足夠的營養支持時,免疫功能會被削弱,而當機體營養充足時,免疫情況可以得到改善,營養干預保證了患者出院后機體所需營養,從而提升了COPD患者免疫功能。
綜上所述,基于行為改變理論的遠程營養干預可改善COPD患者肺功能、生活質量,加強機體營養,進而增強機體免疫功能,可以在臨床進行推廣。但本次研究得到的結果也存在一些方面的局限性,如COPD患者來源于醫療機構單一,樣本數量僅為86例,臨床跟蹤時間短暫,因此未來還需要多中心、擴大樣本數,延長臨床跟蹤時間等進一步深入探討。
利益沖突所有作者均聲明不存在利益沖突

