以DIP為基礎(chǔ)的病種成本管理實(shí)踐研究
——以深圳市某三甲醫(yī)院為例
姚玲玲 徐元元
(中國醫(yī)學(xué)科學(xué)院北京協(xié)和醫(yī)學(xué)院腫瘤醫(yī)院深圳醫(yī)院 深圳 518116)
2020年11月,國家醫(yī)療保障局辦公室發(fā)布《關(guān)于印發(fā)區(qū)域點(diǎn)數(shù)法總額預(yù)算和按病種分值付費(fèi)試點(diǎn)城市名單的通知》(醫(yī)保辦發(fā)〔2020〕49號(hào)),深圳市作為試點(diǎn)城市,開始探索DIP病種成本管理。在DIP改革背景下,醫(yī)保支付方式由按醫(yī)療項(xiàng)目付費(fèi)轉(zhuǎn)變?yōu)榘床》N付費(fèi),在收入一定的前提下,醫(yī)院需要相應(yīng)降低成本支出,達(dá)到診療效果與醫(yī)療成本的平衡[1]。
以往對(duì)DIP的研究更多聚焦于不同醫(yī)保支付方式政策理論的比較、醫(yī)保資金的支付情況和影響因素分析,以及醫(yī)務(wù)人員對(duì)DIP政策的理解[2-5],對(duì)醫(yī)院DIP成本管理的研究較少。本研究全面剖析DIP支付改革下深圳市某三甲醫(yī)院(以下簡(jiǎn)稱樣本醫(yī)院)腫瘤病種成本管理各項(xiàng)關(guān)鍵指標(biāo)的變化,并對(duì)其原因進(jìn)行深入分析,以期對(duì)DIP支付方式改革下的醫(yī)院病種成本管理提供借鑒。
1 資料來源與方法
1.1 研究對(duì)象
樣本醫(yī)院主要提供放療、化療和手術(shù)醫(yī)療服務(wù),輻射全國各地的腫瘤患者,病種類型齊全,具有一定的代表性。數(shù)據(jù)來源于2021年—2023年第一季度樣本醫(yī)院成本核算信息管理平臺(tái)的監(jiān)測(cè)數(shù)據(jù),主要收集兩個(gè)特色科室——放射治療科和腫瘤內(nèi)科的入組病種數(shù)、出院患者數(shù)、病種次均DIP收入、病種次均項(xiàng)目收入、病種次均成本和結(jié)余等關(guān)鍵指標(biāo),研究這兩個(gè)科室在DIP政策實(shí)施期間關(guān)鍵指標(biāo)的變化,分析其經(jīng)營盈虧情況。
1.2 研究方法
本研究以2021年作為DIP政策的干預(yù)點(diǎn),采用時(shí)間序列分析法,選取樣本醫(yī)院放射治療科和腫瘤內(nèi)科兩個(gè)特色科室2021年、2022年、2023年第一季度的DIP成本數(shù)據(jù)做對(duì)比,觀察DIP政策對(duì)醫(yī)院成本相關(guān)數(shù)據(jù)的影響,總結(jié)醫(yī)院推行DIP成本管理的措施,并追蹤科室經(jīng)營情況的變化。
從病案首頁選取2021年和2022年樣本醫(yī)院兩個(gè)特色科室的住院總費(fèi)用、醫(yī)療服務(wù)費(fèi)用、藥品費(fèi)用、衛(wèi)生材料費(fèi)用、檢查費(fèi)用和化驗(yàn)費(fèi)用等指標(biāo),分析實(shí)施DIP成本管理對(duì)各項(xiàng)費(fèi)用指標(biāo)的影響。選取樣本醫(yī)院病例數(shù)最多的五個(gè)DIP病組(C34.0、C54.1、C78.2、Z08.0和Z51.1),病組總費(fèi)用扣除總成本后結(jié)余大于0的為盈余,結(jié)余小于0的為虧損。
1.3 統(tǒng)計(jì)學(xué)方法
使用SPSS 22.0軟件和Stata 16.0軟件對(duì)數(shù)據(jù)進(jìn)行篩選、清洗和統(tǒng)計(jì)學(xué)分析。采用描述性分析對(duì)比兩個(gè)特色科室2021年、2022年、2023年第一季度的病種次均DIP收入、項(xiàng)目收入和成本指標(biāo)情況進(jìn)行逐項(xiàng)分析。患者住院費(fèi)用指標(biāo)呈偏態(tài)分布,使用中位數(shù)和四分位數(shù)分析樣本醫(yī)院兩個(gè)特色科室2021年和2022年人均住院費(fèi)用,并分析實(shí)施DIP成本管理后住院費(fèi)用變化情況。P<0.05表示差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 DIP入組病種數(shù)和準(zhǔn)確率
以2022年深圳市DIP目錄庫病種項(xiàng)目為基準(zhǔn),將樣本醫(yī)院DIP病種成本核算中所需的ICD-10疾病診斷字典和ICD-9手術(shù)操作字典導(dǎo)入病種成本核算系統(tǒng),共得到25543條疾病診斷數(shù)據(jù)和8901條手術(shù)操作數(shù)據(jù)。細(xì)分至政策落實(shí)的各年度,2022年樣本醫(yī)院各科室入組病種數(shù)相比2021年均有所增長(zhǎng)(見表1),其中內(nèi)科增長(zhǎng)6.55%,外科增長(zhǎng)13.36%,放射治療科增長(zhǎng)2.50%。醫(yī)院物價(jià)部針對(duì)參保患者出院病案首頁信息進(jìn)行全覆蓋式質(zhì)控,DIP入組準(zhǔn)確率達(dá)到100%。

表1 樣本醫(yī)院以DIP為基礎(chǔ)的入組病種對(duì)比
2.2 病種次均DIP收入與項(xiàng)目收入差額
2021年,放射治療科出院病例病種次均DIP收入為50456.91元,次均項(xiàng)目收入為65868.21元,兩者差額為-15411.30元。2022年,兩者差額降低為-9581.92元。2023年第一季度兩者差額為1974.14元,已由負(fù)轉(zhuǎn)正(見表2)。
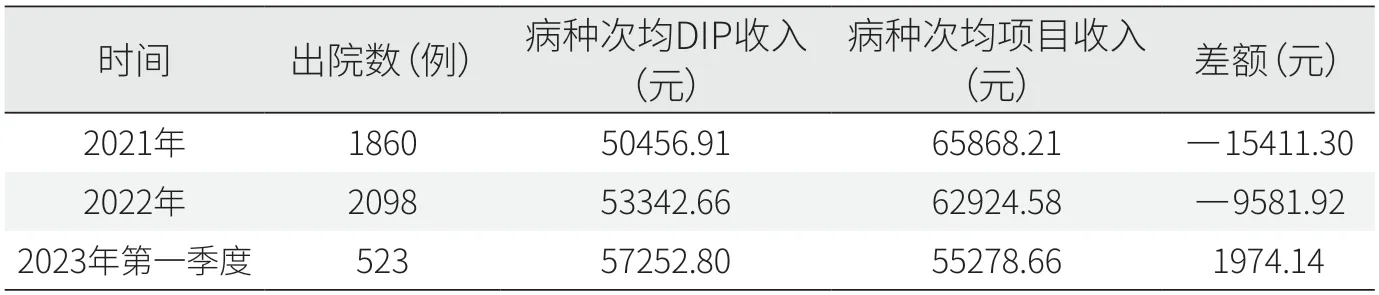
表2 放射治療科入組病種次均DIP收入與次均項(xiàng)目收入差額
2021年,腫瘤內(nèi)科共納入出院病例7322例,病種次均DIP收入1031.03元,病種次均項(xiàng)目收入1250.22元,兩者差額-219.19元。第二年兩者差額為10.15元,已由負(fù)轉(zhuǎn)正。2023年第一季度兩者差額為21.89元,呈正向上升趨勢(shì)(見表3)。
2.3 病種次均DIP收入與成本差額
2021年放射治療科1860例患者的病種次均DIP收入與病種次均成本的結(jié)余為-9805.05元。2022年該結(jié)余為-4006.45元,虧損大幅縮窄。2023年第一季度該結(jié)余為2674.14元,實(shí)現(xiàn)由虧轉(zhuǎn)盈(見表4)。
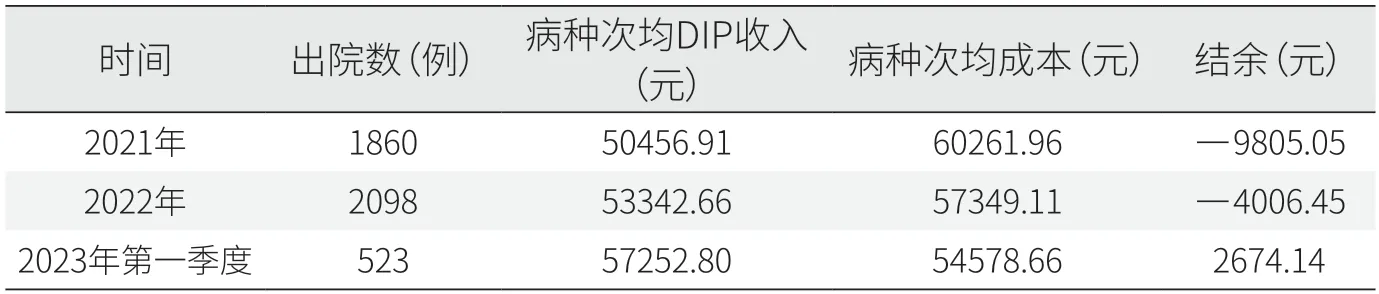
表4 放射治療科入組病種次均DIP收入與次均成本差額
2021年腫瘤內(nèi)科7322例患者的病種次均DIP收入減去病種次均成本的結(jié)余為-2075.85元。2022年該結(jié)余為-1676.55元,虧損幅度有所縮窄。2023年第一季度該結(jié)余為32.58元,首次實(shí)現(xiàn)正向收益(見表5)。

表5 腫瘤內(nèi)科入組病種次均DIP收入與次均成本差額
2.4 人均住院費(fèi)用
樣本醫(yī)院放射治療科人均住院總費(fèi)用中位數(shù)由2021年的13681.25元降低至2022年的12742.04元,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。此外,2022年人均醫(yī)療服務(wù)、檢查、化驗(yàn)費(fèi)用顯著降低(P<0.05)。藥品和衛(wèi)生材料費(fèi)用有所上升,差異沒有統(tǒng)計(jì)學(xué)意義(P>0.05)(見表6)。
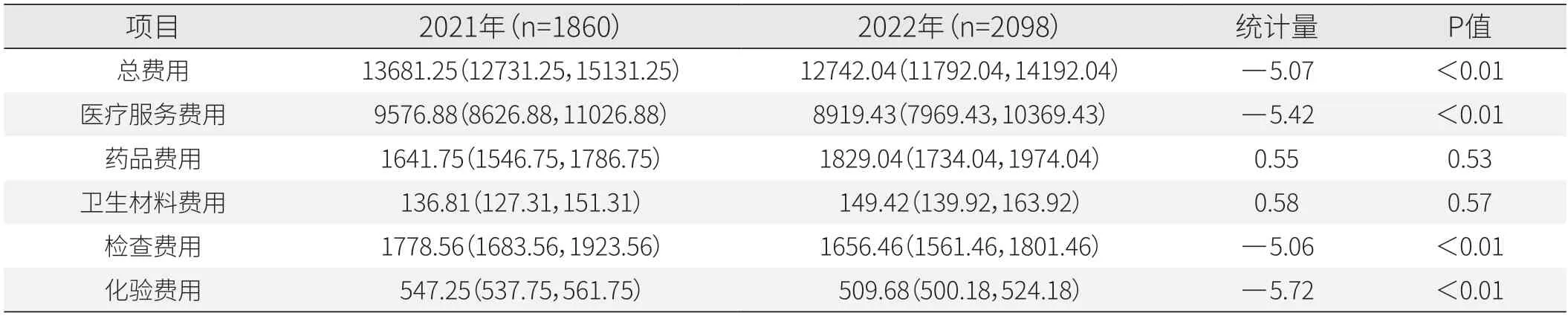
表6 放射治療科住院費(fèi)用項(xiàng)目情況[P50(P25,P75),元]
腫瘤內(nèi)科住院總費(fèi)用中位數(shù)也由2021年的14860.41元下降至2022年的14200.00元,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。2022年人均醫(yī)療服務(wù)、檢查、化驗(yàn)費(fèi)用顯著降低(P<0.05),藥品費(fèi)用和衛(wèi)生材料費(fèi)用有所上升,但差異沒有統(tǒng)計(jì)學(xué)意義(P>0.05)(見表7)。
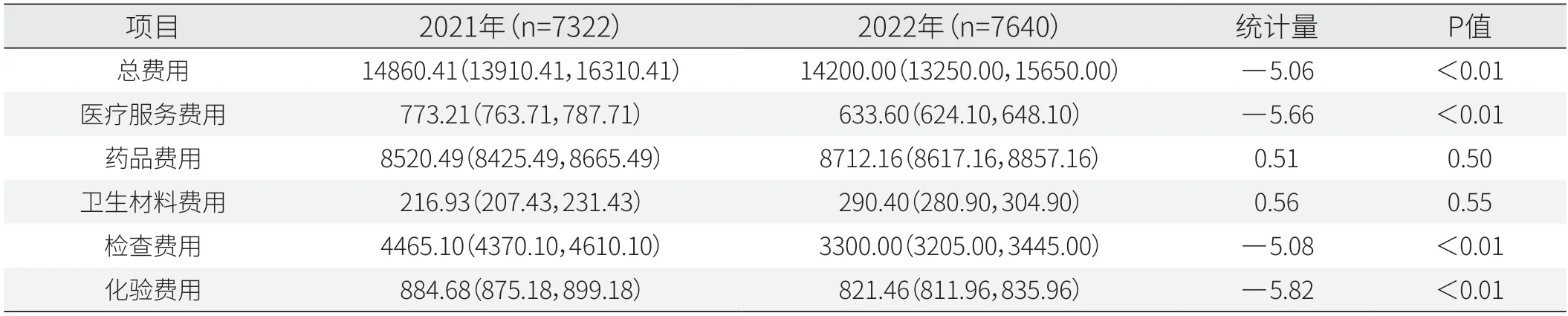
表7 腫瘤內(nèi)科住院費(fèi)用項(xiàng)目情況[P50(P25,P75),元]
2.5 DIP病組盈虧情況
相較于2021年,2022年五個(gè)DIP病組的入組病例數(shù)均顯著提高(P<0.05),說明病組盈虧與DIP成本管理有相關(guān)性。2022年,Z51.1病組的盈利例數(shù)增加282例,盈利率從54.26%上升至74.89%;Z08.0病組的盈利例數(shù)增加215例,盈利率從56.38%上升至76.57%(見表8)。
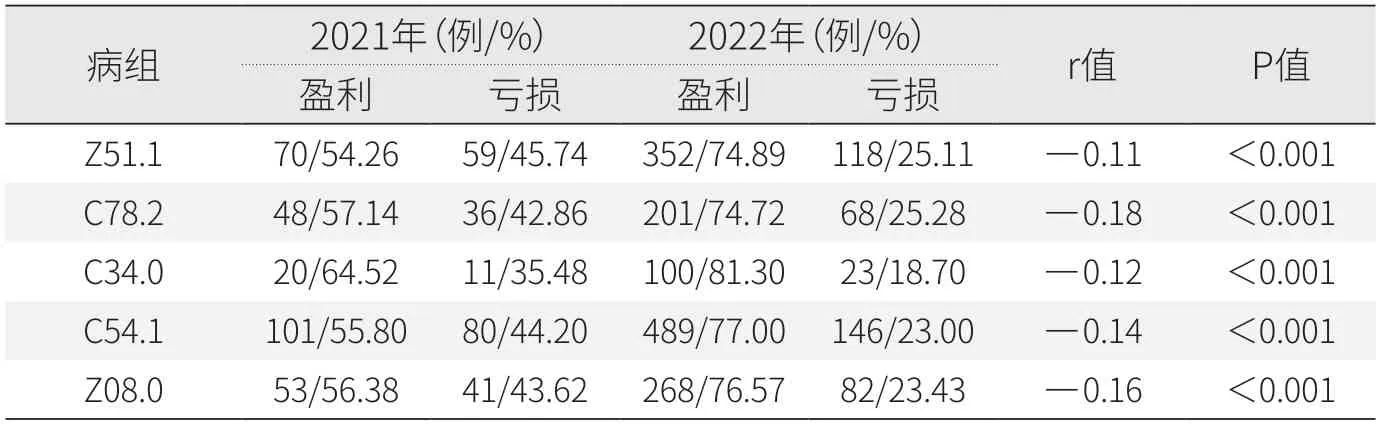
表8 樣本醫(yī)院DIP重點(diǎn)病組盈虧情況
3 討論
3.1 提高病種入組數(shù)量和準(zhǔn)確率是DIP成本管理的數(shù)據(jù)基礎(chǔ)
為真實(shí)、準(zhǔn)確記錄實(shí)施DIP成本管理前后患者的醫(yī)療費(fèi)用情況,樣本醫(yī)院于2020年啟用信息集成系統(tǒng),通過各系統(tǒng)的集成和數(shù)據(jù)交換,樣本醫(yī)院可以匹配到患者的基本信息、醫(yī)療項(xiàng)目收費(fèi)明細(xì)、醫(yī)保編碼、醫(yī)保結(jié)算清單等相關(guān)數(shù)據(jù),為實(shí)施DIP病種成本核算提供了信息基礎(chǔ)。同時(shí),醫(yī)院及時(shí)對(duì)照深圳市DIP目錄更新各科室入組病種,內(nèi)科、外科和放射治療科病種的入組病種數(shù)量由2021年的5985例上升至2022年的6437例,增長(zhǎng)7.55%,并且病種入組準(zhǔn)確率達(dá)到100%。
3.2 項(xiàng)目成本核算是DIP成本管理的關(guān)鍵措施
實(shí)施DIP支付后,樣本醫(yī)院從大幅虧損到小幅虧損再到正向盈利。醫(yī)院于2020年啟動(dòng)以科室成本核算為基礎(chǔ)的項(xiàng)目成本核算,為順利實(shí)施DIP病種成本核算提供了強(qiáng)有力的數(shù)據(jù)支撐。同時(shí),結(jié)合各科室具體的醫(yī)療業(yè)務(wù),從收入結(jié)構(gòu)和成本結(jié)構(gòu)方向、盈虧狀況方向推行病種費(fèi)用循證回歸分析,對(duì)病種點(diǎn)數(shù)、權(quán)重、分值成本指數(shù)等進(jìn)行精準(zhǔn)測(cè)算分析,為各科室臨床路徑推行、病種結(jié)構(gòu)調(diào)整以及加強(qiáng)學(xué)科建設(shè)提供重要參數(shù)。
針對(duì)放射治療科,樣本醫(yī)院結(jié)合科室的功能定位調(diào)整DIP病種結(jié)構(gòu)并適當(dāng)擴(kuò)大DIP病種數(shù)量,在兼顧臨床價(jià)值和經(jīng)濟(jì)貢獻(xiàn)度的同時(shí),開展高分值的DIP病種診療路徑。此外,建立相應(yīng)的績(jī)效考核和激勵(lì)機(jī)制,對(duì)DIP病種的治療過程和成本控制進(jìn)行評(píng)估,對(duì)成本管理表現(xiàn)優(yōu)秀的醫(yī)生和團(tuán)隊(duì)進(jìn)行獎(jiǎng)勵(lì),激勵(lì)更多醫(yī)生在政策落實(shí)過程中的積極性和創(chuàng)造力。針對(duì)腫瘤內(nèi)科,優(yōu)化病種診療流程,減少不必要的檢查和治療以降低病種成本;在合理診療的基礎(chǔ)上平衡集采藥品使用量,保證集采藥品最低完成量;定期對(duì)成本管理效果進(jìn)行評(píng)估,并根據(jù)評(píng)估結(jié)果對(duì)實(shí)施過程進(jìn)行優(yōu)化調(diào)整。
3.3 減輕患者負(fù)擔(dān)是DIP成本管理的有效成果
樣本醫(yī)院實(shí)施DIP成本管理的第二年,控費(fèi)成效顯現(xiàn),兩個(gè)科室患者人均住院總費(fèi)用均顯著下降,有效減輕了入院患者的經(jīng)濟(jì)負(fù)擔(dān)。科室人均醫(yī)療服務(wù)、檢查和化驗(yàn)費(fèi)用均顯著降低,說明科室實(shí)施DIP成本管理效果明顯。藥品和衛(wèi)生材料費(fèi)在實(shí)施DIP成本管理初始兩年呈上升趨勢(shì),與醫(yī)院被評(píng)為三級(jí)甲等專科醫(yī)院后科室接收重癥患者數(shù)量增多有關(guān),但差異沒有統(tǒng)計(jì)學(xué)意義,說明藥品和衛(wèi)生材料費(fèi)用在政策實(shí)施過程中與DIP成本管理的相關(guān)性不大。
DIP支付方式采用相對(duì)價(jià)值的方式確定支付標(biāo)準(zhǔn),可以科學(xué)測(cè)量醫(yī)療服務(wù)成本,合理調(diào)整供方激勵(lì)結(jié)構(gòu),引導(dǎo)診療行為回歸“以健康為中心”[6]。DIP成本管理可以有效避免醫(yī)院過度治療和不必要的檢查,減少醫(yī)療資源的浪費(fèi),降低患者的醫(yī)療費(fèi)用負(fù)擔(dān)。此外,DIP支付方式還可以依據(jù)病情的嚴(yán)重程度和治療的復(fù)雜性合理確定醫(yī)療費(fèi)用,使醫(yī)療費(fèi)用更加透明、公平。
4 結(jié)論
推行以DIP為基礎(chǔ)的病種成本管理是國家層面的一項(xiàng)舉措,確保了全國范圍內(nèi)統(tǒng)計(jì)口徑的一致性,使不同地區(qū)的醫(yī)院在統(tǒng)計(jì)病種成本時(shí)遵循相同的標(biāo)準(zhǔn)和方法,醫(yī)院病種成本數(shù)據(jù)的公允性和可比性也得到了保障。
后續(xù)研究可以通過DIP系統(tǒng)將病情相似的患者歸類到同一群組中,以更加精確、細(xì)致地對(duì)不同地區(qū)、不同醫(yī)院以及不同時(shí)間段的某一病種的成本進(jìn)行統(tǒng)計(jì)和比較,為其他醫(yī)院DIP成本管理工作提供借鑒和參考。DIP付費(fèi)機(jī)制實(shí)行“結(jié)余留用,超支不補(bǔ)”的管理政策,倒逼醫(yī)院深挖費(fèi)用管控潛力[7]。以DIP為基礎(chǔ)的病種成本管理是國內(nèi)病種成本管理的新趨勢(shì),也將必然成為醫(yī)院成本管理工作的新方向。隨著以DIP為基礎(chǔ)的病種成本管理實(shí)踐的不斷深入,醫(yī)院應(yīng)合理調(diào)整收費(fèi)結(jié)構(gòu),優(yōu)化醫(yī)療資源配置,提高醫(yī)療服務(wù)質(zhì)量,降低醫(yī)療費(fèi)用。
5 研究局限
樣本醫(yī)院實(shí)施DIP病種成本核算有一定的局限性。以聚類的方式進(jìn)行病種核算是DIP成本核算的基礎(chǔ),作為核算單元的基礎(chǔ)病例的數(shù)量和質(zhì)量對(duì)后續(xù)流程的實(shí)施至關(guān)重要。樣本醫(yī)院從2017年開始運(yùn)營,截至2020年沉淀下來的臨床病例還不夠豐富和全面,導(dǎo)致現(xiàn)行病種庫中惡性腫瘤病種涵蓋率較低。DIP本質(zhì)上是以大數(shù)據(jù)為支撐的病種付費(fèi)方式,因此,為了得到較全面的病種成本結(jié)果,還需積累更多的病例補(bǔ)充病種庫,以核算DIP病種成本。隨著DIP試點(diǎn)政策在深圳市的落地實(shí)施,納入分值付費(fèi)的腫瘤病種病例涵蓋不全面的情況將得到顯著改善。
- 中國醫(yī)療保險(xiǎn)的其它文章
- 基本醫(yī)保與商業(yè)健康保險(xiǎn)賦能關(guān)系研究
- 英國高值創(chuàng)新藥支付保障機(jī)制研究與啟示
- 醫(yī)院深化DIP付費(fèi)改革的實(shí)踐探索
——以邵陽市某三甲醫(yī)院為例 - DRG付費(fèi)下醫(yī)療機(jī)構(gòu)住院服務(wù)評(píng)價(jià)
——以天津市某三級(jí)專科醫(yī)院為例 - DIP付費(fèi)下中醫(yī)特色病種運(yùn)行效果分析
——以廣東省中山市某中醫(yī)院為例 - 數(shù)據(jù)挖掘技術(shù)賦能醫(yī)保監(jiān)管
——基于上海市醫(yī)保監(jiān)管實(shí)踐

