老年維持性血液透析患者多重耐藥菌感染病原菌分布情況及其影響因素分析
黃雯,王興純,唐熙,史夢
[1.四川護理職業學院附屬醫院(四川省第三人民醫院) 心血管腎內科,四川 成都 610100; 2.天府新區人民醫院 放射科,四川 成都 610000; 3.成都市第二人民醫院 感染科,四川 成都 610000]
維持性血液透析(maintenance hemodialysis,MHD)是臨床治療慢性腎衰竭(chronic renal failure,CRF)患者的主要方式,通過替代腎臟功能清除機體內有毒物質,達到提高患者生存率的目的[1]。但CRF患者MHD治療期間受自身疾病、腎臟內分泌功能降低及其他諸多因素影響,導致CRF患者治療期間常并發多重耐藥菌(multidrug resistance bacteria,MDROS)感染,加速疾病進展,也是導致CRF患者病死的獨立危險因素[2]。MDROS是指對多種抗生素存在嚴重耐藥性的細菌,其毒性較強,廣譜抗生素治療效果較差,臨床治療較為困難[3]。MHD患者因病情復雜、入侵性操作較多,抗生素應用廣泛,故其MDROS感染發生率較高,特別是老年MHD患者,因其機體功能衰退、抵抗力差,MDROS感染率顯著高于青年MHD患者;而MDROS感染易加劇病情嚴重程度,增加患者住院費用及死亡率[4]。因此臨床需明確老年MHD患者MDROS感染的病原菌分布情況,并分析其影響因素,針對相關因素制定相應預防措施,對降低老年MHD患者MDROS感染發生率、改善患者預后具有重要意義。但目前臨床對老年MHD患者MDROS感染影響因素的報道較少,難以為臨床預防提供有效指導。本研究旨在分析老年MHD患者MDROS感染狀況及其影響因素,現報道如下。
1 資料與方法
1.1 一般資料
收集2015年5月至2022年5月于四川護理職業學院附屬醫院接受MHD治療的2 760例老年患者的臨床資料。納入標準:(1) CRF符合《內科學(第8版)》[5]中相關診斷標準;(2) 均規律接受MHD治療;(3) 穩定透析時間≥1年(4~6 h·次-1,3次·周-1)。排除標準:(1) 合并嚴重急慢性感染者;(2) 透析前4周有激素、鈣劑、磷劑等藥物服用史者;(3) 合并免疫系統及血液系統疾病者;(4) 合并惡性腫瘤、腦血管意外者;(5) 合并嚴重心衰或心律失常,不耐受體外循環者;(6) 透析近12個月內伴有嚴重出血者;(7) 伴有原發性甲狀旁腺疾病或骨代謝疾病者;(8) 治療期間死亡或放棄治療者。依據上述納入及排除標準最終納入2 760例老年患者,其中男1 170例,女1 590例;年齡42~79歲,平均(57.14±4.32)歲。
1.2 方法
1.2.1 透析方法 患者均實施自體動靜脈內瘺術,采用端側吻合內瘺手術吻合頭靜脈與橈動脈,血液透析時將穿刺針置入瘺管內,連接透析機。采用德國費森尤F80透析機、聚砜膜透析器進行透析治療,給予標準的碳酸氫鹽透析液,鈣離子濃度為1.25 mmol·L-1,透析液流量為500 ml·min-1,血流量為200~350 ml·min-1,透析3次·周-1,4~6 h·次-1。每次透析超濾達到預計干重標準。
1.2.2 病原菌檢測方法 取患者新鮮痰液、尿液、膽汁、膿液等相應臨床標本,于顯微鏡下觀察標本質量,將合格標本接種于英國Oxid公司生產的5%羊血瓊脂培養基內,在35 ℃環境下培養48 h后,應用法國生物梅里埃公司生產的Vitek2細菌鑒定細菌分布,并以紙片擴散法進行藥敏試驗,參照美國臨床和實驗室標準協會(clinical and laboratory standards institute,CLSI)制定的抗菌藥物敏感執行相關標準分析藥敏結果,按照表型篩查、表型確認及基因確證判斷MDROS感染情況。根據《醫院感染診斷標準(試行)》[6]中MDROS感染診斷標準,結合所有老年患者病原學檢查結果及其臨床表現,將其分為感染組與未感染組。
1.2.3 資料調查方法 設計臨床資料調查問卷,統計兩組患者一般資料,包括年齡、性別、抗生素應用時間、是否合并高血壓、抗生素使用種類、有無血液過濾、是否建立人工氣道、是否合并糖尿病、有無中心靜脈置管、有無手術史、有無入侵性操作、機械通氣時間、是否留置尿管等,分析上述資料差異性,行單因素及多因素分析探討可能導致老年MHD患者發生MDROS感染的危險因素。
1.3 統計學處理
數據采用SPSS 26.0軟件進行處理分析,計數資料以例表示,組間差異采用χ2檢驗,老年MHD患者發生MDROS感染的影響因素采用多元非條件Logistic回歸分析;P<0. 05為差異有統計學意義。
2 結 果
2.1 老年MHD患者MDROS感染狀況
2 760例老年MHD患者中167例感染MDROS,占6.05%;感染患者共分離出332株病原菌,病原菌主要以金黃色葡萄球菌、鮑氏不動桿菌、銅綠假單胞菌為主,分別占37.05%、20.78%、15.66%。見表1。
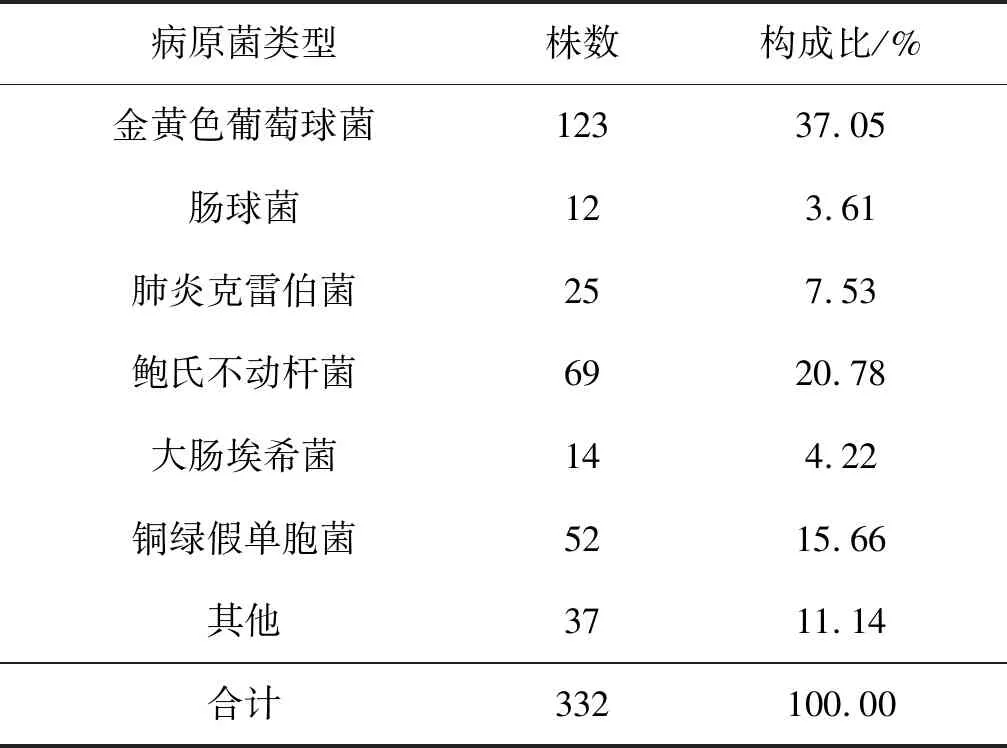
表1 老年MHD患者MDROS感染狀況
2.2 感染組與未感染組老年MHD患者一般資料的比較
感染組在年齡、性別、抗生素應用時間、是否合并高血壓、有無血液過濾、是否合并糖尿病、有無手術史等方面與未感染組相比差異均無統計學意義(P>0.05);感染組在抗生素使用種類、是否建立人工氣道、有無中心靜脈置管、有無入侵性操作、機械通氣時間、是否留置尿管等方面與未感染組相比差異有統計學意義(均P<0.05)。見表2。
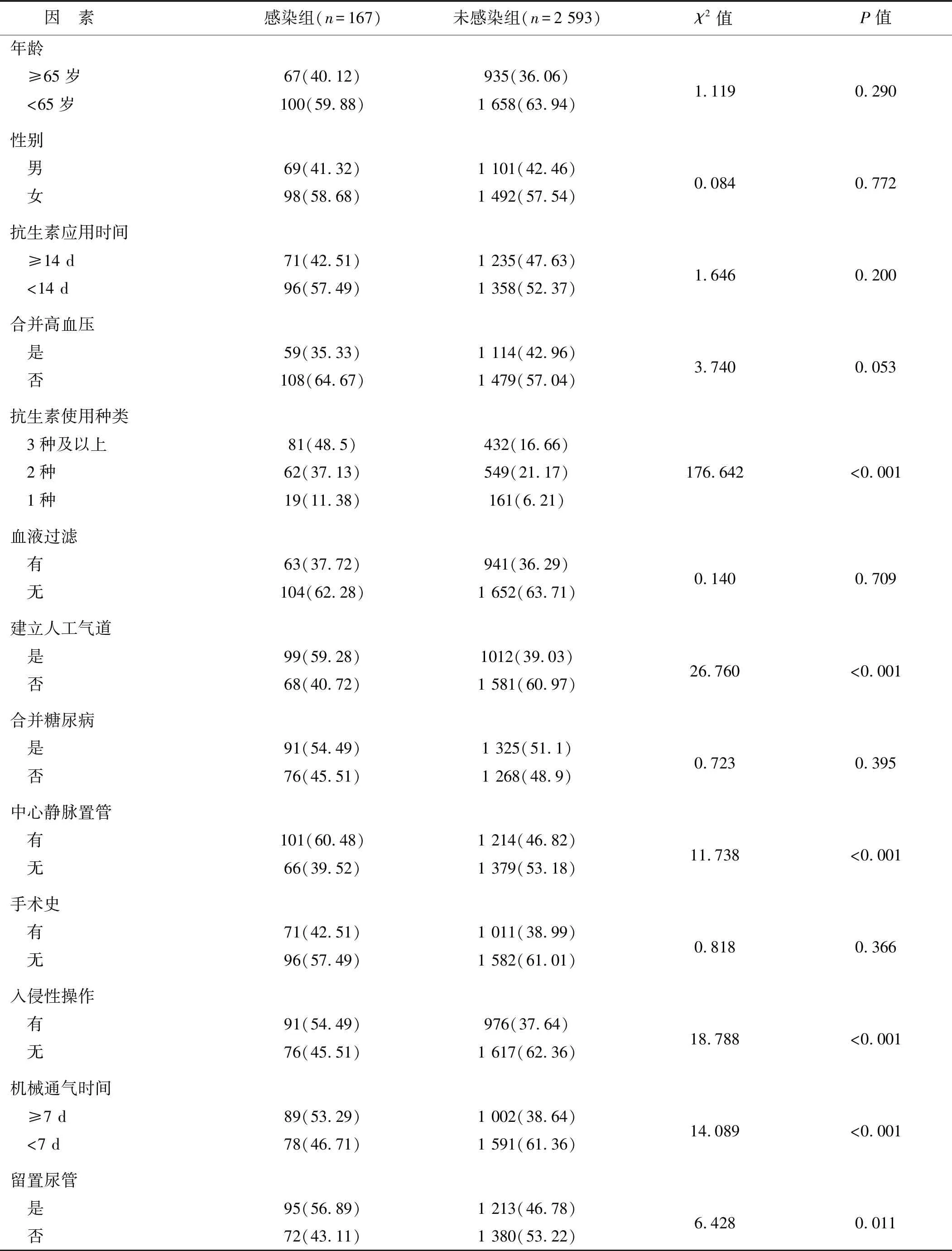
表2 感染組與未感染組老年MHD患者一般資料的比較 例
2.3 老年MHD患者發生MDROS感染的多因素分析
將2.2中有統計學意義的因素作為自變量,并對其進行賦值(表3),將老年MHD患者發生MDROS感染作為因變量,多元非條件Logistic回歸分析顯示,使用3種及以上抗生素、建立人工氣道、中心靜脈置管、入侵性操作、機械通氣時間≥7 d、留置尿管可能是導致老年MHD患者發生MDROS感染的影響因素(OR>1,P<0.05)。見表4。
表3 自變量賦值情況
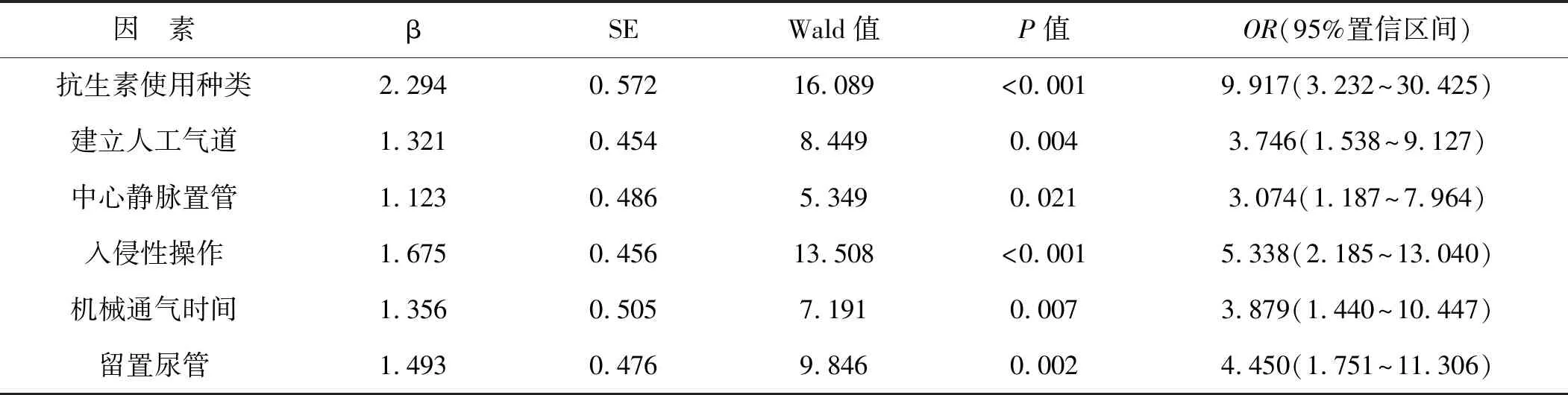
表4 老年MHD患者發生MDROS感染多因素Logistic回歸分析
3 討 論
MDROS感染是導致MHD患者病死的重要原因之一,老年MHD患者因病情較重、治療時間較長,故其MDROS感染風險較高,而感染MDROS易增加臨床治療難度,延長患者住院時間,加劇其家庭經濟負擔,嚴重還可導致患者死亡[7]。文獻報道,老年MHD治療患者的MDROS感染發生率明顯高于青年MHD患者[8]。因此,臨床需找出導致老年MHD患者感染MDROS的影響因素,并積極予以干預措施,以降低MDROS感染發生率,改善患者預后。本研究結果顯示,167例患者感染MDROS,占6.05%,進一步說明老年MHD患者感染MDROS風險較高,臨床早期防治尤為重要。
目前,抗菌藥物是臨床治療的常用手段之一,但常規抗菌藥物的治療效果不盡人意,可能與老年MHD患者感染MDROS病原菌的種類及藥敏有關。諸多文獻指出,MHD患者感染MDROS的主要病原菌為金黃色葡萄球菌,且耐藥性高[9-10]。本研究結果顯示,167例感染MDROS的老年MHD患者中,共分離出332株病原菌,病原菌主要以金黃色葡萄球菌、鮑氏不動桿菌、銅綠假單胞菌為主,分別占37.05%、20.78%、15.66%,與上述研究基本相符。因此,臨床在對感染MDROS的老年MHD患者治療時,應定期監測其病原菌分布情況,合理使用抗菌藥物。
本研究結果顯示,使用3種及以上抗生素、建立人工氣道、中心靜脈置管、入侵性操作、機械通氣時間≥7 d、留置尿管可能是導致老年MHD患者發生MDROS感染的影響因素。經臨床研究發現,抗生素應用導致的選擇性壓力是引發細菌耐藥的主要因素之一,而細菌的選擇性壓力多依賴于抗生素使用劑量與種類,當患者應用的抗生素劑量或種類達到亞致死劑量時,其造成的選擇性壓力易促使機體行為、生理及組織等發生突變,影響耐藥細菌的基因與蛋白表達,削弱機體免疫力及保護性防御系統功能,為耐藥菌進入創造有利條件,進而引發MDROS感染[11-12]。建立人工氣道雖可打開患者呼吸通路,但會破壞上呼吸道天然屏障,使下呼吸道與外界相通,進而增加下呼吸道感染風險,同時若氣道管理、消毒、維護不規范,易給耐藥菌入侵提供捷徑,引發MDROS感染,而臨床建立人工氣道時需嚴格按照臨床規范操作,并做好消毒、護理工作,預防耐藥菌感染[13]。中心靜脈置管導致的多重耐藥菌感染多通過管腔內、管腔外及血流等途徑,長期置管易造成病原菌依附導管定植并生長,進而發生感染,而臨床針對中心靜脈置管的患者,需確保其管道通暢,并于輸注治療時觀察穿刺部位情況[14-15]。臨床各種入侵性操作易減弱機體原有保護屏障,破壞有利菌群生態環境,減少有利菌數量,降低其對機體保護功能,進而增加耐藥菌感染發生率,引發老年MHD患者感染MDROS。長期機械通氣除會破壞患者氣道屏障與防御功能外,還易影響纖毛運動功能,削弱其對病原菌清除能力,且含有病原菌的呼吸機冷凝水進入肺內易引發下呼吸道感染,同時多次吸痰等操作易損傷氣道黏膜,為病原菌入侵提供門戶,進而增加MDROS感染發生率[16-17];而臨床針對長期機械通氣的患者,需及時傾倒呼吸機冷凝水,并做好機械通氣護理工作,預防MDROS感染發生。留置導尿管易損傷尿道黏膜,使膀胱與外界直接相通,進而易導致耐藥菌進入膀胱,引發MDROS感染[18-19]。而臨床針對留置尿管患者,需為其定期更換尿袋與尿管,預防病原菌定植,降低MDROS感染發生率。但本研究也存在一定局限性,隨訪周期較短,無法有效地評估MHD患者的長期預后,另外本研究的患者均為當地患者,具有一定地域性,可能影響治療方案的臨床推廣。
綜上所述,使用3種及以上抗生素、建立人工氣道、中心靜脈置管、入侵性操作、機械通氣時間≥7 d、留置尿管可能是導致老年MHD患者發生MDROS感染的影響因素,臨床治療時需積極予以預防措施,以期降低MDROS感染發生率。

