不同頸部處理方式對全麻下早中期舌鱗狀細胞癌淋巴清除及術后復發率的影響*
何海蕾 胡海東 嚴曉東
舌癌是臨床上常見的一種口腔惡性腫瘤,大多數為鱗狀細胞癌。該病發病早期缺乏典型癥狀,較易被誤診或漏診,而一旦被確診多數患者已經進展至中晚期,導致治療難度加大及給患者造成嚴重的身心損傷[1]。研究報道,舌鱗狀細胞癌患者具有較高的頸部淋巴結轉移率,約有30%的確診患者可能發生轉移[2]。因此臨床針對早中期舌鱗狀細胞癌患者實施淋巴結清掃術非常關鍵[3]。傳統治療淋巴結轉移的舌鱗狀細胞癌患者多采取根治性頸淋巴結清掃術,盡管該手術術式具有較好的清掃效果,但并發癥發生率較高[4]。近幾年來傳統根治性頸淋巴結清掃術逐漸被肩胛舌骨上頸淋巴清掃術所取代[5]。本研究對比分析肩胛舌骨上頸淋巴清掃術與舌骨上頸淋巴清掃術在全麻下對早中期舌鱗狀細胞癌療效及復發的影響,現報道如下。
1 資料與方法
1.1 一般資料
選取2020 年10 月—2021 年12 月贛州市人民醫院收治的156 例早中期舌鱗狀細胞癌患者。納入標準:經病理切片檢查符合早中期舌鱗狀細胞癌診斷標準[6];臨床資料均完整。排除標準:合并心肝腎等臟器功能異常;并發其他類型的惡性腫瘤疾病;伴有凝血功能障礙、認知功能異常、精神異常及精神類疾病;處于妊娠期或哺乳期。隨機將患者分為對照組與研究組,各78 例。患者均簽署知情同意書。研究經本院醫學倫理委員會批準。
1.2 方法
對照組采取舌骨上頸淋巴清掃術治療:選取與下頜骨下緣距離1.5~2.0 cm 處做一頜下弧形切口,從頰部正中下方直至下頜角下及胸鎖乳突肌前緣,確保切口長度在6~8 cm;隨后以此切開皮膚、皮下組織及頸闊肌,將頸闊肌向上鈍性分離,直至頜骨下緣,對游離的面前靜脈、頜外動脈進行牢固結扎及剪斷,注意在松解后向上移動面神經下頜緣支,以免其受損,然后沿著下頜骨下緣下2 cm 平面,依次切口頸深筋膜淺層、解剖頜下區及頰下區周邊組織,完全顯露健側二腹肌前腹、術側二腹肌后腹、舌骨體部、手術術野底部舌骨舌肌及下頜舌骨肌,確保整個舌骨上區邊界保持游離狀態;隨后按照從后向前及從上向下的方式,對下頜骨內側進行解剖,并往前翻轉,牽拉出頜下淋巴結組織及頜下腺,使頜外動脈近心端充分顯露,在雙重結扎后予以完全切斷,同時將莖突下頜韌帶切斷,且從頜下腺后端將腮腺尾葉分離,在橫行切斷平下頜角高度后將其縫扎在二腹肌后腹部位,如果在此期間遇頸外靜脈則予以結扎切斷;然后,需要完全將舌神經至頜下腺的分泌支切斷,明確頜下腺導管后盡量結扎切斷靠近導口端的相關神經,進而向前解剖至健側二腹肌前腹部位,并將舌骨上區的頜下腺、脂肪和淋巴結組織、蜂窩組織實施切除處理;隨后對傷口進行沖洗及止血,并進行分層縫合,利用置半管的方式引流,傷口予以敷料加壓包扎。研究組采取肩胛舌骨上頸淋巴清掃術治療:選取頸部舌骨上緣平面弧形切口于后上至乳突下和前上至頦部正中;針對雙側肩胛舌骨上淋巴清掃而言,切口需要從一側乳突下部向下前至舌骨上緣再延伸至對側乳突下部用翻瓣方式將皮膚、皮下組織及頸闊肌切開,并沿著肌深面切口上下解剖分離,上至下頜骨下緣,下至肩胛舌骨肌與胸鎖乳突肌交匯平面整個區域;清掃淋巴組織顯露胸鎖乳突肌深面至后緣,并將其向外側牽引拉開,同時切除頸內靜脈和頸動脈分叉間的淋巴、蜂窩組織,進一步向下頜下、頦下清掃,徹底將下頜下三角、頦下三角內容物清除和連接頸動脈三角區的淋巴組織,切除腮腺尾部組織;其余步驟與舌骨上頸淋巴清掃術基本相同。
1.3 觀察指標及判定標準
對患者進行為期6 個月隨訪。(1)根據世界衛生組織標準或實體瘤臨床療效評價標準(response evaluation criteria in solid tumor,RECIST)評估兩組治療后淋巴清掃效果[7]。顯效指治療后患者病灶處功能基本恢復至正常水平,疼痛感完全消失;有效指治療后病灶處功能恢復程度>65%,疼痛感減輕程度>75%;無效指治療后病灶處功能及疼痛感未明顯改善。其中功能恢復程度主要綜合評估患者的舌部功能(咀嚼、吞咽、發音),疼痛感采用(視覺模擬評分法,0~10 分)。總有效=顯效+有效。(2)采用華盛頓醫科大學生存質量量表(UW-QOL)評價并比較兩組治療前與治療后6 個月生存質量,內容共12 個條目,每個條目按3~5 個等級,評分范圍0~100 分,評分越高提示生活質量越佳[8]。比較兩組治療后6 個月內轉陰率及轉陰者復發率;隨機選取5 個高倍視野,統計1 000 個腫瘤細胞中存在的陽性細胞數量,并計算比例,若陽性細胞比例低于10%則為陰性,若陽性細胞比例不低于10%則為陽性。(3)采用滿意度調查問卷評估比較兩組治療后總滿意度,內容主要為服務態度、臨床療效及健康宣教等,評分90~100 分為非常滿意,評分>70 分且≤89 分為基本滿意,評分≤70 分為不滿意。非常滿意+基本滿意=總滿意。
1.4 統計學處理
2 結果
2.1 兩組一般資料比較
對照組男43 例,女35 例;年齡32~85 歲,平均(58.58±1.45) 歲; 病程1~5 個月, 平均(3.02±0.44)個月;疾病類型:T1N0M040 例,T2N0M038 例。研究組男48 例,女30 例;年齡31~85 歲,平均(58.00±1.58)歲;病程1~6 個月,平均(3.50±0.72)個月;疾病類型:T1N0M038 例,T2N0M040 例。兩組各項一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組淋巴清掃情況比較
研究組淋巴清掃總有效率顯著高于對照組(χ2=5.778,P=0.016),見表1。
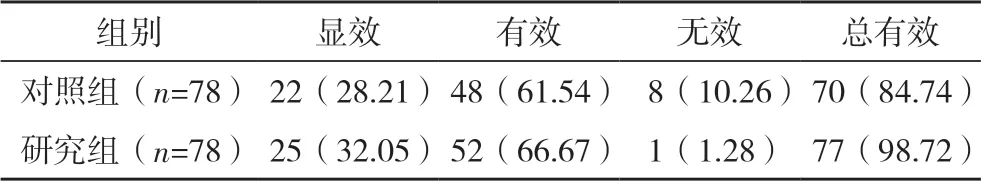
表1 兩組淋巴清掃情況比較[例(%)]
2.3 兩組轉陰率及轉陰者復發率比較
研究組轉陰率顯著高于對照組(P<0.05);研究組轉陰者復發率低于對照組,差異有統計學意義(P<0.05)。見表2。
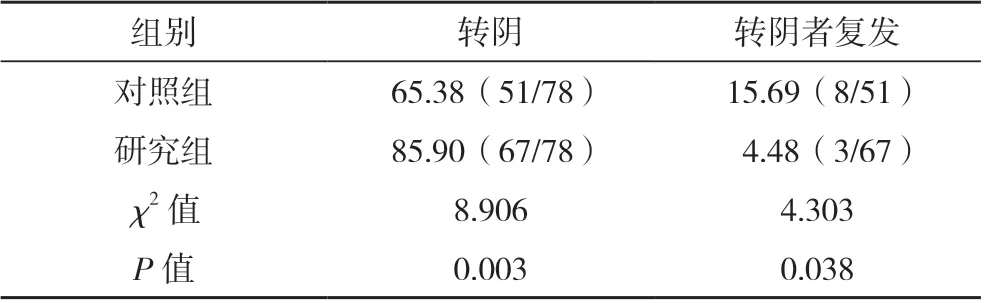
表2 兩組轉陰率及轉陰者復發率比較(%)
2.4 兩組UW-QOL 評分比較
治療前,兩組UW-QOL 評分比較,差異無統計學意義(P>0.06);治療后,兩組UW-QOL 評分均較治療前顯著升高,且研究組UW-QOL 評分較對照組顯著高(P<0.05)。見表3。
表3 兩組UW-QOL評分比較[分,(±s)]
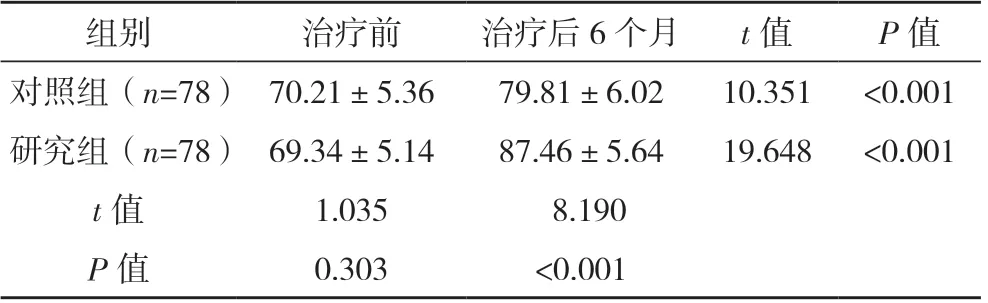
表3 兩組UW-QOL評分比較[分,(±s)]
組別治療前治療后6 個月t 值P 值對照組(n=78) 70.21±5.3679.81±6.0210.351<0.001研究組(n=78) 69.34±5.1487.46±5.6419.648<0.001 t 值1.035 8.190 P 值0.303<0.001
2.5 兩組治療滿意度比較
研究組治療總滿意度較對照組顯著高(χ2=4.792,P=0.029),見表4。
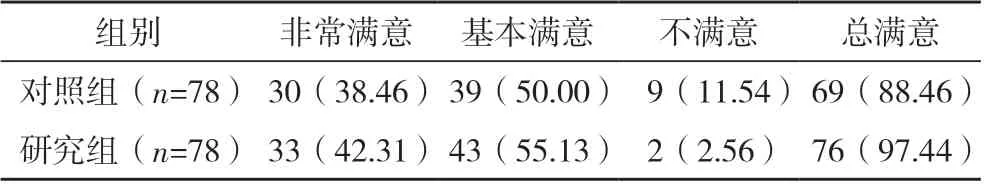
表4 兩組治療滿意度比較[例(%)]
3 討論
由于舌鱗狀細胞癌患者其淋巴管及血液循環較為豐富,隨著舌頻繁機械運動,導致舌鱗狀細胞癌易發生轉移[9]。與其他部位腫瘤相比較,舌鱗狀細胞癌具有多發及多種途徑轉移等特點,其中舌尖腫瘤可以轉移到下頜下、頦下淋巴結,同時也可以直接向下頜下及頸外側上深淋巴結等部位轉移,口底舌淋巴結則普遍存在于舌中隔、頦舌肌之間和頦舌肌兩側或舌骨舌肌表面等部位[10-11]。原發腫瘤大小及頸部淋巴結轉移往往提示舌癌患者預后生活質量不佳,所以臨床治療舌癌,除徹底切除局部病灶之外,采取手術行頸淋巴結清掃也是重要手段[12-13]。手術淋巴結清掃作為目前臨床治療舌癌的主要方式,包括肩胛舌骨上頸淋巴清掃術及舌骨上頸淋巴清掃術等[14-16]。本研究結果顯示,研究組淋巴清掃總有效率顯著高于對照組(P<0.05)。研究組轉陰率顯著高于對照組(P<0.05);研究組轉陰者復發率低于對照組,差異有統計學意義(P<0.05)。治療后,研究組生存質量及總滿意度均顯著優于對照組(P<0.05)。該結果提示對于早中期出現淋巴結轉移的舌鱗狀細胞癌患者而言,肩胛舌骨上頸淋巴清掃術可能更有助于降低術后復發率,提高患者生活質量及治療滿意度。分析其原因主要是舌骨上頸淋巴清掃術手術難以完全清掃相關病灶,并無法有效阻斷頸部轉移病變的進程,特別是部分微小轉移尤為顯著,進一步造成無法徹底清除相關隱匿性轉移組織,導致術后復發率增加;而利用肩胛舌骨上頸淋巴清掃術清除范圍可包括舌鱗狀細胞癌頸部淋巴結轉移所涉及的全部路徑,具有比較顯著的控制舌癌病情持續發展的效果[17-18]。
然而在應用相關方式的過程中需要注意以下方面:(1)手術實施過程中需要有效預防面神經下頜緣支的損害;(2)在切除舌神經至下頜下腺的分泌支的過程中應該注意維護舌神經不受損害,進而降低相關并發癥的發生;(3)在清掃頸動脈三角的過程中需要預防損傷舌下神經、頸內靜脈和頸動脈、迷走神經的損傷,進一步降低刺激頸動脈竇的程度,需要利用濃度為2%利多卡因內封閉頸動脈鞘;(4)在切除腮腺尾部的過程中需要預防面神經下頜緣支損傷情況的發生,以妥善的方式縫扎腮腺創面,進而大幅度降低手術后患者涎瘺發生率;(5)手術完畢后則需關注傷口有無出血,保障氣道通暢,術后48 h 左右根據引流量決定是否拔除引流管,并給予一系列對癥治療[19-21]。
綜上所述,與舌骨上頸淋巴清掃術相比,肩胛舌骨上頸淋巴清掃術療效更好,且更有助于減少舌鱗狀細胞癌復發率、改善生活質量及提升治療滿意度。

