補中益氣顆粒治療肺脾氣虛型肺癌癌因性疲乏30例*
梅莎莎,宋恩峰,2
(1.湖北中醫藥大學中醫臨床學院,武漢 430065;2.武漢大學人民醫院中醫科,武漢 430060)
癌因性疲乏(cancer-related fatigue,CRF)是腫瘤患者常見的癥狀之一,其發生與腫瘤或腫瘤治療相關[1]。據統計CRF發病率25%~99%,與腫瘤的治療方法、人種及評價方式有關。患者常表現為與體力勞動不相符的疲乏感,且不能被休息所緩解,疲乏程度影響患者治療的連續性,嚴重時可能暫停當前治療,同時對生活、工作、情緒及社會關系都有不同程度的影響,疲乏癥狀可持續存在于腫瘤的整個治療過程,部分患者在治療結束后仍可長期存在,對患者的生活質量造成影響[2]。目前,CRF尚無有效治療方法,以非藥物對癥治療為主,如體育運動、心理治療、營養及睡眠指導等。癌因性疲乏屬于中醫“虛勞”范疇,與氣血生化乏源,臟腑及肢體百骸失養有關,因此表現為神疲乏力、氣短懶言[3]。補中益氣顆粒具有補中益氣、升陽舉陷的功效,可改善疲乏、氣短、納差、便溏等癥狀。2022年2—6月,筆者使用補中益氣顆粒治療肺脾氣虛型肺癌癌因性疲乏,取得較好療效,報道如下。
1 資料與方法
1.1一般資料 選擇在武漢大學人民醫院中醫科門診就診的符合肺脾氣虛型肺癌癌因性疲乏患者60例,采用完全隨機化方式分組,分為治療組和對照組各30例。完成臨床研究患者共58例,治療組30例,對照組28例(對照組1例失訪,1例退出研究)。兩組患者基本資料比較差異無統計學意義(P>0.05),具有可比性(表1)。

表1 兩組患者一般資料比較
1.2診斷標準
1.2.1肺癌診斷標準 參照中國原發性肺癌診療規范(2015年版),病理分型為非小細胞肺癌,腫瘤分期為Ⅱ、Ⅲ、Ⅳ期[4]。
1.2.2癌因性疲乏診斷標準 參照第十次國際疾病分類修訂會議提出的癌因性疲乏診斷標準[5]。
1.2.3肺脾氣虛證診斷標準 參照《中醫內科學》肺脾氣虛證診斷標準[6]。中醫證候辨證由2名主治醫師及以上職稱人員進行判定。
1.3納入與排除標準 納入標準:①同時符合以下3種診斷,即原發性肺癌(Ⅱ-Ⅳ期的非小細胞肺癌)、癌因性疲乏、肺脾氣虛證;②年齡18~80歲;③預估存活時間>6個月;③Karnofsky功能狀態評分(Karnofsky performance status,KPS) ≥60分;④愿意接受本方案治療,依從性較好并簽署知情同意書者;⑤已完成全部抗腫瘤治療者,或正在進行抗腫瘤治療,目前處于抗腫瘤治療間歇期,且間歇期時間>30 d,足以完成本研究。
排除標準:①有精神疾病不能完成評分量表者;②對臨床研究藥物過敏者;③妊娠期或哺乳期婦女;④合并有心腦血管、肝、腎、造血系統等疾病患者;⑤正在服用含有補中益氣顆粒成分(黃芪、炙甘草、人參、白術、當歸、陳皮、升麻、柴胡)的中藥及中成藥者;⑥正在進行其他療法治療癌因性疲乏。
1.4脫落與剔除標準 脫落標準:①臨床試驗過程中,患者因某種原因自愿退出試驗;②失訪。剔除標準:①納入研究后發現患者不符合納入標準;②納入試驗后未按照試驗方案進行治療者,或服用其他藥物影響療效判定者,或療效觀察資料不全影響療效判定者。
1.5治療方法 治療組和對照組患者均按照美國國立綜合癌癥網格(National Comprehensive Cancer Network,NCCN)指南進行非藥物治療,指導患者根據病情進行體育活動、心理及營養咨詢、睡眠指導等。治療組口服補中益氣顆粒(北京漢典制藥有限公司,批準文號:國藥準字Z20040120),每次1袋,tid,沖服。兩組患者連續治療30 d,治療結束后給予療效評價。
1.6療效判定標準 疲乏癥狀量表評分(fatigue symptom inventory,FSI):用于評價患者過去7 d內的疲乏程度,共13條項目,除外第12條外,其他條目均包含0~10不同等級,且按嚴重程度數字隨之增加,第12條為0~7等級,分別按照所選擇數字進行計分,統計其總積分,分數越高疲乏感越重[7-8]。
KPS評分:用于評價患者功能狀態及生活質量,KPS評分越高,表明健康狀況越好,生存期越長[9]。慢性病治療相關疲勞功能評估(functional assessment of chronic illness therapy-fatigue,FACIT-F):用于評價患者疲乏程度及其對日常生活和功能的影響。該表從身體狀況、社會家庭狀況、情緒狀況、功能狀況、附加關注共5個方面進行評價,分數越低疲乏狀態越重[10]。
中醫證候評分及療效評價:參照《中藥新藥臨床研究指導原則》肺脾氣虛證進行評分,根據證候分為重、中、輕、無4級,分別記為3、2、1、0分。證候評分升高率=(治療前證候評分-治療后證候評分)/治療前證候評分×100%,>70%提示顯效,30%~70%提示有效,<30%提示無效[11]。
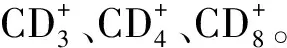
2 結果
2.1FSI疲乏癥狀量表評分比較 治療前,對照組和治療組患者FSI疲乏量表評分分別為(79.54±7.71)和(81.23±7.68)分(P>0.05);治療后,對照組和治療組患者FSI疲乏量表評分為(71.75±6.21)和(63.73±6.07)分,均較本組治療前降低(t=4.161,9.795,P<0.05),且治療組評分低于對照組(t=4.971,P<0.05)。
2.2KPS評分比較 治療前,對照組和治療組患者KPS評分分別為70(60,70)和70(60,80)分(P>0.05);治療后,對照組和治療組患者KPS評分為80(70,80)和80(80,90)分,均較本組治療前升高(Z=-3.325,-3.993,P<0.05),且治療組評分優于對照組(Z=-2.577,P<0.05)。
2.3FACIT-F評分比較 治療前兩組患者FACIT-F評分各維度差異無統計學意義(P>0.05)。治療后兩組患者FACIT-F各維度及總分較治療前明顯升高(P<0.05)。治療后除社會家庭狀況評分治療組和對照組無明顯差異(P>0.05),其他各量表維度治療組均高于對照組(P<0.05)(表2)。
表2 兩組患者治療前后FACIT-F評分比較
2.4中醫證候評分及療效評價 治療前,對照組和治療組患者中醫證候評分分別為(19.14±4.089)和(18.23±4.166)分(P>0.05);治療后,對照組和治療組患者中醫證候評分分別為(10.25±2.633)和(8.33±3.010)分,均較本組治療前降低(t=10.496,15.333,P<0.05),且治療組評分低于對照組(t=2.573,P<0.05)。
兩組治療30 d后,治療組有效率明顯優于對照組(P<0.05),見表3。
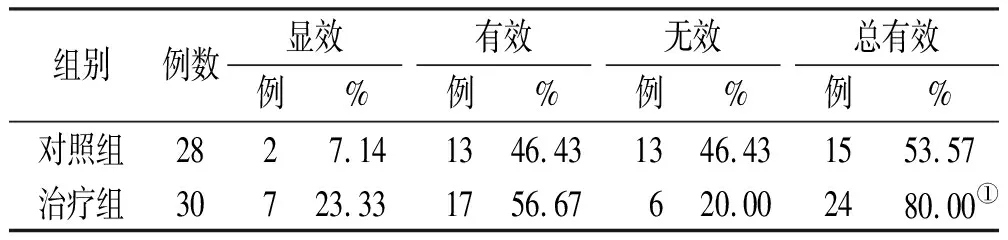
表3 兩組患者中醫證候療效比較
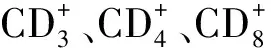
表4 兩組患者治療前后免疫功能指標比較
2.6不良反應 治療過程中,治療組有1例患者出現腹脹,未治療癥狀緩解。對照組未出現不良反應。兩組患者生命體征平穩,治療組患者肝腎功能未見明顯異常。
3 討論
CRF常見于腫瘤患者,可伴隨患者數月至數年,疲乏癥狀不能被休息和睡眠所緩解。約65%的腫瘤患者在腫瘤治療期間及治療后有CRF相關癥狀,其中1/3的患者疲乏癥狀可在抗腫瘤治療后持續數年[12]。肺癌目前治療方法較多,如手術、化療、放療、靶向、免疫等治療。80%~90%患者在進行化療和(或)放療后會出現CRF癥狀,接受靶向和免疫治療的患者也會出現疲乏癥狀[13]。CRF的診斷主要通過各種自測量表,通過量表判斷患者疲乏程度及對情緒、生活質量、軀體功能、社會功能等方面的影響,目前尚無有效的血液檢測指標用于診斷。CRF發病機制不清楚,有研究認為與體內炎癥因子、免疫系統、腎上腺皮質軸、能量代謝及神經系統有關[14]。治療主要分為藥物治療和非藥物治療,藥物治療以興奮劑、抗抑郁藥、促紅細胞生成素為主,非藥物治療有體育運動、心理咨詢、膳食及營養指導,薈萃分析顯示非藥物治療效果優于藥物治療[15]。
CRF歸屬于中醫“虛勞”范疇,該病名見于《金匱要略·血痹虛勞》,由漢代張仲景首次提出,并對“虛勞”分別進行五臟論治,其中“脾虛者調飲食,適寒溫”尤其重要[16]。CRF患者病程長,病情反復,可引起多個臟腑功能失調,出現氣血陰陽虧虛,久虛成勞。CRF最易傷及脾胃,而脾土生金,母病及子,脾久病則損及肺,致肺氣虛損,最終出現肺脾氣虛證,可見食少納呆、體虛乏力、便溏久泄、氣短懶言、咳嗽咳痰等癥狀。張元素認為“內傷脾胃,百病由生”,脾胃之氣受損,則中氣不足,可滋生百病,而補中益氣法可用于脾胃之氣不足,其代表方為補中益氣湯。
補中益氣顆粒藥物成分同補中益氣湯,是補益脾胃之氣的代表方,是李東垣繼承前人“養胃氣為本”學術思想后,撰寫的《脾胃論》代表方之一[17]。補中益氣湯由黃芪、炙甘草、人參、白術、當歸、陳皮、升麻、柴胡組成,重用黃芪為君藥,補中益氣,升陽固表,配伍人參、炙甘草、白術補氣健脾,增強補益中氣之功,當歸養血,陳皮燥濕和胃理氣,升麻、柴胡協助君藥升陽舉陷,全方補中益氣,升陽舉陷。臨床上該方應用廣泛,古人用于治療脫肛、崩漏、瘡瘍等疾病,現代醫家用于治療腫瘤、女性盆底功能障礙、慢性阻塞性肺疾病、慢性胃炎、過敏性鼻炎等[18]。近年來補中益氣湯治療腫瘤及其相關并發癥應用較多,如補中益氣湯聯合化療治療非小細胞肺癌,能改善患者免疫功能、肺功能及減輕化療副作用[19]。補中益氣湯加減能提高胃癌患者免疫力,減輕化療不良反應[20],聯合三階梯止痛療法能緩解癌性疼痛,提高生活質量[21]。加味補中益氣湯治療非小細胞肺癌術后脾氣虛弱型癌因性疲乏,改善患者疲乏狀態、提高生活質量,無明顯副作用[22]。補中益氣湯抗腫瘤治療優勢在于減輕放化療等腫瘤治療的毒副作用,提高免疫力,改善患者生活質量。本研究應用補中益氣湯原方,以“培土生金,健脾益肺”為治療思想,改善肺脾氣虛型肺癌CRF臨床癥狀。
本研究表明,補中益氣顆粒可改善患者疲乏狀態、功能狀態、生活質量、免疫功能及中醫證候。FSI疲乏癥狀量表評分反映1周前患者的疲乏狀態,疲乏對生活質量的影響,以及疲乏持續的時間。補中益氣顆粒可降低FSI評分,改善疲乏狀態。FACIT-F評分量表從身體、社會家庭、情緒、功能狀態及附加關注5個方面對患者進行評估,其中附加關注共13條針對疲乏狀態進行評估,該量表多維度評價,能較全面地評估患者生活狀態及疲乏程度,分數越高表明患者狀態好及疲乏程度低。兩組患者治療后各維度及總分均高于治療前,表明補中益氣顆粒可改善患者身體、情緒、功能狀況及疲乏程度。補中益氣湯組成以“益氣健脾”的四君子湯減茯苓而重用黃芪為基礎,治以健脾益氣,且黃芪用量大,補氣作用強,因此能明顯改善患者的疲乏癥狀。此外,升麻和柴胡具有發散上升之力,引清陽之氣上升,復胃中精氣,以輔助黃芪健脾益氣之功[23]。KPS評分用于評估患者功能狀態及生活質量,分數越高則生活質量及功能狀態越好,補中益氣顆粒能明顯提升KPS評分,改善生活質量及功能狀態。補中益氣顆粒還可改善中醫證候評分及療效評價,治療有效率明顯高于對照組。
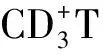
綜上所述,補中益氣顆粒能夠改善患者疲乏狀態、生活質量、免疫功能及中醫證候,且無明顯不良反應,可在臨床推廣應用。但因該研究納入患者數量及觀察周期有限,試驗過程中未做到雙盲,因此后期還需進行更高質量的臨床研究驗證補中益氣顆粒的療效。

