加速性交界性逸搏心律伴同源性心室分離1 例
曾蓮 楊紅麗 謝康
患者男,60 歲,因“咳嗽、咳痰、氣促7 d”于2023年6 月6 日入院。 既往有高血壓病史20 余年,一直服用“厄貝沙坦氫氯噻嗪片”治療,自訴血壓控制尚可,有“腦出血”病史10 余年。 入院查體:生命體征平穩,神清,精神欠佳,言語不能,兩肺呼吸音粗,可聞及少量濕啰音,心界無擴大,心音低鈍,心律齊,無雜音,雙下肢輕度凹陷性水腫,四肢肌張力增高,肌力檢查不配合。 心臟彩超示:升主動脈增寬,左心室壁增厚,左心室收縮功能正常,射血分數58%。 心肌酶譜及電解質檢查未見異常,肺泡灌洗液呼吸道病原體靶向檢測198 項提示甲型流感病毒H1N1。 入院診斷:①社區獲得性肺炎;②甲型H1N1 流感;③高血壓病2 級(極高危),心功能Ⅱ級;④腎功能不全。 患者入院時心電圖未見異常。 入院后2023 年6 月14 日14:30 出現上消化道大出血,失血性休克,心跳呼吸驟停。 對患者予以心肺復蘇并進行心電監護(圖1)。
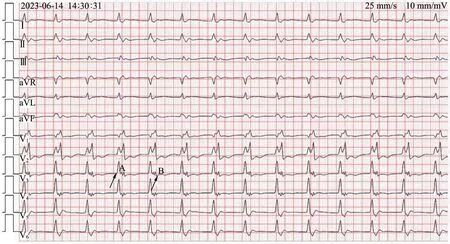
圖1 搶救時心電圖
心電圖(圖1)示:QRS 波群極度增寬( >180 ms),達240 ms;QRS 波群前后均未見相關P 波,形態呈碎裂狀,律齊,頻率約78 次/min;QRS 波群前段(標注為A 波段)在V1導聯上呈Qr 型,Ⅰ、V5、V6導聯呈R 型,表現為類左束支阻滯圖形,其后段(標注為B波段)在V1導聯上呈R 型,V3、V4導聯上呈“w”型,V5、V6導聯呈qr 或qs 型,表現為類右束支阻滯圖形;在V3—V5導聯上,A、B 波段之間可見短暫的等電位線。 心電圖診斷:加速性交界性逸搏心律,同源性心室分離。
當日15:11(此前已搶救約40 min)心電圖(圖2)示:QRS 波群增寬(約160 ms),較圖1 變窄,心率亦降至65 次/min;A 波與圖1 中的A 波一致,B 波終末部波形較圖1 中的B 波缺失;胸前導聯ST段呈弓背樣抬高。 心電圖診斷:加速性交界性逸搏心律,同源性心室分離(部分心肌散失心電除極),應激性心肌損傷。 患者于當天搶救無效死亡,死亡原因:急性上消化道大出血導致心跳呼吸驟停。
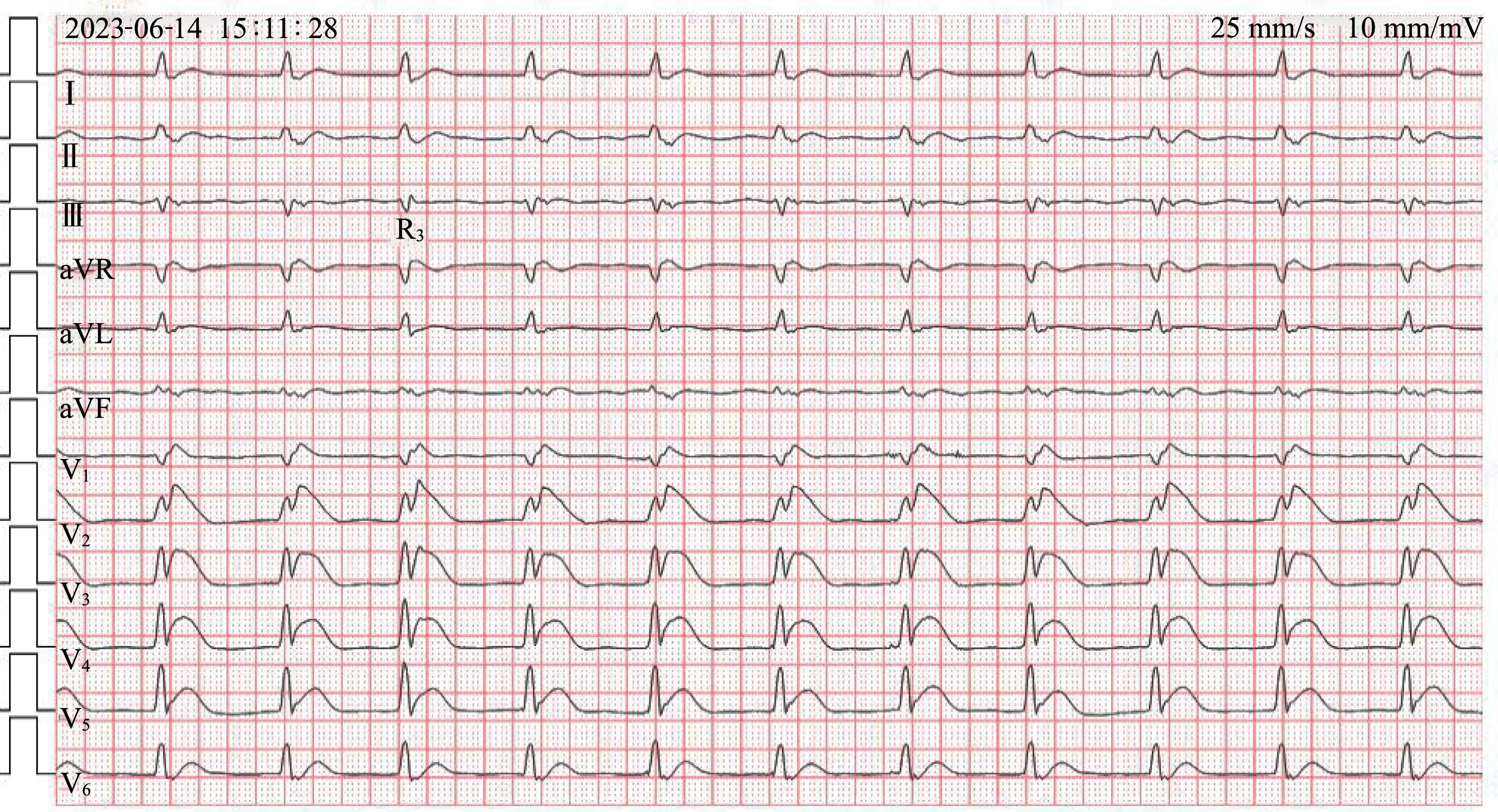
圖2 搶救約40 min 后心電圖
討論心室分離是完全性心室內阻滯的特殊類型,是指心室肌由兩個獨立的、互不干擾的起搏點所激動。 同源性心室分離是一種少見的心律失常,是指室上性激動沿左、右束支下傳,分別除極左、右心室肌而產生兩個互不相關的QRS 波群。 它的心電圖表現如下:QRS 波群極度增寬( >180 ms)且由兩種不同波形“組合”而成,兩種波形之間有短暫的等電位線。 同源性心室分離的發生機制可能為心室肌纖維發生嚴重的缺血或纖維化等病變,心內膜下浦肯野纖維之間的連接受損、斷裂,致使心肌局部發生傳導中斷,使心室分離成兩個或多個互不相關的部分,在心肌的不同層次發生碎裂,表現出心電離散[1]。 同源性心室分離是一側心室肌傳導的顯著延遲,可以是右心室顯著延遲于左心室,也可以是左心室顯著延遲于右心室[2]。 依據心電圖表現的不同,心室分離常分為五種類型[3]:①室上性心律合并室性心律;②心室內有兩個或多個互不干擾的自主心律;③室性心律伴心室撲(顫)動;④室上性心律伴心室撲(顫)動;⑤室上性激動沿左、右束支下傳,分別使左、右心室除極而產生兩個互不相關的QRS 波群,形成特殊的心室分離。 心室分離形成的必要條件是起搏點及其周圍組織存在“雙向阻滯”,即心室內兩個或多個起搏點存在完全性傳入及傳出阻滯,符合按各自節律起搏且互不干擾的特性。
本例患者心肺復蘇后,心室率達78 次/min,考慮為加速性交界性逸搏心律,因逆傳心房受阻,故無逆行P 波出現,其分別經左、右束支下傳;因心肌損傷嚴重等因素,打破了左束支優先傳導的規律。這就導致右束支先行到達右心室,右心室先除極,故QRS 波群前段(A 波)表現為類左束支阻滯圖形;后段(B 波)由左束支下傳除極左心室,故表現為類右束支阻滯圖形,而A 波與B 波之間有短暫的等電位線,因此,本病例符合同源性心室分離的診斷條件,可明確診斷。 等電位線的形成可能與嚴重的心肌損傷致周圍組織細胞膜電位降低,進而造成心肌傳導性喪失有關[4]。 隨著病程的加重,局部心肌發生變性、壞死,而壞死的心肌纖維不能被除極,導致損傷區心肌無電活動產生,從而形成短暫的等電位線[5]。 本例患者一方面因急性上消化道大出血,有效循環血量減少,導致心肌組織灌注不足,產生心肌抑制因子,嚴重損傷心肌甚至引發心肌壞死;另一方面,急性大量失血后循環血量驟減,心排血量顯著降低,血壓降低,進一步加重心肌損傷。 如圖2所示,患者搶救后期,QRS 波群后段(B 波)部分不完整,其終末部分波形缺失,考慮與左心室部分心肌散失心肌電活動有關。 因此,當極度增寬的QRS波群由寬變窄后,應警惕是由于其中一種形態的QRS 波群電活動完全或部分丟失所致,提示病情加重,甚至發生了不可逆的心肌損傷而非病情好轉。圖2 中第3 個QRS 波群與其他QRS 波群圖形不同,且其頻率稍快,推測可能是心肌損傷區阻滯圈內心肌間存在心肌除極不均一性或電傳導障礙,從而導致QRS 波群形態產生變化,但因其稍提前出現,所以也不能完全排除室性早搏。
同源性心室分離的發生一般有病理基礎[6],多見于危重心臟病患者。 王福軍等[7]認為,心室分離是一種不可逆的病理現象,若同時伴隨其他心律紊亂,則心電圖表現復雜,診斷難度增加[8]。 但本例患者入院時心電圖正常,無“心臟病”病史,與以往報道的病例多有“心臟病”基礎不同。 本例患者雖無基礎性心臟病,但因失血性休克而繼發心臟病理性改變,從而導致同源性心室分離。 這提示我們,在失血性休克、感染性或過敏性休克、神經源性休克等高危患者中,應積極采取治療原發病、補充血容量等措施,警惕同源性心室分離的發生。 此外,同源性心室分離還需與束支阻滯伴碎裂QRS 波、心室自主心律、Epislon 波、心室憩息的“憩息波”、高鉀血癥時的室內阻滯或竇室傳導等進行鑒別。 同源性心室分離的出現,往往預示病情危重、預后不佳,應提早預防,積極干預。

