簡化弗爾涅壞疽嚴重性指數量表判斷肛周壞死性筋膜炎預后的臨床價值
張嘉員 肖長芳 姚一博
肛周壞死性筋膜炎是一種罕見的、進展迅速的、危及生命的感染性疾病,當合并膿毒血癥時,死亡率可高達70%~88%[1-3]。評估量表常常作為肛周壞死性筋膜炎病人快速死亡風險分層的工具。Lin等[4]開發了簡化弗爾涅壞疽嚴重性指數(Simplified Fournier’s Gangrene Severity Index,SFGSI),所需數據少,但卻不失其敏感性和特異性[ 4-6]。本文探討SFGSI的辨別力、校準度及預后判斷的臨床價值。
對象和方法
一、對象
2010年1月1日~2022年1月1日我院確診并進行手術治療的肛周壞死性筋膜炎病人71例。排除19例血清鉀等資料缺失病例,最終納入52例。根據確診肛周壞死性筋膜炎40天內的治療轉歸結果,將病人分為生存組(A組)43例和死亡組(B組)9例。納入標準:(1)年齡18歲以上;(2)出院診斷中包含肛周壞死性筋膜炎;(3)病情描述符合肛周壞死性筋膜炎的診斷標準。排除標準:孕婦、妊娠期、哺乳期病人;拒絕手術要求保守治療;數據丟失或不全。52例病人中,男性40例,女性12例。總體平均年齡60.31歲,A組平均年齡為(58.21±2.52)歲,B組為(70.33±2.285)歲,差異有統計學意義P<0.05。入院前平均病程為10.98天,A組為(11.16±2.018)天,B組為(10.11±2.579)天,差異無統計學意義(P>0.05)。伴2型糖尿病28例,A、B兩組2型糖尿病構成比比較,差異無統計學意義(P>0.05)。兩組病人基線資料比較見表1。
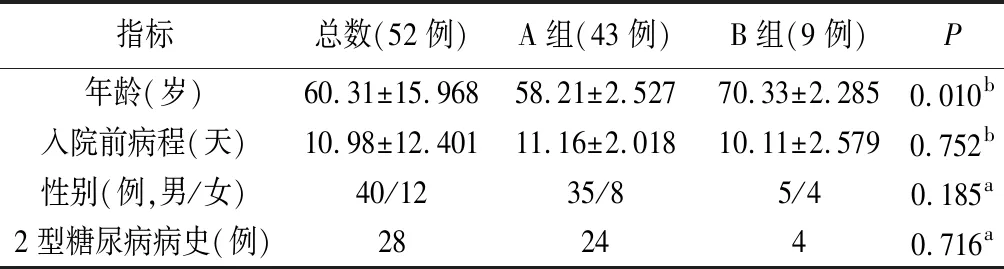
表1 兩組病人一般資料比較
二、方法
1.所有病人均接受了手術干預,并使用足量廣譜抗生素、平衡電解質和營養支持等對癥治療。
2.收集病人的年齡、性別、入院前病程、實驗室檢查指標和基礎疾病史,確診肛周壞死性筋膜炎后40天內轉歸結果(是否死亡),使用SFGSI量表進行評分。
3.評分系統:SFGSI包含血清肌酐、血清鉀、血細胞壓積3個參數,每個參數計0~4分,最高共計12分(表2)。
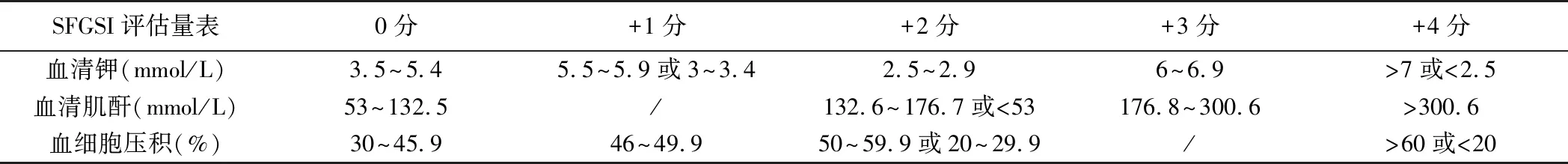
表2 SFGSI評估量表評分標準
三、統計學方法
結果
1.SFGSI量表評估肛周壞死性筋膜炎預后的單因素分析:對SFGSI量表中3項參數進行單因素方差分析,僅血清鉀兩組間比較差異有統計學意義(P<0.05),生存組血清鉀平均值為(3.981±0.599)mmol/L,死亡組血清鉀平均值為(3.400±0.789)mmol/L。血清肌酐和血細胞壓積比較,差異無統計學意義。生存組SFGSI評分中位數為0,死亡組SFGSI評分中位數為4,兩組間比較差異有統計學意義(P<0.05)。見表3。通常根據SFGSI>2來判斷病人預后死亡風險的大小[8,23]。以SFGSI>2作為截斷值,當SFGSI≤2,死亡率為10%,SFGSI>2,死亡率為41.67%,差異有統計學意義(P<0.05)。見表4。
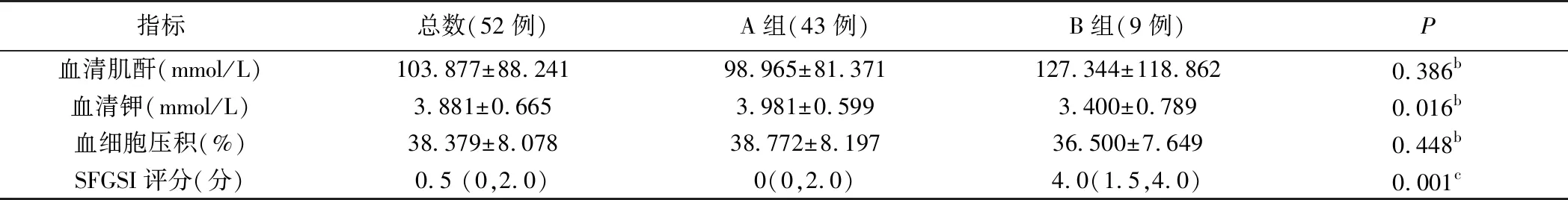
表3 SFGSI量表評估肛周壞死性筋膜炎預后的單因素方差分析

表4 兩組病人的死亡率分析
2.SFGSI量表評估肛周壞死性筋膜炎死亡危險因素分析:二元Logistic回歸分析發現,年齡>60歲、血清鉀異常和SFGSI>2是肛周壞死性筋膜炎死亡的危險因素(表5)。病人60歲以后,每增齡5歲死亡風險是前一年齡組的2.033倍(P<0.05)。病人血清鉀異常的死亡風險是正常組的3.656倍(P<0.05)。SFGSI>2的病人死亡風險是SFGSI≤2的6.429倍(P<0.05)。
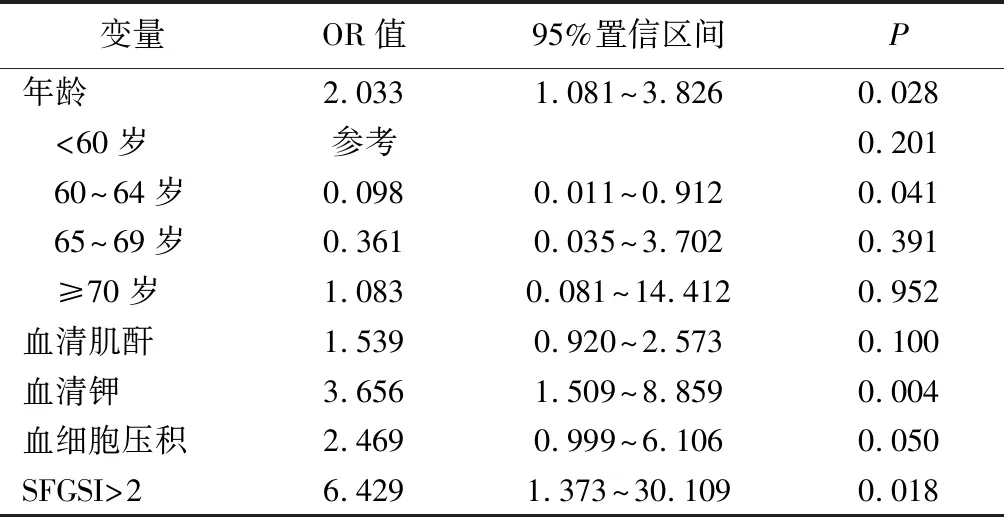
表5 SFGSI評估量表及年齡對死亡風險的影響
3.SFGSI量表評估肛周壞死性筋膜炎預后的ROC曲線分析 :計算SFGSI量表的AUC=0.829(95%CI=0.709~0.949),顯示SFGSI在預測肛周壞死性筋膜炎死亡風險方面的辨別能力較高(圖1)。對SFGSI進行Hosmer-Lemeshow擬合優度檢驗,χ2=4.95,P=0.421,SFGSI的校準情況良好,預測預后的實際概率與模型概率無明顯差異。
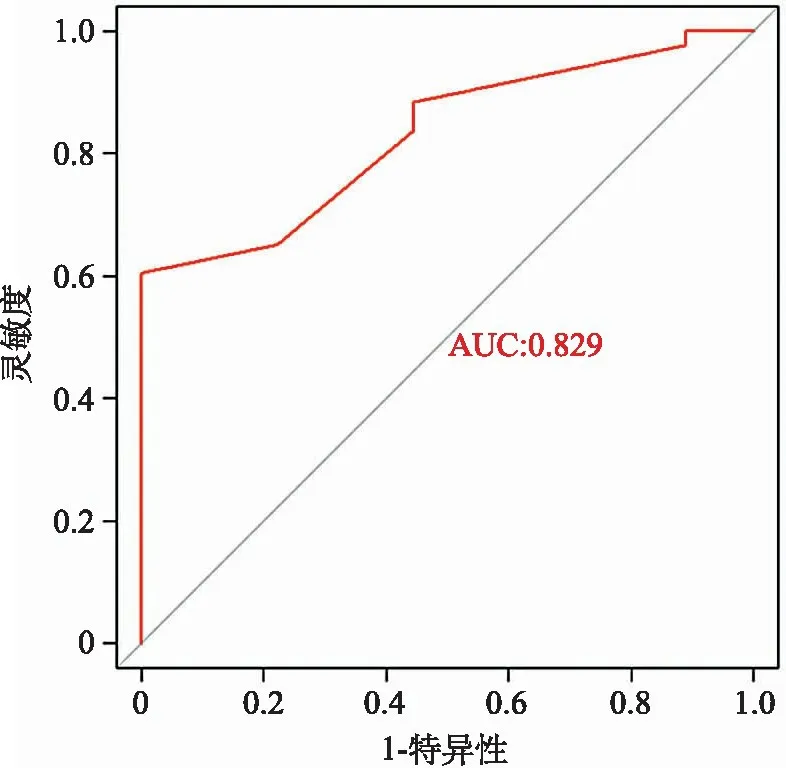
圖1 SFGSI的ROC曲線
討論
肛周壞死性筋膜炎早期臨床表現為肛周局部水腫、紅斑、硬結,可伴有發熱、寒戰等全身中毒癥狀;隨著感染加重,逐漸出現病變區域黑紫、散發惡臭,可捫及捻發音或有握雪感,病變區域組織壞死、疼痛劇烈。起初發病部位為肛周局部組織,隨炎癥進展可沿筋膜平面移動并延伸至陰囊和下腹,有時甚至影響整個大腿到膈肌的區域[7-8]。肛周壞死性筋膜炎的致病菌覆蓋范圍廣,包括厭氧菌和需氧菌,常見的致病菌有鏈球菌、金黃色葡萄球菌和大腸桿菌等[7]。若未得到及時有效的治療,毒素被大量吸收,細胞炎癥因子風暴占主導地位,病情急劇加重,可出現多臟器功能衰竭、膿毒血癥、感染性休克等[9],死亡率為20%~50%,當合并膿毒血癥時,死亡率可高達70%~88%[1-3]。病人存在糖尿病、免疫缺陷、肝硬化和酗酒等易感因素時,預后更差[10]。
評估量表常作為肛周壞死性筋膜炎病人快速死亡風險分層的工具。目前,國際上肛周壞死性筋膜炎預后評估量表主要包括FGSI、UFGSI、ACCI和LRINEC等[5],量表的外部驗證對于上述評估量表的靈敏性及特異性評價不一[2-3,9,11-16],目前臨床上缺少公認的肛周壞死性筋膜炎評估及風險分層量表。
肛周壞死性筋膜炎最常用的預后評估量表是FGSI,根據文獻報道FGSI預測“死亡”的敏感度為65%~100%,特異性為65%~100%[3-4,9,15-16]。Lin等[4]在FGSI基礎上開發了SFGSI量表,只包含血清肌酐、血清鉀、血細胞壓積3項數據,同時SFGSI不失其敏感性和特異性。Tenorio等[5]的外部驗證發現,SFGSI評分>2,敏感性為87%,特異性為77%,不低于FGSI評分。本研究發現,SFGSI在預測死亡風險方面的辨別能力較高,校準度良好,因此,SFGSI可以用于肛周壞死性筋膜炎病人入院時進行快速死亡風險分層。SFGSI的優點是使用參數少,評估流程簡單,標準化高。SFGSI評分使預警關口前移,幫助醫護人員及早調整治療方案并進入重癥監護。
本研究發現,在SFGSI包含的3項參數中,血清鉀與死亡風險更相關。單因素分析表明,僅血清鉀在生存組和死亡組間差異有統計學意義,死亡組的血清鉀顯著降低;血清鉀異常使病人死亡風險增大。鉀離子是維持細胞正常形態和功能、參與能量代謝、維持體液酸堿平衡的重要陽離子之一,血清鉀減少的生理病理機制有3種:病人攝入減少、經腎臟或胃腸道失鉀以及離子向細胞內移位[17]。本研究中死亡組病人年齡偏大,入院時血鉀偏低或許與進食少、鉀攝入不足有關。其次,肛周壞死性筋膜炎除了引起局部癥狀,感染灶中的微生物及其毒素、胞壁產物等侵入血循環,會引起免疫反應失控,導致組織器官灌注不足和細胞代謝障礙,出現膿毒血癥、感染性休克和多器官功能障礙。當細胞代謝障礙時,會引起胞膜上離子泵轉運失靈,從而導致電解質紊亂發生;腎功能不全會導致腎臟調節水、電解質及酸堿平衡的功能異常,引起血鉀代謝紊亂;胃腸功能損傷的病人會出現嘔吐、腹瀉、不能進食等癥狀,進一步加重低鉀血癥的發生[18]。肛周壞死性筋膜炎病人最常見的伴隨疾病為2型糖尿病,糖尿病病人血糖升高會引起滲透性利尿,導致鉀隨尿液排出增加;高血糖致血漿膠體滲透壓升高,促進醛固酮分泌增加,增加尿鉀排出[19]。危重病人入院時血清鉀水平與死亡率有關,低鉀水平可導致預后惡化[20]。
Erol等[21]研究表明,紅細胞壓積、血紅蛋白、肌酐等指標與較差的預后相關,低鎂血癥可能是肛周壞死性筋膜炎病人的死亡危險因素;Ureyen等[9]發現,碳酸氫根升高在死亡組和生存組之間存在差異。本研究發現,血清肌酐和血細胞壓積不是肛周壞死性筋膜炎的危險因素,一方面或許與樣本量較少,研究結果可能存在偏倚有關。更重要的是,與肛周壞死性筋膜炎相關的單個實驗室指標是非特異性的[10],多個實驗室指標所構成的組合可能比單一指標更加真實地反映機體的代謝狀態。
有研究發現,肛周壞死性筋膜炎病人的年齡在50~79歲之間達到高峰,平均年齡較上世紀有所增加[10,14]。本研究中死亡組病人年齡明顯大于生存組,與文獻結果一致[22-24],提示年齡與肛周壞死性筋膜炎病人的預后有關。二元Logistic回歸分析證實,年齡>60歲是肛周壞死性筋膜炎病人死亡危險因素,當病人年齡>60歲時,年齡每增加5歲死亡風險是前一年齡組的2.033倍。這或許是由于老年病人飲食不佳、生活方式不衛生、容易忽視疾病發展等因素,導致肛周壞死性筋膜炎死亡風險升高。
肛周壞死性筋膜炎病人常見的基礎疾病包括糖尿病、慢性腎衰竭和惡性腫瘤等[21]。本研究中,兩組病人糖尿病患病率相似,糖尿病不顯著影響預后。每個死亡組病人至少患有兩種基礎疾病,存在多個基礎疾病可能與較差的預后相關。監測和治療肛周壞死性筋膜炎病人的并發癥至關重要。
本研究有局限性,首先,本研究為單中心的回顧性臨床研究,部分納入病例因為缺失數據而被剔除。其次,本研究納入病例數量較少,所產生的偏移可能對研究結論的準確性有所影響。
綜上所述,目前雖然沒有單一參數可作為預后指標的共識,但在我們的研究中年齡>60歲、血清鉀異常和SFGSI>2是肛周壞死性筋膜炎的死亡危險因素。SFGSI量表可指導肛周壞死性筋膜炎病人的死亡風險分層,同時參數簡單易于獲得,或許是最佳評價工具,然而還需要更多大樣本的前瞻性研究來證明其在不同人群中的應用。

