腹腔鏡袖狀胃切除術治療肥胖及其并發癥20例報告
李建忠,吳建強,王正峰
(1.民樂縣中醫醫院普通外科,甘肅 張掖,734500;2.蘭州大學附屬第一醫院普通外科)
肥胖是發生率較高的代謝紊亂性疾病。近年,隨著人們飲食習慣的改變、生活水平的提高,在我國乃至全世界肥胖人數不斷增加,肥胖相關代謝性疾病的發病率也逐年上升,成為威脅人類健康的嚴重問題[1-3]。肥胖患者多合并血糖及血脂代謝紊亂,尤其容易引起糖代謝紊亂,因此被公認為2型糖尿病的危險因素[4-5]。研究發現,對于重度肥胖,尤其合并相關并發癥的患者,單純依靠藥物、飲食及運動干預往往無法達到理想的效果,而腹腔鏡袖狀胃切除術(laparoscopic sleeve gastrectomy,LSG)、胃旁路手術等術式已被證實對減輕患者體重、控制相關并發癥具有積極作用[6-9]。尤其LSG具有操作相對容易、并發癥發生率低等優勢[10-11]。本研究擬通過整理分析我院為20例肥胖患者行LSG的臨床資料,進一步證明LSG治療肥胖及其并發癥在基層醫院中的應用價值。
1 資料與方法
1.1 臨床資料 回顧分析2020年5月至2021年5月甘肅省民樂縣中醫院收治的行LSG治療的20例肥胖患者的臨床資料,其中男15例,女5例,平均(38.50±11.75)歲。合并2型糖尿病2例、高血壓7例、血脂異常增高15例。
1.2 手術方法
1.2.1 體位與Trocar 氣管插管全麻成功后,患者取大字體位,消毒鋪單,臍上緣采用Veress技術[12]建立氣腹與觀察孔,右側腋前線平臍水平穿刺12 mm Trocar作主操作孔,右側鎖骨中線與肋緣下交界處穿刺5 mm Trocar,于對應左側腹部穿刺兩枚5 mm Trocar(圖1)。
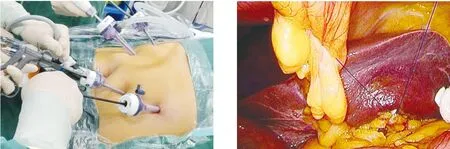
圖1 Trocar位置 圖2 懸吊肝臟
1.2.2 主要操作步驟 首先懸吊肝臟(圖2),超聲刀自幽門下血管弓內離斷胃大網膜至胃底部,期間緊貼胃壁,較粗大網膜弓血管夾閉后離斷,上掀胃大彎,打開胃胰襞,充分游離胃大彎側(圖3)。在纖維胃鏡的引導支撐下,由胃大彎側距幽門3 cm處使用Endo-GIA分次閉合切割大彎側胃體,切割線最上段止于胃食管結合部脂肪墊外側1 cm處(圖4)。3-0可吸收倒刺線全層自胃底向幽門下連續縫合加固切緣(圖5)。查無活動性出血,擦拭干凈手術創面后,再將縫合至幽門下的倒刺線折返向上,連續內翻縫合胃切緣,間斷附帶縫合大網膜,使之重新附著于胃體。取出切除的胃壁部分,解除氣腹,結束手術。
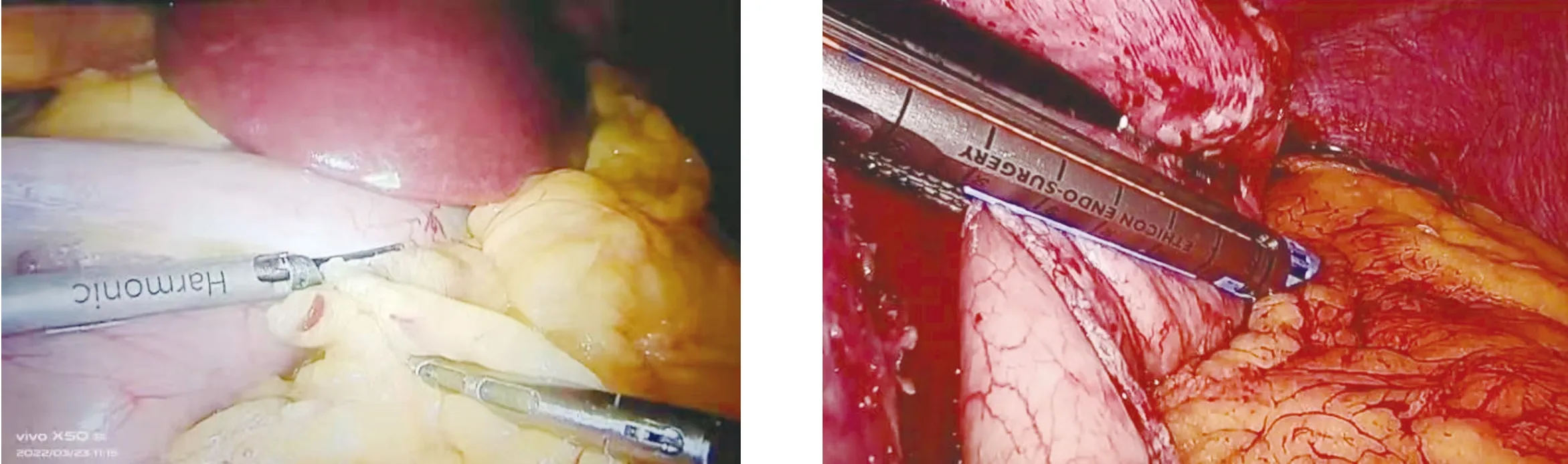
圖3 游離胃大彎側 圖4 閉合切割大彎側胃體
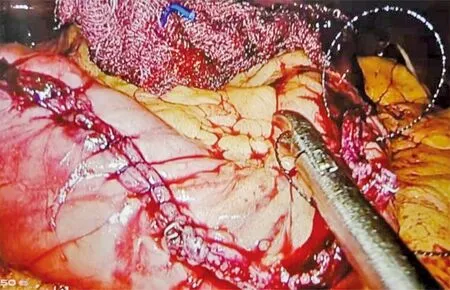
圖5 全層縫合加固切緣
1.3 術后處理及隨訪 術后常規予以抑酸、補液等對癥及支持治療,術后24 h鼓勵患者下床活動,并逐漸恢復流質飲食。術后第一個月每天測量體重一次,一個月后每周一次。并于術后1、3、6個月門診復查。
1.4 觀察指標 術前相關指標:性別、年齡、體重、體重指數、糖化血紅蛋白、甘油三酯及血壓;術中相關指標:出血量、手術時間;術后相關資料:術后相關并發癥(胃殘端瘺、出血、死亡)及術后6個月患者體重、體重指數、糖化血紅蛋白、甘油三酯、血壓情況。
1.5 統計學處理 采用SAS 9.4軟件進行數據分析。定量資料服從正態分布以均數±標準差表示,采用配對t檢驗;若不服從正態分布以中位數和四分位數間距表示,采用符號秩和檢驗。定性資料以例數和百分比描述,組間比較采用Fisher確切概率法。P<0.05為差異有統計學意義。
2 結 果
20例患者均成功完成LSG,術中出血量平均(25.65±7.04)mL,手術時間平均(63.85±13.81)min;術后出現2例消化道出血,其中1例經質子泵抑制劑、止血藥物治療后自行停止,未輸血治療;另1例經介入血管栓塞止血,治療期間輸血2 U,介入治療后再未出血;無術后胃瘺及圍手術期死亡病例。術后6個月隨訪,患者體重較術前平均下降(22.15±8.37)kg,體重指數平均下降(7.55±2.21)kg/m2,血脂水平均降至正常。見表1。15例術前甘油三酯水平異常患者均降至正常。7例高血壓患者中5例收縮壓完全降至正常,另2例血壓較術前不同程度降低,降壓藥用量減少。2例2型糖尿病患者的糖化血紅蛋白分別由術前的12.4%、6.2%降至8.3%、4.7%,其中1例完全停用降糖藥物,另1例停止注射胰島素,只服用小劑量二甲雙胍。
表1 患者手術前后各指標變化情況的比較
3 討 論
越來越多的研究表明,肥胖已成為全球性的問題。雖然減重手術的開展已有近七十年,但最初并未引起臨床重視。近二十年,隨著重度肥胖患者的逐年增多、肥胖相關并發癥發生率的提高,尤其難治性糖尿病發病率的上升,單純的生活習慣調整、口服藥物的治療方法難以達到預期效果。減重相關外科手術發揮著越來越重要的作用,其不僅應用于單純的減重手術,更對合并糖尿病、高血壓及高血脂的患者起到了較好的作用。本組20例肥胖患者術后體重顯著下降,肥胖相關并發癥亦得到顯著改善。因此,通過本研究的臨床觀察可見,針對肥胖及相關并發癥,袖狀胃切除術是有效的手術治療方式。臨床中減重術式較多,LSG、Roux-en-Y胃旁路術是目前兩種主流術式。當然,目前胃袖狀切除聯合手術、單吻合口胃旁路術、胃內球囊及內鏡下減重手術等創新術式也不斷涌現[13-15],但大多尚未得到推廣應用。在眾多手術方式中, LSG是開展較廣泛、應用例數較多的術式[16],并且與Roux-en-Y胃旁路術相比,LSG可取得令人滿意的效果[17-18]。
LSG操作簡便,術后較為常見的并發癥有出血、胃殘端瘺,術中精細、規范操作多可避免,很少出現嚴重并發癥。作者所在基層醫院常規開展腹腔鏡下良惡性胃腫瘤手術,以此為基礎,LSG的手術操作要點相對容易掌握,手術安全性較高,本研究中20例患者除一例出現容易控制的消化道出血外無其他顯著并發癥發生,均順利出院。且此術式容易被外科醫生掌握,學習曲線較短,更適合在基層醫院推廣應用。而且隨著人們生活水平的提高,基層就診的肥胖患者越來越多,通過在基層醫院推廣此類手術可有效減輕患者及醫療體系的負擔。當然,在基層醫院開展也存在一定的限制因素,如:(1)開展前期愿意在基層醫院接受手術治療的病例較少,患者多選擇上級醫院就診;(2)手術器械單一,不能滿足特殊病例的需求,基層醫院對急危重癥患者救治能力有所欠缺等;因此醫院需加大對外科、手術室、麻醉科等重點科室的基礎設施建設,通過開展腹腔鏡胃大部切除術、胃癌手術等積累手術經驗與技能;加強與上級醫院合作交流,通過遠程會診、術中指導、進修學習等方式提高手術效果、保障手術安全,從而爭取使肥胖患者在基層醫院即可享受到規范化的診療。
相較其他手術方式,我們認為圍手術期的管理對LSG術后效果及減少圍手術期并發癥也發揮著更加重要的作用。這一方面體現在患者術前、術后的健康宣教,LSG的手術原理是通過對消化道的重塑、減小胃容積、減少消化液的分泌、增加進食后飽腹感,從而達到減少能量攝取減輕體重的目的。但如果術后不能改變術前的生活、飲食習慣,術后繼續不規律飲食,甚至繼續暴飲暴食、缺乏運動,殘胃會在短期內擴張或代償性增大,食量再次增加,導致手術失敗[19]。因此,做好術前、術后患者的健康教育,使患者明確手術只是疾病治療過程中較小的組成部分,堅持長期規律健康飲食,適量運動才是達到手術最佳效果的最終途徑,術前充分地與患者、家屬進行溝通,對于依從性與自律性較差的肥胖患者不適于行LSG。另一方面,盡管LSG相對安全,且本組未發生嚴重并發癥,但在國內相關報道中,LSG有發生胃瘺[20]、靜脈血栓栓塞癥等[21-22]并發癥的風險。因此,除手術指征的選擇、圍手術期的精細化管理外,術中規范化、精細化操作依然是保證LSG順利實施的重要措施。我們通過總結手術經驗發現,術中充分的術野暴露非常重要,雖然目前有學者提出3孔、甚至單孔下行LSG,但我們還是認為在基層醫院傳統五孔法能更好地暴露術野,術者與助手之間可很好地相互配合,手術操作更加舒適、確切,而且除主操作孔為12 mm外,另外3個操作孔均為5 mm,并未對患者造成較大損傷;其次,借鑒國內很多前輩的經驗,我們也常規進行術前肝臟懸吊,這樣可使術野更加清晰,并減輕了助手的工作量。
總之,LSG操作簡便、安全易行、效果確切,適于肥胖及合并相關合并癥的患者。

