基于皮膚微環境干預措施對結直腸癌患者術中獲得性壓力性損傷的影響
胡敏 王娟 張代英 梁瑞晨 劉青焱
壓力性損傷(pressure injury,PI)是人體位于骨隆突處、醫療器械或其他設備下的皮膚和軟組織,由于長時間存在的壓力或壓力聯合剪切力導致的局部損傷。術中獲得性壓力性損傷(IAPI)指患者手術中受壓部位于術后數小時至術后6 d內發生的組織損傷,多數延遲發生的IAPI于術后3 d內發生,發生率約為4.7%[1]。IAPI的發生不僅增加手術患者并發癥發生的風險,還可加重患者心理負擔,是手術患者的護理難點。IAPI的發生取決于力學因素及皮膚組織耐受力,力學因素取決于壓強及受壓時間,而皮膚組織耐受力受微環境的影響[2]。有報道指出在消除力學因素影響后,預防IAPI的關鍵是避免患者皮膚發生感染、受極端溫濕度影響以及液體刺激,維持患者皮膚的良好微環境[3]。Soares 等[4]指出,極端溫濕度可導致局部血管發生改變,進而影響皮膚相關區域血氧及營養物質輸送,導致PI的發生。Lin 等[5]報道,微環境中的氧化還原狀態受影響時,某些氧化還原分子如自由基可能增加,影響皮膚細胞的氧化還原狀態,進而影響細胞代謝狀態,采用泡沫敷料通過增加孔隙率可促進微環境中的氧擴散,改善皮膚細胞代謝。本研究旨在構建基于皮膚微環境干預的護理措施,探討該措施對結直腸癌患者發生IAPI的影響,報道如下。
1 資料與方法
1.1 一般資料 本研究以徐萍等[6]研究中的Munro量表評分作為主要觀察指標,樣本量估算參考公式:n=(Z1-α/2+Z1-β)2×σ2/2δ2,其中取α=0.05,β=0.1;結合預實驗結果,再考慮15%左右的失訪率,最終確定總樣本含量為72例,每組36例。本研究經西南醫科大學附屬醫院醫學倫理委員會批準,選擇2021年西南醫科大學附屬醫院收治的72例結直腸癌手術患者作為研究對象,按照入院順序分為研究組和對照組,其中2021年至6月入院的36例患者為研究組,2021年7月至2021年12月入院的36例患者為對照組。2組一般臨床資料比較,差異均無統計學意義(P>0.05)。見表1。

表1 2組患者一般資料比較 n=36
1.2 納入與排除標準
1.2.1 納入標準:①年齡>18周歲;②經臨床明確診斷為結直腸癌,符合《中國結直腸癌診療規范(2017年版)》中外科治療指征的擇期手術患者[7];③患者麻醉前情況按美國麻醉醫師協會(American society of anesthesiologists,ASA)分級為Ⅰ~Ⅲ級;④具有正常的文字讀寫和理解能力,能夠使用智能手機中的微信程序;⑤自愿參與本項研究并簽署知情同意書。
1.2.2 排除標準:①腫瘤存在復發或轉移者;②合并其他嚴重疾病如心力衰竭、肝、腎嚴重病變者;③伴有精神異常、認知功能障礙者。
1.3 方法
1.3.1 對照組:患者實施常規護理,①移動患者時避免直接拖拉;②擺放體位時要避免剪切力產生的皮膚損傷;③保持手術床單整潔、干燥、無皺褶,對患者骨隆突處予以保護,必要時局部墊軟墊;④術中使用體位墊,調節手術床傾斜角度,緩解患者局部受壓;⑤消毒時避免滲入灼傷皮膚,術中注意保暖增強皮膚受壓耐受,必要時對患者的特殊著力點予以按摩;⑥術后囑患者蛋白質、營養、微量元素的攝取,術后每隔2 d與患者進行1次15 min左右的溝通。
1.3.2 研究組:患者在常規護理基礎上實施基皮膚微環境干預的護理措施
1.3.2.1 組建干預團隊:由1名主任護師,3名具有5年以上工作經驗的主管護師,4名護士組建成干預小組。制訂初步干預方案[8],修訂形成最終干預措施。研究小組成員經培訓、考核合格后參與本研究,護士長負責干預措施實施及監督工作。
1.3.2.2 干預措施:①術前將室內溫度控制在22℃~25℃,室內相對濕度控制于30%~60%;②對患者手術時可能的受壓部位進行評估,對受壓部位處皮膚微環境較差的患者使用防護霜以降低患者體表的潮濕度。手術過程中,護士每隔20 min觀察受壓部位患者皮膚表面及末梢循環,患者體表潮濕時,采用免沖洗清潔劑清潔皮膚,對于皮膚皺褶處輕拍沖洗,棉柔巾輕拍處理體表皮膚,避免直接擦拭;③術中采用溫濕度計持續監測患者術中受壓部位如肩部、骶尾部、足跟部溫濕度;④將患者受壓部位的溫濕度維持在合理范圍,避免手術過程中醫療器械如電刀等熱輻射造成的局部過高溫濕度刺激;⑤在患者易發生IAPI的高危部位,使用泡沫敷料,在減輕力學因素的同時,維持患者上述部位的局部濕度,避免患者受壓部位體表皮膚過度潮濕和干燥;⑥采用定制的;⑦對醫療器械與患者接觸處皮膚定期巡視,對溫濕度產生的皮膚問題按上述措施進行預防性保護;⑧制作健康宣教材料并于術后發放,提高患者及其家屬對傷口的識別及處理能力,關注IAPI高風險患者的營養狀況,術后3 d內對患者進行持續跟蹤,必要時給予心理護理。
1.3.2.3 研究者定期組織參與本項研究的護士、研究小組成員進行業務交流:對護理過程中常見的問題進行專題討論,制訂典型案例的分享,對干預工程中遇到的問題提出改進方案。
1.3.2.4 制訂應急預案:防止患者在術中生命體征及病情出現變化,確保干預措施的規范性及安全性。
1.4 評價指標 (1)采用外接型高精度電子溫度計,皮膚檢測儀分別監測患者術中1.5 h、手術結束時受壓部位肩部、骶尾部、足跟部的皮膚溫度及濕度。(2)統計軟件,評估患者術后3 d內IAPI發生情況,按NPUAP的定義將壓力性損傷分為Ⅰ期、Ⅱ期、Ⅲ期、Ⅳ期[9]。(3)采用Munro 量表評估患者圍術期發生IAPI的風險,該量表包含術前、術中、術后圍術期的3個階段,其中術前6個條目包括患者活動度、營養情況、體質指數、近半年主術前1個月體質量變化情況、年齡、健康不利情況;術中7個條目包括患者ASA評分、麻醉方式、體溫、血壓、潮濕狀況、手術體位、術中移動情況;術后2個條目,包括手術時間、術中失血量,除健康不利因素為累計計分外,其余條目均采用Likter3級評分,計分1~3分,得分為14~48分,得分越高發生IAPI的風險越高。術中評估階段評分為術前評分累加術中評分,圍術期評分則將3個階段評分累加,該量表重測信度為0.992,內容效度為0.705[10]。(4)采用舒適狀況量表(general comfort questionnaire,GCQ)評估患者術后48 h的舒適度,包括生理狀況、心理精神、社會文化、環境狀況4個維度,計30個條目,其中10個條目為正性條目,20個條目為負性條目,每條目均采用Likter4級評分。正性條目中1分為非常不同意,4分為非常同意,負性條目中1分為非常同意,4分為非常不同意,該量表重測信度為0.92,內容效度為0.86。得分越高表示舒適度越高[11]。

2 結果
2.1 2組受壓部位皮膚溫度和濕度比較 研究組術中1.5 h、手術結束時,肩部、骶尾部、足跟部受壓部位皮膚溫度、濕度均低于對照組患者(P<0.05)。見表2、3。
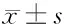
表2 2組患者受壓部位皮膚溫度比較 n=36,℃,
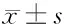
表3 2組患者受壓部位皮膚濕度比較 n=36,℃,
2.2 2組患者Munro量表評分及IAPI發生情況比較 2組患者Munro量表術前評分,差異無統計學意義(P>0.05)。研究組患者Munro量表術中評分、圍術期評分均低于對照組患者(P<0.05)。研究組患者IAPI發生率低于對照組患者,但差異無統計學意義(P>0.05)。見表4。
2.3 2組患者GCQ量表評分比較 術后48 h,研究組患者GCQ量表評分中生理狀況、心理精神維度以及總分均高于對照組患者,差異均有統計學意義(P<0.05)。見表5。
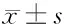
表5 2組患者GCQ量表評分比較 n=36,分,
3 討論
皮膚表面微環境可導致皮膚組織耐受力發生變化,微環境改變后皮膚組織會發生變形,皮膚對炎癥的反應程度亦發生變化[12]。本項研究發現研究組患者術中1.5 h、手術結束時,術中受壓部位皮膚溫濕度均低于對照組患者,說明本研究所采用的干預措施有利于穩定術中患者受壓部位皮膚微環境。其原因可能為:(1)護理人員通過室內溫濕度控制、術中保暖、醫用降溫貼、預熱沖洗體腔液體等手段避免了患者受壓部位受極端溫度刺激[13];(2)護理人員將患者受壓部位的溫濕度維持在合理范圍,避免了電刀等醫療設備對患者受壓部位產生的熱輻射;(3)對皮膚微環境較差的患者通過使用防護霜、與身體曲線貼合的乳膠墊等手段,維持了患者受壓部位的局部濕度,乳膠墊中的氣孔也有利于患者空氣、汗液的流通維持了患者受壓部位的溫濕度恒定[14]。
基于皮膚微環境干預的護理措施對患者Munro量表評分及IAPI發生情況的影響。IAPI的發生與手術體位、手術類型、手術時間密切相關,本項研究發現對照組患者IAPI干預期間發生2例,發生率為5.56%。研究組患者IAPI發生率,術前術中評分、圍術期評分均低于對照組,說明本研究所采用的干預措施可降低結直腸患者IAPI的發生率。其原因可能為:(1)平均組織溫度的升高增加了患者發生壓力性損傷的風險,發生壓力性損傷的患者,其皮膚溫度高于正常皮膚[15];此外平均組織溫度升高可增加機體代謝及氧氣利用,導致受壓部位處于血氧-缺乏、營養下降的狀態[16];(2)濕度過高可影響皮膚角質層的強度,患者術中受壓部位處汗液、滲出物的刺激,皮膚組織的屏障功能受破壞,進一步增加皮膚組織的通透性導致IAPI的發生[17];(3)本研究所采用的護理措施避免了患者術中受壓部位受極端濕度的影響,通過皮膚防護霜的使用、免沖洗清潔劑對皮膚體表潮濕部位的輕柔拍洗、高危部位使用泡沫敷料等措施,維持了患者受壓部位皮膚表面的濕度[18]。
基于皮膚微環境干預的護理措施對患者舒適度的影響。本項研究進一步發現,術后48 h研究組患者GCQ量表評分中生理狀況、心理精神維度以及總分均高于對照組,說明本研究采用的干預措施可提高結直腸癌患者術后的舒適度。其原因可能為:(1)對患者術中受壓部位皮膚溫濕度的控制,維持了患者皮膚組織的正常屏障功能[19];(2)護理人員通過術中使用泡沫敷料、貼合人體曲線的乳膠軟墊,術后提高患者及其家屬對IAPI的識別率、對患者持續跟蹤溝通并予以心理護理等手段改善了患者就醫體驗[20]。
綜上所述,基于皮膚微環境干預的護理措施可以減少結直腸癌患者術中受壓部位皮膚微環境的改變,降低患者發生IAPI的風險,提高患者舒適度體驗。

