1期支架植入和延期支架植入對高血栓負荷急性心肌梗死患者QTc離散度與心肌灌注的影響
鄭曉 陳雪 楊楓 張楠 蘇艷
急性心肌梗死(acute myocardial infarction, AMI)是冠狀動脈急性、持續性缺血缺氧所引起的心肌壞死,可并發心律失常、休克或心力衰竭,是一種致死致殘率很高的心血管疾病[1-3]。經皮冠狀動脈介入治療(PCI)作為目前最有效的治療手段,可較好的開通罪犯血管,但是在高血栓負荷的AMI病變中,支架置入有一定導致遠端血管栓塞、無復流情況的發生,這將會進一步擴大梗死范圍,增加患者病死率[4-6]。如何合理的處理高血栓負荷急性心肌梗死(STEMI)病變、提高患者心肌灌注水平和預后,是目前AMI領域面臨的較大挑戰。部分研究表明,患者罪犯血管疏通后,延期支架的植入可在一定程度上改善患者的心肌復極不均一性、電活動不穩定性和心肌功能[7-10]。但是關于1期支架與延期支架植入對患者多項生命指標的對比研究卻少有報道,且臨床關于AMI患者支架植入時間的選擇仍存在一定爭議。基于此,本文探討了延期支架植入對病患QTc離散度、心肌灌注、PCI及預后情況的影響,并與1期支架植入對患者多項指標的影響進行了比較。
1 資料與方法
1.1 一般資料 選取2020年1月至2021年6月收治于本院心內科的80例高血栓負荷急性心肌梗死患者為研究對象,其中男44例,女36例;平均年齡(62.50±7.78)歲。按照信封法將80例患者隨機分為1期支架植入組和延期支架植入組,每組40例。2組均通過皮冠狀動脈介入術(PCI)和(或)導管血栓抽吸開通血管后,1期支架植入組即刻置入支架,而延期支架植入組在血管開通7 d后,根據冠狀造影復查結果,結合犯罪血管閉塞程度決定是否置入支架。選取同期入院的胸痛胸悶,但冠狀造影正常的40例患者作為對照組,其中男23例,女17例;平均年齡(62.67±8.16)歲。受試者遵循自愿參加的原則,簽署研究同意書,并經過我院倫理委員會批準。依據臨床研究指南充分保障受試者的隱私及安全。所有病例無酸堿平衡和電解質紊亂,3組間年齡、性別、并發癥(糖尿病、高血壓、高脂血癥、心力衰竭等)等差異無統計學意義(P>0.05)。見表1。

表1 3組患者一般資料 n=40
1.2 納入與排除標準
1.2.1 納入標準:①連續性胸痛≥30 min,含服硝酸酯類藥物后無緩解;②心電圖中兩個以上導聯的ST段抬高,肢體導聯≥0.1 mV;胸前導聯≥0.2 mV;③冠脈完全閉塞;④心肌壞死血清標記物濃度增高并發生動態改變:肌鈣蛋白T≥0.04 ng/ml,心肌酶峰值超過正常上限2倍;⑤入院前未進行相關治療。
1.2.2 排除標準:①陳舊性心肌梗死病史;②合并腦血管疾病者;③臨床信息缺失、不全者;④惡性心律失常、心房纖顫、心肌病、風心病、心瓣膜緩和;⑤抑郁、狂躁、精神分裂等精神系統疾病患者;⑥心臟病、糖尿病、肝腎功能不全者等;⑦惡性腫瘤患者;⑧自身免疫性疾病患者。
1.3 方法 患者來院后均進行冠脈造影。術前嚼服血小板聚集抑制藥物阿司匹林300 mg,并口服氯吡格雷300~500 mg(AMI發病 6 h內行PCI口服500 mg,延期PCI術前口服量累計達300 mg),阿托伐他汀80 mg。術中足量肝素化;其他標準化藥物治療。①1期支架植入組:AMI發病12 h內進行支架植入,具體方法為:將導絲通過閉塞病變,使用血栓抽吸導管手動抽吸血栓并用球囊6~8個大氣壓進行預擴張(病變部位較長可采用分次擴張)。在閉塞血管病變處置入1枚或1枚以上支架,不進行后擴張。②延期支架植入組:血管開通7 d后,經橈動脈實施常規冠脈造影,確定血管病變程度。將導絲通過閉塞血管,球囊進行擴張后復查了解血栓復合情況及殘留狹窄。當病變血管殘留狹窄<70%,且遠端血流TIMI 3級,則藥物保守治療;否則球囊預擴張后置入支架,并進行充分后擴張。
1.4 觀察指標
1.4.1 QTc離散度測定:分析患者術前2 h及術后24 h的十二導聯心電圖,行24 h動態心電檢查,記錄速度為20 mm/s。專人測量每個導聯的QT間期(選擇 QRS起點和T波終末清楚的導聯,每份心電圖至少測量6個導聯,連續測量3個,取其平均值作為所測QT間期)。QT間期=不同導聯最長QT間期-最短QT間期;為排除心率影響,校正的離散度計算如下:QTc=QT/(RR)1/2。
1.4.2 TIMI血流分級情況:TIMI血流分級是用冠狀動脈造影方法評價冠狀動脈再灌注的標準,與冠狀動脈狹窄程度有一定聯系。觀察3組術后TIMI血流分級情況,分級標準為:①梗死部位血管完全閉塞,遠端無前向血流為0級(無灌注);②梗死部位冠脈基 本閉塞,僅有少量造影劑通過病變部位,但不能充盈遠端血管為1級(微灌注);③梗死部位血管完全顯影,但血流速度緩慢為2級(部分灌注);④梗死部位血管可完全顯影,血流速度正常即為3級(完全灌注)。TIMI 0級和1級表明冠狀動脈未再通;TIMI 2級和3級表明冠狀動脈再通(再灌注)。
1.4.3 血栓積分評價:高血栓負荷采用血栓積分評價:無血栓記為0分;有模糊的血栓影像記為1分;有確定的血栓影像且血栓長度小于血管內徑的一半記為2分;有確定的血栓影像且長度大于血管內徑的一半,小于血管內徑的2倍記為3分;有確定的血栓,長度為大于2 倍血管內徑記為4分。
1.4.4 PCI情況比較:觀察3組患者PCI術中無復流、慢血流發生情況,支架置入率、人均支架置入率等情況。
1.4.5 不良心血管事件(MACE)發生情況:術后不良心血管事件主要包括亞種心率失常、充血性心力衰竭、心源性死亡等。觀察并記錄3組MACE發生率。

2 結果
2.1 1期支架和延期支架植入對AMI患者QTc離散度的影響 1期延期支架植入組術前QTc均顯著高于對照組(P<0.05)。1期、延期支架植入組QTc值術前差異無統計學意義(P>0.05)。支架植入48 h后,患者QTc值較術前均顯著降低,且以延期支架植入組降低效果更明顯,差異均有統計學意義(P<0.05)。見表2。
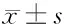
表2 1期支架和延期支架植入對AMI患者QTc離散度的影響 n=40,ms,
2.2 1期支架和延期支架植入對AMI患者TIMI血流分級情況的影響 術前對照組血流無異常,TIMI血流3級占比為100%,支架植入組血管梗死嚴重、血流阻塞,TIMI血流3級占比為0,與對照組比較差異有統計學意義(P<0.05)。術后,2組均顯著提高了TIMI3級血流的占比,且延遲支架植入組TIMI3級血流比例增多更為顯著,差異均有統計學意義(P<0.05)。見表3。

表3 3組TIMI 3級血流分級比較 n=40,例(%)
2.3 1期支架和延期支架植入對AMI患者血栓積分情況的影響 術前,1期和延期支架組血栓積分遠高于對照組(P<0.05)。支架植入后,顯著降低了AMI患者犯罪血管的血栓積分,且以延遲組降低效果更為明顯,差異有統計學意義(P<0.05)。見表4。
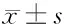
表4 3組血栓積分比較 n=40,分,
2.4 AMI患者PCI情況比較 延期支架植入組置入支架例數、平均支架數量、支架直徑、支架長度均低于1期支架植入組(P<0.05)。見表5。
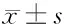
表5 3組患者PCI情況比較 n=40,
2.5 3組患者MACE發生情況比較 延期支架植入組在院內及出院1年內MACE發生率均顯著低于1期支架植入組(P<0.05)。見表6。

表6 3組患者MACE發生率 n=40,例(%)
3 討論
AMI可導致患者心肌局部傳導速度及電生理特性改變,引起QTc離散度的顯著增加,并可導致嚴重的心率失常,增加患者死亡率[11-13]。PCI作為AMI患者的首選治療方式,可在一定程度上降低患者的QTc離散度和心肌灌注水平[14,15]。但是治療過程中斑塊的破裂及內皮損傷、炎性反應可進一步誘導極性血栓的形成,支架的植入亦會在一定程度上促使這種現象進一步增多[16]。高效、合理的確定AMI診療方案是目前面臨的最大挑戰。
目前,關于1期支架與延期支架植入對患者多項生命指標的對比研究卻少有報道,且臨床關于AMI患者支架植入時間的選擇仍存在一定爭議。QTc離散度檢測結果表明,無論是1期支架植入組還是延期支架植入組,術后均顯著降低了AMI患者的QTc離散度,且以延遲組改善效果更明顯(P<0.05)。即延期支架的植入可顯著改善患者心肌復極不均一性和電活動不穩定性。這是由于AMI患者冠脈梗死血管存在缺血區域,跨膜電位延緩,各部位心肌細胞復極不均一性增大,導致QTc離散度值較大[17];支架植入后,梗死部位血管復通,缺血區供血恢復,心室電活動不穩定性和QTc離散度降低;相較與1期支架植入,延期支架植入可降低不穩定斑塊的碎裂,降低血管痙攣的發生率,進一步降低QTc離散度[18]。心肌灌注測試結果表明,支架植入后均顯著提高了AMI患者的TIMI3級血流占比,降低了血栓積分,且以延遲組改善效果更明顯(P<0.05)。這是由于1期支架的植入將會增加患者罪犯血管的內皮損傷及斑塊的破裂,不利于遠端灌注的再通[19]。PCI情況比較結果表明,延遲組無論是在置入支架例數、平均支架數量,還是支架直徑、支架長度方面,均顯著低于1期支架植入組,差異有統計學意義(P<0.05)。造成這種現象的原因為:急診PCI時由于血栓負荷較重,影像無法清晰暴露出病變部位,從而造成支架長度的增加;AMI初期由于血液中縮血管物質及血小板含量的增加影響了罪犯血管的直徑,進而影響了支架直徑的選擇[20]。MACE發生率檢測結果表明,延遲組院內及術后1年內的MACE發生率遠低于1期組(P<0.05)。這提示了延期支架植入具有更好的預后效果。
綜上所述,AMI患者血管開通后,延遲支架的植入對患者QTc離散度的降低、心肌灌注情況的改善具有有利作用,PCI及預后效果較好,優于1期支架植入,具有較高的臨床應用推廣價值。

