在規定賽道跑出真我風采
文/本刊記者 黃柳
績效“國考”成為醫院發展的重要導向,而醫院一以貫之堅持的核心指標與抓手,在此時顯得尤為重要。
長久以來,三級醫院評審都是公立醫院管理最重要的抓手,直到2019年國辦發布4號文,啟動三級公立醫院績效考核。很快,這項工作將醫院管理工作提升到了全新的層面。迄今4個年度的監測指標評價結果發布,績效“國考”已深入醫院管理者之心,成為籌謀醫院發展的重要參考與指導。
在管理者看來,績效“國考”看似評價的是一個年度的表現,但其實是對醫院過往多年發展的全方位檢閱。“醫院近20年在運營方面積累了實力,評價結果予以呈現,而作為魯中區域的地市級醫院,在人才吸引等方面缺乏區位優勢,科研投入乏力,這也構成了醫院無法在短時間內排名大幅上升的客觀障礙。”濟寧醫學院附屬醫院院長甘立軍如是說。
從第一張榜單中位列全國前五下滑至最新一張榜單中的第十名開外,一家大型公立醫院的領導表示,“我們要接受長期戰略布局帶來的短期考評指標表現欠佳!”
長期戰略、客觀因素等可能會影響短期考評,但現實中有太多的例子證明,只要堅持既定的方向持續深耕,最終會得到應有的回報。
事實上,在國家推出三級公立醫院績效考核之前的漫長年代里,不少醫院結合改革發展環境和自身實際,確定了一項或一系列指標作為發展的核心抓手,不斷推動醫院前行。績效“國考”推出后,過去堅持的核心抓手成為優勢,體現在考核成績中。而結合“國考”要求,對既往指標進行修正或調整后,醫院仍能保持既有的發展節奏和戰略。
如甘立軍所言,理性分析,發掘醫院既有優勢,科學定位,著眼醫院中長期規劃,全力以赴高質量發展,必將不負績效“國考”。
一項指標引領發展
過去多年,極低的平均住院日都是北京大學第三醫院(以下簡稱“北醫三院”)在行業的顯著標簽。但鮮有人知道,北醫三院為何對追求這一指標樂此不疲,又如何將之做到極致。
“空間受限,診療任務繁重,醫院長期有對醫療服務效率的不懈追求。”北醫三院黨委書記金昌曉曾介紹,北醫三院縮短平均住院日的歷史,可追溯至1996年。那時的北醫三院,床位不到850張,一年的住院患者不到1.5萬人次。在此背景下,醫院開始探索提高固定單位床產出,增加就診率之路。
“醫院家底薄,占地面積小,建筑還很破舊。如何在有限的空間里‘騰挪轉移’,為更多的患者提供醫療服務,這必須提高醫療服務效率,把有限的資源用在刀刃上。”2011年,時任北醫三院醫療副院長的劉曉光表示,選擇壓縮平均住院日作為管理抓手,是被“逼”出來的,從2011年往前倒數10年,北醫三院的年門診量已經連續位居北京市各大醫院首位,但相比較1996年,15年間該院的床位數其實只增加了350張,僅有1200張。
時任院長陳仲強曾測算,“現有1200張床位,每縮短1天的平均住院日,相當于增加了108張床位,使醫院有限的醫療資源得到了充分利用,醫療服務效率明顯提升。”他也曾向本刊感慨,縮短平均住院日這個抓手“效果奇好”,不僅醫療服務效率大幅提高,同時也推動了學科的發展。
這個階段,醫院凝練的共識包括了縮短平均住院日有助于提升經濟效益,手術室利用效率和效益最大化有管理方法,檢驗平臺持續快速發展對醫院縮短平均住院日起到重要的作用,麻醉科流程優化需要形成一套管理措施,MR檢查流程再造在其中有作為空間,等等。事實證明,以縮短平均住院日為抓手,效益顯著。醫院總資產從2000年的7.09億元增至2011年的22.58億元,固定資產從2000年的2.76億元增至2011年的15.19億元。
2005—2011年,正是北醫三院以壓縮平均住院日為抓手的管理,有了更科學的坐標系支撐,邁向更科學、精準的關鍵籌備階段。這對于改革的系統性,包括醫療質量夯實、藥品耗材的管理、手術室管理、服務流程優化等方面持續精進有重大意義,也為多年后的績效“國考”奠定了堅實的基礎。
與此同時,北醫三院也在探索用更多手段縮短平均住院日。
2005年,北醫三院開始采用DRGs的方法,科學平衡疑難重癥患者占床時間較長問題。針對疾病的輕重程度,將特殊疾病分別設置疾病組,參考國內外該疾病組平均住院日的數據,定出具體可行的減少天數,促使各科室有針對性地改進工作。同時,醫院將各科室的平均住院日與北醫系統12家的數據相比較,并根據不同病組,計算出與澳大利亞的比值。比值在1倍以內的科室,基本上就不再制定指標;差距越大的科室,平均住院日的下降指標設定就越嚴格。如此一來,可更精確地在同一病組之間進行比較,避免了鞭打快牛。
2006—2007年,醫院開始增加對手術室和麻醉科的獎勵,也對臨床和平臺科室進行了績效獎勵。醫院將平均住院日作為考核的重要指標,與科室績效、科室主任年終考核、評優掛鉤。在原有的科室獎金分配制度的基礎上,增加以縮短平均住院日為主的績效考核指標,結合持續質量管理的原則,每年調整一次計劃指標,并給予適當的激勵。金昌曉曾回顧,過去一些平均住院日下降困難的科室從2005年到2007年也有顯著下降。
在“平均住院日這項指標工具的應用中,醫院經歷了參考標桿選擇、調整的過程,經歷了醫院內、外科系統比對并對下降困難科室如何有效鼓勵的過程,也考慮了進步快的科室如何更上一層樓,以及如何確保醫院作為疑難重癥醫療中心定位與之不相沖突等現實問題。”金昌曉回顧并介紹,醫院自2009年8月起,將DRGs中的權重工作量和CMI值(疾病疑難系數)納入科室的月度績效考核,以促使科室在重視縮短平均住院日的同時,提高醫療技術水平。
“在管理實踐中,我們發現,當醫院運行指標可以通過DRG數據進行有效比對時,特別是當科室運行指標,如耗材使用費、檢查費、化驗費,可以與DRG平均值進行比較時,醫院公開這些數據并與科室進行溝通,就會產生極大的管理動能,使臨床主動進行成本控制。”金昌曉還曾經介紹,在使用DRG這一管理工具時,管理層根據醫院實際情況,設立了一些更具指導意義的指標。“比如,我們以邏輯住院日替代平均住院日,即將平均住院日分為入院日、術前日、手術日和出院日4個邏輯住院日。采用邏輯住院日后,我們發現,指標更加精細化,更便于臨床管理。”
金昌曉曾在本刊直播會議上介紹,從數據出發找問題,改進流程,提高效率,醫院在國內較早成立入院準備中心,并針對入院準備時間進行單項細化。
平均住院日小數點前的數字從6到5,醫院在2016年正式完成;從5到4,則在2019年完成。與2016年平均住院日4.96天相對應的術前平均住院日2.26天,而與2019年的4.96天相對應的術前平均住院日只有1.56天。相關數據均領跑全國。如是,這個猶如被植入了特殊管理基因的團隊自帶慣性、不斷前行。
遇到績效“國考”,北醫三院在首張榜單上的名次在北醫系統中居于首位,在全國同類型醫院中的表現也十分亮眼。
成本控制
當醫院運行指標如耗材使用費、檢查費、化驗費,可以與DRG平均值進行比較時,醫院公開這些數據并與科室進行溝通,就會產生極大的管理動能,使臨床主動進行成本控制。

從數據出發找問題,改進流程,提高效率,北京大學第三醫院在國內較早成立入院準備中心,并針對入院準備時間進行單項細化。
——金昌曉北京大學第三醫院黨委書記
然而,高處不勝寒,高手之間較量往往就在少許細微之處。在細微處見分曉,2022年9月,金昌曉曾經在一次直播會議上坦誠分析了醫院結合績效“國考”指標系的失分情況。
“在功能定位、醫療質量和服務流程3個二級指標上醫院有失分。”他詳細分析,對應功能定位的“出院患者手術占比”“出院患者微創手術占比”醫院均得到滿分,但“出院患者四級手術占比”醫院得分80,有20分的失分;在醫療質量方面,“手術患者并發癥發生率”“I類切口手術部位感染率”“低風險病例死亡率”該院得分為滿分,但單病種質控失分值為5分;在服務流程方面,醫院“電子病歷應用功能水平分級”上有6分的失分。
很顯然,這一份成績單對醫院提高疾病診療的疑難程度將產生極大的促動效應。然而,如同醫院壓縮平均住院日的改革不可能一夜間見效,提高四級手術占比其實北醫三院也早在2018年就在院級層面明確列為重點工作。

資料來源: 嘉賓在公開會議上的演講課件
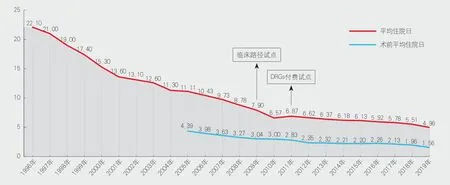
圖1 自2005年正式引入DRG 工具,北京大學第三醫院平均住院日指標抓手更加細致與科學單位:天
醫院一位中層領導層如是向記者透露,將北京版的CMI值換算為國家衛生健康委的標化值,醫院2017—2018年的CMI值盡管達到1.41,但從曲線看確有微微下滑的趨勢。
2018年,醫院開始推動多學科聯合診療MDT規范化管理,啟動一個從自發到規范、從民間到官方的過程。
在大型綜合醫院做MDT在組織成本、醫生精力方面是一項不小的挑戰,2018年前后,在成立諸如心臟中心、創傷中心、腦血管疾病診治中心、呼吸疾病中心、傷口治療中心、疼痛醫學中心的同時,醫院在隨后的2019年致力于將MDT的工作做細做實,包括設置申請條件、開辟申請通道,明確準入、考核與退出機制等。
“這其實是從兩個角度出發,首先是患者對就醫品質和體驗的要求在提升,其次,致力于發揮體系效力進而促進CMI值上升。”金昌曉在多次演講中都表達了醫院管理層力求將這項工作做好做扎實。至2022年8月,該院“官方認證”的MDT團隊有37個,除在門診服務中心現場預約多學科聯合門診外,醫院還增加在線預約服務,患者可通過預約掛號平臺線上預約3日以內的MDT團隊門診。與此同時,醫院通過開辟鄰近的高水平科研場地,讓醫生在開展繁重的臨床工作的同時,可以做好科研,在學科前沿地帶、在“卡脖子”領域取得突破,更加夯實學科引領地位。
2021年,醫院平均住院日為4.86天,截至2022年10月,醫院開放床位數僅有約2300張。績效“國考”的運營效率指標,醫院歷來幾乎沒有失分。
緊隨改革發展節奏
如果說北醫三院從自身實際出發選擇以一個指標為突破口,謀求轉型發展,那么上海市第十人民醫院則緊密結合自身改制契機和宏觀改革背景,聚焦一系列具有連續性的指標,持續推動醫院轉型發展。
2004年5月,原同濟大學附屬鐵路醫院轉制成為上海市衛生局直屬醫院,更名為上海市第十人民醫院、同濟大學附屬第十人民醫院。第二年,在探索管辦分開、現代醫院管理上具有標志性意義的上海申康醫院發展中心成立,隨后,一份院長績效考核方案重磅推出。
2012年,調任上海十院院長的秦環龍開始“應考”。喚醒團隊的斗志,“我們帶著科主任們跑遍了全國,像北京、武漢、南京、浙江等地的名醫院,我們都去參觀學習。讓他們自己比較——橫向跟其他醫院比較差距在哪里,縱向跟我們過去比較進步在哪里。通過不斷請專家到院講課,讓我們的醫生了解——作為上海三級甲等醫院的醫生不僅做醫療,還要搞科研,能獲獎,去申請國家重點重大項目。”秦環龍曾回顧,自己到任之初,重點是在院內革新思想,去除此前作為企業醫院重臨床輕科研的固有思想。
而正是以申康院長考核為背景,秦環龍上任之初將“科研”作為醫院提升抓手來得極為緊迫。“2014年市級醫院發表SCI論文2893篇,較2005年增長超過10倍。10年間,市級醫院臨床科研成效明顯,縱向科研經費年均增長20%,獲得國家級項目數年均增長17%。”這是申康醫院發展中心領導在中心成立10年之際對媒體的介紹。
2009年從復旦大學附屬中山醫院調任上海十院擔任內分泌科主任的曲伸曾向記者表示,上海大醫院太多,名不見經傳的十院,雖處鬧市,根本被壓得喘不過氣,更別提在全國的影響力。瑞金、中山這些頂尖醫院,隨便一個醫生坐在診室里,病人慕名就來了,但十院就沒有這樣的實力。他認為,底子積累很重要,彎道超車異常困難。
而盡管科研這個抓手用起來沒那么容易,上海十院在秦環龍的帶領下也是費心費神、全力以赴地用好它。
怎么用,仍然需要從績效考核、從指標權重的設置開始。醫院參考臺灣醫院的經驗將上一年度的科教指標分減成當年度的工資份額進行發放。秦環龍指出,這種方式非常有意義,能將科教而非醫療行為變成醫院的日常行為。為此,上海十院將臨床獎金、門診、工作量,由原來的100%或者70%~80%,降到50%~60%,不鼓勵追求數量,并從績效分配上進行了落實。最好呈現出的是臨床科室績效獎勵總額有全面提升,而且科研表現也越來越好。
以內分泌專業為例,在科研成果方面,自2013年開始到2018年,醫院甲狀腺疾病診療中心就成功申報18項國家自然科學基金,2015—2018年以第一作者、通信作者發表的SCI有80余篇。
2015年,秦環龍掌舵上海十院第三年,一方面,醫院在上海的名氣在打響,另一方面秦環龍也強烈預感到,傳統的路走不通了。他曾形容稱,“即使打出去很重的力量,也像打在了棉花上。”
這就是“零加成”時代,醫院運營管理面臨的空前挑戰。對上海十院來說,尋找新的發展抓手勢在必行。
自2012年開始,上海市不斷調整醫療服務價格。其中,X光拍片從原價80元降為70元;糖類抗原測定、丙肝檢測等化驗項目,降幅為10%~15%;核磁共振檢查降幅最大,平均達到20%以上。藥耗零加成,降檢查費用、降藥費降耗材費用,像組合拳一般,令公立醫院猝不及防。醫保監管不斷加強,醫院一味以開藥、開檢查單,搶占病人、創造營收的時代,接近落幕。

如果曾經徒手登過泰山,那么您知道轉型的過程有多難;如果您曾經登上過泰山,感受了廣闊視野與別樣風景,那么您能體會轉型成功后的喜悅有多大!
——秦環龍上海市第十人民醫院院長
“如果曾經徒手登過泰山,那么您知道轉型的過程有多難;如果您曾經登上過泰山,感受了廣闊視野與別樣風景,那么您能體會轉型成功后的喜悅有多大!”2018年,秦環龍在第十二屆中國醫院院長年會的演講中還曾開玩笑表示,“很多主任把床位看得比家產還要高,不肯交出來的,交出來得恨死院長、書記了。但至于床位虧不虧,能不能做到經濟效益和價值,他不管的。反過來,我們醫院的管理者卻要思考,能不能讓這個家產增值?”

他在會議上介紹,外科微創化、內科醫技化、醫技介入化、診斷分子化(“新四化”)既是現代醫學發展的趨勢,也是經濟運營變革下學科深化轉型的重點,可以助推單位疾病技術含金量提升;而學科專科化、專科中心化、醫—技—護—管一體化的方式是現代醫院管理制度下新模式,幫助提升單位診療模式含金量;最終的目標是為了實現病種結構轉型,收入結構調整與優化。
在上海十院,自秦環龍上任以來,醫院反對固守床位、反對學科不思進取,但病床作為資源同樣肩負改革的使命。2020年,秦環龍就提議分配給超聲醫學科20張床位,作為試點讓其轉型。“不能老做彩超,一個甲狀腺超聲原來是75元,后來降到只有35元,越做越虧。”他認為,設超聲病房,就是要做超聲介入治療,這樣均次費用才會拉起來,才能把診療水平提高。
打破醫技分界,提高診療效率,2019年初,秦環龍和管理團隊此前一直想做的結直腸腫瘤中心正式落地。“腸鏡檢查陽性—結直腸腫瘤整合門診—B超排除肝轉移—快速病理、入院—立即或次日手術”,各流程緊密銜接,一站式中心建立。“一個腸癌,可以做到當天做腸道準備,當天做腸鏡,當天出病理,當天手術。”
“病人麻醉結束后,還停留在做腸鏡的記憶中,問我們是需要手術嗎?手術就已經完成了。”2020年這樣的一站式結直腸腫瘤手術完成了101臺。
如是,在一站式服務過程中,術前等候縮短了4天,平均住院的時間下降了3.73天,每一例均次費用下降了5000元。醫保結余的5000元里,上海十院會拿2500元獎勵醫生。不僅醫院有結余,科室也有結余,而且醫生的獎金也比原來多了。
一站式結直腸腫瘤手術中心設立的當年,上海主動請纓試點DIP。
將醫保支付改革“緊箍咒”變成“金箍棒”,秦環龍帶領醫院管理團隊更是頗有心得:既然政策細分了很多要素,比如難度、資源耗費等,那么臨床首先是要把能力提上去,其次是要對應著做細,并且要更細,且通過數據,以真憑實據淋漓盡致地體現出來!
“我們花了兩年時間進行ICD編碼和CIM編碼的全部對接”,2021年,秦環龍接受媒體采訪時介紹,醫院把優質病種學科全部整理出來,讓科主任簽字確認,并進行后臺全部對接。2020年,十院的醫務處還拿出2600萬元用來獎勵醫生。評判獎金的標準為,是否有優勢病種深度診斷;是否操作和治療類比例高、有新的治療模式;同一病種治療結構是否豐富,關鍵療效指標是否改善(在規定時間內付出的醫療活動所獲得的附加值要考核)、非影像類診治治療比例是否較高等6個維度。
醫保支付改革中,越來越多的臨床診療行為需要從流程、資源配置、難度系數等多方面細化體現。
堅持人才戰略
與北醫三院、上海十院在大城市書寫發展故事不同,濟寧醫學院附屬醫院則要在魯中的一個地級市尋找發展路徑。
甘立軍向記者表示,醫院是技術、知識密集型的單位,競爭力很大程度來自人才,人才也是醫院中長期戰略中的重要內容。而結合績效“國考”,該院近1~2年對標對表后突出的重點指標主要包括四級手術占比、微創手術占比以及科研投入與產出。
“圍繞這幾項指標,院領導班子更加堅定要做的就是做好人才培育、練強我們的隊伍。”甘立軍介紹,4次國考“成績”發布,醫院單病種質控這一項是連續4年滿分,“這得益于醫院在20年前啟動的‘單病種限價’開創性舉措。”

1 隨著”績效國考“監測結果應用進入落地階段,公立醫院將在越來越多的指標維度間把握平衡促發展。

2 績效”國考“以來,關注患者滿意度、職工滿意度成為各家醫療機構的必修課。
早在2003年,針對當時受社會輿論詬病的醫療市場亂象,濟醫附院提出了“單病種限價”。“結合醫院實際情況,從單純的先天性心臟病開始,通過病種成本測算確定了病種的最高限價。同時,為規范醫療行為,確保醫療服務的同質化,減少醫療資源浪費,借鑒國際上病種標準化管理的做法,引入臨床路徑管理模式。”甘立軍回顧并介紹,限價病種逐步擴充,至2005年就達到128種,至2023年初,醫院納入臨床路徑管理的患者人次已經接近100萬,醫院病種成本管控、臨床路徑管理在全國形成了獨具特色的“一個中心、六大策略”的濟醫模式。他還特別強調,“這項持續的改革為醫院鍛煉出一支強大的質量管理與成本管控團隊。”
那么學科建設、臨床與科研能力兼備的隊伍如何更加強大呢?2021年3月1日,醫院將推行主診醫師負責制納入學科建設攀登計劃,按照“先行試點、逐步推廣”“成熟一個,推進一個,一專業一策略”的基本原則,在我國現行三級醫師查房制度下實施科主任領導下的主診醫師負責制,截至目前,已完成32個專業分組,開設105個亞專業門診和選聘198個亞專業組長。
通過建立亞專業組,濟醫附院一方面做好縱向深入,另一方面確保橫向整合。例如細化心血管內科,醫院成立了冠心病、高血壓病、心律失常、心衰、心血管重癥、心臟急診、心臟康復7個亞專業,實現專病的精準治療。心律失常亞專業成立1年多,完成了近900例陣發性室上性心動過速、室性心律失常、心房顫動患者的精準治療,醫院因此獲批“中國房顫中心”“國家標準化房顫中心”資格。從“合”上下功夫,例如,醫院整合神經內科、神經外科、急診科、介入放射科、影像科、檢驗科、康復科等多學科協作團隊,建立腦卒中專病治療的急診救治模式,成立急診卒中科。2020年6月至今,已開展了10余項新技術,溶栓、取栓患者近1000例,靜脈溶栓DNT中位數平均時間縮短至41分鐘,醫院也因此獲批成為國家衛生健康委“五星高級卒中中心”。
我們從哪里來,這影響了成績,我們到哪里去,也一定影響成績,或許重要的或許不是成績,而是努力的過程,以及在過程中成就更好的“自己”。
理性分析,發掘醫院既有優勢,科學定位,著眼醫院中長期規劃,全力以赴高質量發展,必將不負績效“國考”,這是甘立軍給所有同行者、趕考者的衷心建議。
質量與學科是永恒抓手
如同醫院內部的績效考核,“如何指標過多,權重被分擔,其引導性就會受到一定的影響。”應對績效“國考”,業內專家同樣表示,醫院需根據具體情況和戰略規劃情況,合理調節指標間相互的權重匹配,選擇最適合的抓手。
器官移植手術可以帶動醫院一大批學科持續進階。
在當前形勢下,選擇最合適的抓手更添緊迫性。《關于加強三級公立醫院績效考核工作的意見》曾明確提出要形成部門工作合力,強化績效考核結果應用。“將績效考核結果作為公立醫院發展規劃、重大項目立項、財政投入、經費核控、績效工總量核定、醫保政策調整的重要依據,同時與醫院評審評價、國家醫學中心和區域醫療中心建設以及各項評優評先工作緊密結合。績效考核結果作為選拔任用公立醫院黨組織書記、院長和領導班子成員的重要參考。”
從哪里入手呢?傅天明的建議是,“醫療質量”是不分等級與規模,醫院可以在最短時間做好,提升最快的。“持續發展中包含人才與科研指標,這需要長效的投入;運營效率中很多是客觀指標,不容易在短時間內提升。但是,質量這一塊,哪怕沒有很好的信息系統,靠組織體系、靠日常抽檢,只要把工作做扎實了,就可以明顯提升。”
貴州醫科大學附屬醫院的經驗同樣可以證明。
“2020年第一次發榜,這家醫院的‘國考’成績令人失望。”一位業內人士告訴記者,左石院長2021年上任,當時就面臨了比較大的要提高成績的壓力。
據貴醫附院質量管理處的介紹,該院建立了“以患者為中心,醫療質量是根基”的醫療質量全院全過程管理。其中以院級、職能部門、科室、醫療組長的四級質控體系,即醫療質量院長負責制、職能部門一把手負責制、科主任負責制、治療組長負責制,并在各個科室設立質控員。同時制定了質控考評量化指標,全院各層各級質控檢查動態監控,逐級負責,雙向反饋準確的醫療質量控制信息,加大質控督查力度及時掌控質控信息,實現環環相扣形成從點到面的監控體系。由此,該院實現網格化、個性化、全程化管理,通過每周數據呈現、每月質控通報、每年全面分析等,質控結果與績效掛鉤,強化整改效果。目前,該院臨床醫技科室質控達標率99%以上,醫療質量和安全得到持續提升。
同時,為加強內涵質控,避免考核形式化,臨床科室按照手術科室、非手術科室分開考評。醫技類專業性較強,統一的評價指標難以實施,貴醫附院根據專科特色,制定個性化管控方案及質控指標,醫技科室實現“一科一方案”。如將影像和B超預約時間、檢驗和病理報告及時性納入考評,增設臨床對醫技科室的滿意度考評等考核內容。此外,還創新模式,對手術安全督查規范化,對住院患者死亡監管實時化。
要持續進步,傅天明的建議則是科學制定3~5年的醫院發展規劃,堅定實施,并抓住主線,“一定能有持續的進步!”
西安交通大學第一附屬醫院近年則緊抓學科發展的主線,醫院副院長馬現倉介紹,打造尖峰引領學科、精細化發展學科、社會效益學科,以學科品牌筑牢醫院運營品牌,真抓實干,應對績效“國考”,這是醫院的核心思路。
器官移植被譽為臨床醫學的“寶塔尖”,是挽救終末期器官衰竭患者生命、提高其生活質量的有效手段,也是醫院整體綜合實力的體現。2021年9月,西安交通大學第一附屬醫院捐獻器官獲取與分配科正式成立運行,醫院進入到器官捐獻專業化、OPO建設學科化、器官移植學科體系化的新的歷史發展階段。而隨著2022年8月28日獲批心、肺移植資質后,西安交大一附院成為具有心、肝、肺、腎4項大器官移植執業資格的醫院,同時可開展角膜移植、線粒體移植、造血干細胞移植、CAR-T(嵌合抗原受體T淋巴細胞療法)、胚胎移植,器官移植學科群實力走在了全國前列,也帶動醫院一大批學科持續進階。

